• Předčasná puberta (do 12 let).
• Předčasný nástup sexuální aktivity (mladší 18 let).
• Narození do 20 let a po 40 letech.
• Předčasná menopauza (do 45 let).
• Četné potraty v historii.
• Časté změny sexuálních partnerů.
• Přítomnost lidského papilomaviru nebo infekce herpesu.
• Nedostatek sexuální hygieny.
Chemická teorie karcinogeneze.Chemická látka ovlivňuje buněčné jádro, sperma obsahuje karcinogeny (histon, protamin). Přímá vazba na kouření a rakovinu děložního čípku.
Přední místo v etiopatogenezi rakoviny děložního čípku je virové teorie. Primární důležitost je spojena s infekcí lidského papilomaviru a sérotypem 2 viru herpes simplex.
Dědičná teorie. Osoba obsahuje specifické potenciální onkogeny (proto-onkogeny). Onkogeny jsou diskrétní hmotné genetické prvky v struktuře DNA buňky.
Komplexní plán průzkumu patologické nálezy děložního hrdla:
2) Všeobecné a gynekologické vyšetření.
3) Cytologické vyšetření.
V závislosti na cytologickém obrazu se rozlišují cytogramy:
1. Bez odchylek od normy.
2. Pseudoeróza, polyp, leukoplakia, zánět.
3. Dysplazie, její stupeň.
4. Podezření na rakovinu.
Kromě 1 je zobrazeno: 4) kolposkopie a cílené biopsie s 5) histologickým vyšetřením, s rozsáhlou cervikální lézí, je provedena elektrokonzultace.
7) Screening pro STIs (chlamydia, bakteriální vaginóza, HSV a CMV),
8) Studium hormonální aktivity vaječníků,
Zakázat adBlock!
a obnovit stránku (F5)
velmi potřebné
Epidemiologie
Rakovina endometria je běžným maligním novotvarem. Ve struktuře onkologických onemocnění u žen stojí na druhém místě. Je to čtvrtý nejčastější typ rakoviny po rakovině prsu, plic a tlustého střeva. Rakovina dělohy se vyskytuje hlavně u postmenopauzálních pacientů s krvácením během tohoto období života, je zjištěna v 10% případů. Diagnostické chyby u žen v tomto věku jsou způsobeny nesprávným hodnocením krvácení, které se často vysvětlují menopauzální dysfunkcí.
Rizikové faktory
Riziková skupina zahrnuje ženy, u kterých je pravděpodobnější, že budou mít maligní nádor v přítomnosti určitých onemocnění a stavů (rizikové faktory). Riziko vzniku rakoviny dělohy může zahrnovat:
- Ženy v období menopauzy s krvácením z genitálního traktu.
- Ženy s pokračující menstruační funkcí po 50 letech, zejména u děložního myomu.
- Ženy všech věku, které trpí hyperplastickými endometriálními procesy (recidivující polypóza, adenomatóza, glandulární cystická hyperplasie endometria).
- Ženy se sníženým metabolismem tuků a sacharidů (trpící obezitou, diabetem) a hypertenzí.
- Ženy s různými hormonálními poruchami způsobujícími anovulaci a hyperestrogenismus (Stein-Leventhalův syndrom, postpartální neuroendokrinní onemocnění, myom, adenomyóza, endokrinní sterilita).
Další faktory přispívající k rozvoji rakoviny endometria:
- Estrogenová substituční terapie.
- Polycystický vaječný jablečný mošt.
- Nedostatek porodu v historii.
- Ranní menarche, pozdní menopauza.
- Zneužívání alkoholu.
Symptomy rakoviny dělohy
- Beli Jsou to nejdříve důkazy rakoviny dělohy. Leucorrhoea kapalina, vodnatá. Do těchto sekretů se často přidává krev, zejména po cvičení.
- Svědění vulvy. Může se objevit u pacientů s rakovinou endometria kvůli podráždění vaginálního výtoku.
- Krvácení - pozdní symptom, který se vyskytuje v důsledku rozpadu nádoru, se může projevit sekreci ve formě "slopu" masa, rozetření nebo čisté krve.
- Bolest - křeče, dávání na dolní končetiny, se vyskytují, když je vypouštění dělohy zpožděno. Tíživé bolesti, křik, zejména v noci, ukazují šíření procesu mimo dělohu a jsou vysvětleny stlačením nádorového plexu nervového plexu v pánvi.
- Zhoršená funkce sousedních orgánů v důsledku klíčení nádoru v močovém měchýři nebo v konečníku.
- Obezita (zřídka ztráta hmotnosti), diabetes a hypertenze jsou pro tyto pacienty charakteristické.
Klasifikace rakoviny fáze dělohy FIGO
- 0 - karcinom preinvaevy (atypická glandulární hyperplazie endometria)
- 1 - nádor je omezen na tělo dělohy, regionální metastázy nejsou detekovány
- 1a - nádor ohraničený endometriem
- 1b - Invaze myometria do 1 cm
- 2 - nádor postihuje tělo a děložní čelo, regionální metastázy nejsou detekovány
- 3 - nádor se rozprostírá za dělohu, ale mimo pánvi.
- 3a - nádor infiltraje serózní membránu dělohy a / nebo jsou metastázy v děloze a / nebo v regionálních mízních uzlinách pánve
- 3b - nádor infiluje pánevní vlákno a / nebo metastázy v pochvě
- 4 - nádor se rozprostírá za malou pánvi a / nebo se vyskytuje klíčení močového měchýře a / nebo konečníku
- 4a - Nádor napadá močový měchýř a / nebo konečník
- 4b - nádor jakéhokoli stupně lokálního a regionálního rozšíření s detekovatelnými vzdálenými metastázami

Mezinárodní klasifikace rakoviny dělohy TNM systémem
- T0 - Primární tumor není detekován.
- Tis - Preinvazivní karcinom
- T1 - nádor je omezen na tělo dělohy
- T1a - Dutina dělohy není delší než 8 cm
- T1b - děložní dutina o délce více než 8 cm
- T2 - Tumor se rozšiřuje na děložní čípek, ale mimo dělohu
- T3 - Nádor přesahuje dělohu, ale zůstává v malé pánvi
- T4 - nádor se rozkládá na sliznici močového měchýře, konečníku a / nebo se rozprostírá za pánvi
N - regionální mízní uzliny
- Nx - Nedostatek údajů k posouzení stavu regionálních mízních uzlin
- N0 - žádné známky metastáz postihujících regionální lymfatické uzliny
- N1 - metastázy v regionálních mízních uzlinách
M - vzdálené metastázy
- Mx - Nedostatek dat k identifikaci vzdálených metastáz
- M0 - žádné známky metastáz
- M1 - Existují vzdálené metastázy
G - histologická diferenciace
- G1 - Vysoký stupeň diferenciace
- G2 - Průměrný stupeň diferenciace
- G3-4 - Nízká míra diferenciace
Existují omezené a rozptýlené formy rakoviny dělohy. Při omezené formě nádor roste ve formě polypu, který je jasně vymezen z nedotčené mukózní membrány dělohy a infiltrace difuze - rakovina se rozšiřuje na celé endometrium. Nádor se nejčastěji vyskytuje v oblasti dolních a trubkových rohů dělohy. Přibližně 80% pacientů má adenokarcinom různého stupně diferenciace, u 8-12% adenokantemu (adenokarcinom s benigní šupinovitou diferenciací), který má příznivou prognózu.
Méně častěji se vyskytující nádory s horší prognózou jsou karcinom dlaždicových skvamózních buněk, ve kterém je složka dlaždicových buněk podobná karcinomu dlaždicových buněk, prognóza je horší kvůli přítomnosti nediferencované žlázové komponenty.
Karcinom skvamózních buněk, podobně jako karcinom otevřených buněk, má mnoho společného s podobnými cervikálními nádory, vyskytuje se u starších žen a vyznačuje se agresivním průběhem.
Nediferencovaná rakovina se často vyskytuje u žen starších 60 let a vyskytuje se na pozadí atrofie endometria. Má také špatnou prognózu.
Jednou ze vzácných morfologických variant rakoviny endometria je serózní papilární rakovina.Morfologicky má tolik společného se serózním rakovinou vaječníků, vyznačuje se extrémně agresivním průběhem a vysokou schopností metastázovat.
Diagnóza rakoviny dělohy
Gynekologické vyšetření. Při pohledu pomocí zrcadel je vyjasněn stav děložního čípku a povaha výtoku z cervikálního kanálu - výtok je proveden pro cytologické vyšetření. Ve vaginálním (recto-vaginálním) studiu se věnuje pozornost velikosti dělohy, stavu příměsí a oběhové tkáně.
Aspirační biopsie (cytologie aspirace z dělohy) a studium aspirační vody z dělohy a cervikálního kanálu. Druhé vyšetření se provádí ve věku postmenopauzálního výskytu, pokud neexistuje možnost aspirační biopsie a diagnostické kyretáže.
Cytologické vyšetření vaginálních skvrn odebraných z zadního fornixu. Tato metoda poskytuje pozitivní výsledek ve 42% případů.
Navzdory malému procentu pozitivních výsledků lze metodu široce aplikovat v polyklinických podmínkách, vyloučit trauma, stimulovat proces nádoru.
Samostatná diagnostická kyretáž dělohy a děložního hrdla pod kontrolou hysteroskopie. Doporučuje se získávat škrábání z oblastí, kde se často vyskytují procesy přední vody: vnější a vnitřní faryngální oblasti, stejně jako úhly potrubí.
Hysteroscopy. Metoda pomáhá identifikovat proces rakoviny na místech obtížných při kyretáži, umožňuje identifikovat lokalizaci a prevalenci nádorového procesu, což je důležité pro volbu metody léčby a pro následné sledování účinnosti radiační terapie.
Oncomarkery. Pro stanovení proliferační aktivity buněk karcinomu endometria je možné stanovit monoklonální protilátky Ki-S2, Ki-S4, KJ-S5.
Pro detekci vzdálených metastáz se doporučuje rentgenové vyšetření hrudníku, ultrazvuk a počítačová tomografie břišních orgánů a retroperitoneální lymfatické uzliny.
Ultrazvuk. Přesnost ultrazvukové diagnostiky je asi 70%. V některých případech se místo rakoviny od akustických vlastností neliší od svalů dělohy.
Počítačová tomografie (CT). Byla vedena k vyloučení metastáz u děložních příměsí a primárních mnohočetných nádorů vaječníků.
Magnetická rezonance (MPT). MPT v rakovině endometria umožňuje určit přesnou lokalizaci procesu, rozlišovat fáze I a II od III. A IV. Stupně a také určit hloubku invaze do myometria a rozlišovat stupeň I onemocnění mezi ostatními. MRI je více informativní metodou při určování prevalence procesu mimo dělohu.
Léčba rakoviny dělohy
Při volbě metody léčby pacientů s rakovinou dělohy je třeba zvážit tři hlavní faktory:
- věk, celkový stav pacienta, závažnost metabolických a endokrinních poruch,
- histologická struktura nádoru, stupeň jeho diferenciace, velikost, lokalizace v děloze, prevalence nádorového procesu,
- instituce, kde bude léčba prováděna (důležité jsou nejen onkologické cvičení a chirurgické dovednosti lékaře, ale i vybavení instituce).
Pouze s přihlédnutím k těmto faktorům je možné provést správné stanovení procesu a odpovídající léčbu.
Asi 90% pacientů trpících rakovinou dělohy podstoupí chirurgickou léčbu. Obvykle provádějte exstirpaci dělohy s přísadami. Při otevírání břišní dutiny se provádí kontrola pánevních orgánů a břišní dutiny a retroperitoneálních lymfatických uzlin. Kromě toho si vezměte výtěry z prostoru Douglase pro cytologický výzkum.
Chirurgická léčba rakoviny dělohy
Množství chirurgického zákroku je určeno stupněm procesu.
Stupeň 1a: je-li postiženo pouze endometrium, bez ohledu na histologickou strukturu nádoru a stupeň jeho diferenciace se provádí jednoduchá exstirpace dělohy s přísadami bez další léčby. S nástupem endoskopického chirurgického zákroku v tomto stadiu onemocnění je možné provádět ablace (diatermokoagulace) endometria.
Stupeň 1b: v případě povrchové invaze, lokalizace nádorů malé velikosti, vysoký stupeň diferenciace v horní zadní části dělohy je prováděna jednoduchá exstirpace dělohy s příměsí.
Při invazi až do 1/2 myometria jsou zobrazeny diferenciační stupně G2 a G3, velká velikost nádoru a lokalizace v dolní děloze, hysterektomie s příměsí a lymfadenektomie. Při absenci metastáz v pánevních lymfatických uzlinách po operaci se provádí endovaginální intracavitární ozařování. Pokud je lymfadenektomie neproveditelná po chirurgickém zákroku, mělo by být provedeno vnější ozařování pánve na celkovou ohniskovou dávku 45-50 Gy.
Ve stádiu 1b-2a G2-G3, 2b G1 je děloha extirpována přídavnými látkami, lymfadenektomií. Při absenci metastáz v lymfatických uzlinách a maligních buňkách v peritoneální tekutině by mělo být po operaci provedeno endovaginální intracavitární ozařování s mělkou invazí. Při hluboké invazi a nízkém stupni diferenciace nádoru se provádí radiační terapie.
Stupeň 3: optimální objem operace by měl být považován za extirpaci dělohy s přídavnými látkami s lymfadenektomií. Při identifikaci metastáz ve vaječnících je nutné odstranit větší omentum. V budoucnu je vnější ozařování malé pánve. Pokud jsou detekovány metastázy v para-aortálních mízních uzlinách, je vhodné je odstranit. V případě, kdy není možné odstranit metastatické lymfatické uzliny, je nutné provést externí ozařování této oblasti. Ve stadiu IV se léčba provádí podle individuálního plánu, pokud je to možné, pomocí chirurgické metody léčby, radiace a chemohormonoterapie.
Chemoterapie
Tento typ léčby se provádí hlavně v běžném procesu, v autonomních nádorech (hormonálně nezávislých), stejně jako v detekci recidivy onemocnění a metastáz.
V současné době chemoterapie pro rakovinu dělohy zůstává paliativní, protože i při dostatečné účinnosti některých léků je doba trvání účinku obvykle krátká - až 8-9 měsíců.
Kombinace takových léčiv, jako jsou platinové deriváty první generace (cisplatina) nebo druhé generace (karboplatina), adriamycin, cyklofosfamid, methotrexát, fluorouracil, fosfamid apod.
Do nejúčinnějších léků, které poskytují úplný a částečný účinek ve více než 20% případů, je třeba uvést doxorubicin (adriamycin, rastocin atd.), Pharmaubicin, platinové léky první a druhé generace (platidiam, cisplatina, platimit, platinol, karboplatina).
Kombinace adriamycinu (50 mg / m2) s cisplatinou (50-60 mg / m2) poskytuje největší účinek - až 60%.
Při rozsáhlé rakovině dělohy, jejích recidivách a metastázách, a to jak v monochemoterapii, tak v kombinaci s jinými léky, lze použít taxol. V mono režimu se taxol užívá v dávce 175 mg / m2 jako 3hodinová infúze každé 3 týdny. Při kombinaci taxolu (175 mg / m2), cisplatiny (50 mg / m2) a epirubicinu (70 mg / m2) se významně zvyšuje účinnost léčby.
Hormonální terapie
Pokud v době chirurgického zákroku nádor přesahuje dělohu, pak místní regionální chirurgická nebo radiační expozice nevyřeší hlavní problém léčby. Nutno použít chemoterapii a hormonální terapii.
Progestogeny se nejčastěji používají pro hormonální terapii: 17-OPK. Depo-Provera, Provera, Farlugal, depostát, Megace v kombinaci s nebo bez tamoxifenu.
V případě metastatického procesu v případě neúčinnosti léčby progestinem je vhodné podávat zoladek
Jakákoli konzervační léčba je možná pouze ve specializované instituci, kde existují podmínky pro provedení hloubkové diagnostiky jak před léčbou, tak během ní. Je nutné mít nejen diagnostické vybavení, ale také vysoce kvalifikovaný personál, včetně morfologů. To vše je nezbytné pro včasné zjištění neúčinnosti léčby a následné operace. Navíc je nutné neustále dynamické pozorování. Příležitosti pro hormonální léčbu minimálního rakoviny endometria u mladých žen užívajících progestogeny: 17-OPK nebo depo-provera v kombinaci s tamoxifenem. Při mírném stupni diferenciace se používá kombinace hormonální terapie a chemoterapie (cyklofosfamid, adriamycin, fluorouracil nebo cyklofosfamid, methotrexát, fluorouracil).
Hormonální terapie je vhodné jmenovat pacienty s vysokým nebo středním stupněm diferenciace nádoru. S vysokým stupněm diferenciace nádoru, povrchovou invazí nádoru v myometriu, lokalizací nádoru v dolní nebo horní 2/3 dělohy. věk pacienta je až 50 let, absence metastáz - hormonální terapie se provádí do 2 až 3 měsíců. Není-li účinek, je nutné přejít na chemoterapii.
Co jsou ženy v ohrožení
Ukazuje se, že vstup do rizikové skupiny není tak obtížný. Děložní fibroidy jsou běžné a podle klinických studií je přibližně například všech gynekologických onemocnění. Nicméně se předpokládá, že klinické studie nezahrnují všechny případy děložních fibroidů a skutečná hodnota je mnohem vyšší.
Ženy v pozdním reprodukčním věku a před menopauzálním věkem jsou nejvíce ohroženy. V poslední době se u žen ve věkové skupině 30-33 let stále častěji objevují známky děložních fibroidů. Ve věku 30 let se děložní fibroidy objevují v průměru v 1,0-1,5% případů.
Existuje vysoké riziko onemocnění u žen, u nichž již existují případy myomů, a také u obézních a kardiovaskulárních onemocnění. Co je tento nádor?
Známky děložních fibroidů
Jedná se o benigní novotvar ve formě zaoblených uzlin. Uzel může být jeden, ale častěji existuje více. Uzly se liší velikostí, hmotností a rychlostí růstu. Uzel může být tak velký jako borovice, nebo může růst až do velikosti kokosového ořechu. Růst se vyskytuje nerovnoměrně: nádor může být malý po dlouhou dobu a neobtěžovat se a pak za přítomnosti provokativního faktoru může začít rychle růst. Velké fibroidy dělohy mohou stlačit sousední orgány, způsobit bolest a jsou indikací pro operaci.
Růst nádoru může narušit oplodnění vajíčka a způsobit neplodnost.
Místo vzniku uzlu je buď tělo dělohy nebo cervix dělohy. V těle dělohy se uzly objevují a rostou ve 95 případech ze 100. Cervikální fibroidy se vyskytují mnohem méně často: pouze u 5 případů ze 100.
Co má žena pocit, pokud má nádor?
Symptomy děložních fibroidů
Onemocnění u žen různého věku s odlišným průběhem onemocnění je charakterizováno různými příznaky.
V prvních fázích as malými rozměry uzlů mohou příznaky zcela chybějí. Žena nemá pocit bolesti a může zjistit přítomnost fibroidů v těle dělohy pouze během návštěvy gynekologa a další vyšetření. V této fázi je nejjednodušší léčit.
Příznaky se mohou vyskytnout v průběhu progrese onemocnění. Mezi nejběžnější patří následující:
- Dlouhá a bohatá menstruace.
- Bolest během menstruace.
- Rozpoznávání mezi cykly.
- Bolest dolní části zad.
- Zácpa a časté močení.
- Tažení bolesti v dolní části břicha.
- Nízký hemoglobin.
- Zvětšete velikost břicha.
Děložní fibroidy mohou mít komplikaci - nekrózu dělohy.Jeho příznaky jsou ostrá bolest a vysoká horečka. Proč je reprodukční zdraví ženy narušeno?
Příčiny děložních fibroidů
Předpokládá se, že hlavním faktorem vyvolávajícím vznik a vývoj onemocnění je nerovnováha hormonů - estrogenu a progesteronu. Je to on, kdo vede k těžkému a prodlouženého krvácení během menstruace.
Příčinou děložních fibroidů může být přítomnost potratů a škrábání u žen.
Domníváme se, že příčinou ženských nemocí je nelibost vůči mužům. Pokud žena začne žít sexuální život později než 28 let, nenarodí dítě do tohoto věku nebo její sexuální život je nepravidelný, negativně ovlivňuje její reprodukční zdraví, což nelze říci o ženách, které mají pravidelného sexuálního partnera a do věku 28 let se již staly matkami . Nedávno mezi důvody, které vedly k výskytu nádoru, se říká stres ženy v práci a doma, stejně jako její nespokojenost s jejím osobním životem. Je lepší, samozřejmě, zkusit zlepšit vztahy s muži, než léčit myomy.
Pozorování u žen s diagnózou děložních fibroidů ukázalo, že těhotenství vede k růstu nádorů. Zvětšený uzel může způsobit potrat a předčasnou práci. Proto by těhotenství, které se vyskytlo u ženy s myomy, mělo být pod dohledem lékařů. A když plánujete těhotenství, je lepší předem otestovat a pokud jsou zjištěny fibroidní onemocnění, lze ji před koncepcí vyléčit.
Co dělat, pokud je detekován myóm?
Léčba děložních fibroidů
Léčba závisí na věku ženy, velikosti nádorových uzlin a na nástup příznaků.
Děložní fibroidy jsou v raných stádiích vývoje lépe ošetřitelné.
Pokud je nádor malý, neexistuje žádná bolest a krvácení, pak jsou předepsány léky, které normalizují hormonální pozadí ženského těla. Jsou schopny zastavit růst nádoru, ale nevedou k jeho eliminaci. Užívání léků se provádí během 3-6 měsíců a může být doprovázeno vedlejšími účinky: častými změnami nálady, pocením, bolestem hlavy a několika dalšími.
Po léčbě každých šest měsíců by mělo být provedeno ultrazvuk a měl by být monitorován stav ženy, protože zůstává riziko opětovného obnovení fibroidů po léčbě. Je-li nádor velký a příznaky onemocnění jsou jasně vyjádřeny, to znamená, že je hojná ztráta krve a rychlý růst uzlů, stejně jako v případě neúčinné hormonální léčby, je předepsán chirurgický zákrok. V závislosti na složitosti průběhu onemocnění může být děloha během operace zachována nebo odstraněna. V Evropě je téměř odstraněno téměř 70% žen, které již opustili věk, kdy se dítě narodilo. Ženy, které jsou v plodném věku a dosud nenarodily, se snaží udržet dělohu. Obnova po operaci nastane poměrně rychle. Po léčbě mají ženy řadu omezení: opalování v soláriu a pod přímým slunečním zářením je nežádoucí, je lepší se vyhnout návštěvě sauny a masáž břicha a dolní části zad.
Existuje řada rostlin a produktů, které mají pozitivní vliv na léčbu. Nemají nahradit drogy, ale jsou schopni vytvořit během léčby příznivé zázemí. Z rostlin lze říci oves, pšenici, lišejníky a z produktů - jablka, granátové jablko a mrkev.
Vzhledem k tomu, že důvodem chirurgického zákroku je už pokročilý stupeň onemocnění, může být včasné odhalení hlavní cestou jeho účinné léčby. Proto, aby byla zachována její reprodukční systém, je důležité, aby žena pravidelně navštěvovala lékaře a provedla ultrazvukové vyšetření dělohy a pokud jsou zjištěny nežádoucí příznaky, okamžitě si vyžádejte léčbu.
Cervikální vlastnosti
Cervix je spodní část dělohy. Ve středu prochází kanál nazvaný krční. Jeden konec se otevírá do dělohy a druhý do vagíny. Pouze třetina celého krku je viditelná při pohledu na gynekologickou židli.Většina z nich je skrytá z pohledu. Během života ženského krku se neustále mění. Na křižovatce dvou typů epitelu se nachází speciální zóna, která se nakonec posouvá do cervikálního kanálu. Tato zóna transformace je nejzranitelnější vůči všem nepříznivým faktorům. Z tohoto důvodu začíná nejčastěji prekancerózní a rakovinové změny.
Krční eroze a rakovina
Často můžete slyšet diagnózu "eroze děložního hrdla". Toto je nepřesný termín. Nejčastěji to znamená ektopie - což je podmínka pro 25% mladých žen. Tímto znakem je válcovitý epitel, který obklopuje cervikální kanál, na místě vícevrstvého. Transformační zóna se v důsledku toho posune směrem ven. Ve většině případů ektopie nevyžaduje léčbu, nemá žádné příznaky a rozhodně není prekancerózní stav. Jediné doporučení: pravidelné sledování gynekologů.
RAKOVINA KRKU UTERU - RIZIKOVÉ FAKTORY
Rizikový faktor - Jedná se o jakýkoli jev, který ovlivňuje pravděpodobnost vývoje onemocnění, jako je rakovina.
Různé typy rizik jsou charakteristické pro různé typy rakoviny. Například vystavení silnému slunečnímu záření na pokožce může vést k melanomu. Kouření je rizikovým faktorem pro širokou škálu rakovin. Nicméně přítomnost tohoto faktoru a dokonce i několik podobných faktorů neznamená rozvoj tohoto onemocnění.
Šance na rozvoj rakoviny děložního čípku se zvýší při vystavení určitým rizikovým faktorům. Při absenci těchto faktorů je maligní tumor u žen vzácný.
Navzdory skutečnosti, že rizikové faktory zvyšují pravděpodobnost vzniku nádoru, mnoho žen nikdy nemělo onemocnění. S vývojem rakoviny nebo změnami před nádorem nelze nikdy s jistotou říci, že byly způsobeny jedním nebo druhým rizikovým faktorem.
Když hovoříme o rizikových faktorech, je velmi důležité pochopit, že jsme schopni některé z nich změnit nebo vyloučit, například přestat kouřit nebo léčit infekci lidského papilomaviru. Jiné faktory, jako je věk nebo rodinná historie, se nemůžeme změnit. Znalost rizikových faktorů, které nelze vyloučit, je však nesmírně důležitá, protože jejich přítomnost podporuje ženy, aby se pravidelně vyšetřovaly na včasné odhalení rakoviny děložního čípku.
Rizikové faktory vývoje rakoviny děložního děložního čípku jsou:
Infekce lidského papilomaviru
Infekce lidského papilomaviru (PVI) - Jedná se o nejdůležitější rizikový faktor pro rakovinu děložního čípku.

Lidský papilomavírus (HPV) - Skupina více než 100 souvisejících virů, které infikují buňky kůže, vnější genitálie, konečník, ústní dutinu a hltan. Viry se nerozšiřují do krve a do vnitřních orgánů, jako je srdce nebo plíce. Papilomavirus dostal své jméno pro svou schopnost tvořit růst, který se nazývá papilom, běžně známý jako bradavice.
Různé typy HPV postihují různé části těla. Některé z nich způsobují běžné bradavice na rukou a nohou, jiné postihují rty nebo jazyk. Určité typy HPV jsou zodpovědné za výskyt bradavic na vnějších pohlavních orgánech žen a mužů nebo v okolí konečníku nebo v okolí řiti. Takové výrůstky jsou sotva rozlišitelné pouhým okem nebo dosahují průměru několika centimetrů. Jsou známé jako genitální bradavice. Ve většině případů jsou za vývoj těchto změn zodpovědný typ HPV 6 a typ HPV 11. Jsou nazývány viry. nízký onkogenní riziko protože zřídka způsobují rakovinu.
Některé typy HPV se nazývají vysoce onkogenní rizikové viry, protože jsou úzce spjaty s vývojem rakoviny, včetně rakoviny děložního čípku, rakoviny vulvy a vaginy u žen, rakoviny penisu u mužů a rakoviny análního kanálu a úst u žen i mužů . Lékaři se domnívají, že HPV infekce nastává i před rozvojem rakoviny děložního čípku.Vysoce rizikové viry zahrnují HPV 16, HPV 18, HPV 31, HPV 33 a HPV 45, stejně jako některé další typy. Asi 2/3 případů rakoviny děložního čípku je spojeno s HPV 16 a HPV 18.
Výzkum rizikových faktorů pro rakovinu děložního čípku v posledních pěti letech hraje v indukci růstu nádorů dominantní roli viry lidského papilomaviru (HPV), zejména ty typu 16,18. Četné studie ukazují, že existuje tendence k nárůstu počtu prokázaných případů dysplázie, intraepiteliálního karcinomu a cervikálních infekcí spojených s virem lidské papilomatózy.
Infekce HPV je zcela běžná a ve většině lidí se tělo dokáže sama vypořádat s infekcí. Někdy se však infekce neléčí a stává se chronickou. Chronická infekce, zejména pokud je způsobena vysokým onkogenním rizikem HPV, může nakonec vést k maligním nádorům, jako je rakovina děložního čípku.
Navzdory tomu, že se HPV vysílá sexuálně (včetně vaginálního, análního a orálního sexu), pohlavní styk není pro infekci nezbytný. Pro šíření viru z jedné osoby do druhé je potřeba kontakt s pokožkou v oblasti, kde se nacházejí bradavice. Je možné, že HPV je schopen se šířit na kůži a sliznice: například infekce začíná v děložním čípku a pak jde do vagíny. Jediným způsobem, jak úplně zabránit infekci AVI anální oblasti nebo vnějších genitálií, je nedostatek kontaktu nemocného s těmito oblastmi.
Onkocytologie skvrn umožňuje posoudit změny v buňkách děložního čípku pod vlivem HPV. Modernější testy detekují samotnou infekci detekcí DNA fragmentů viru v buňkách. Test na detekci HPV se také používá v případech, kdy výsledky rozmazání na onkocytologii se mírně liší od normy. Pokud studie odhalí vysoký onkogenní rizikový virus, pak může žena potřebovat úplné vyšetření včetně kolposkopie. Navzdory tomu, že dnes není možné léčit PVI, existují metody pro léčbu kondylomů a abnormální růst buněk pod vlivem viru.
Riziko rozvoje rakoviny děložního čípku u žen, které kouří, je téměř dvakrát vyšší než u nefajčíků.

Cigaretový kouř obsahuje mnoho chemických látek způsobujících rakovinu, které postihují nejen plíce. Tyto škodlivé sloučeniny se vstřebávají přes cévy plic a šíří se krví po celém těle.
Kouření žen v cervikálním hlenu detekuje vedlejší produkty hoření tabáku. Vědci věří, že tyto látky poškozují DNA buněk sliznice krčku a ovlivňují vývoj rakoviny. Fajčení navíc snižuje účinnost imunitního systému v boji proti HPV.
Imunosuprese (imunosuprese)
Virus lidské imunodeficience (HIV), který způsobuje AIDS, poškozuje imunitní systém a zvyšuje riziko vývoje infekce způsobené lidským papilomavirem. To pomáhá vysvětlit vysoké riziko vzniku rakoviny děložního čípku u žen s AIDS.
Vědci věří, že práce imunitního systému pomáhá zničit rakovinné buňky a zpomaluje jejich růst a šíření. U žen s infekcí HIV dochází k mnohem rychlejším invazivním změnám v cervixu.
Vysoké riziko vzniku rakoviny děložního čípku zahrnuje také ženy, které dostávají léky na potlačení imunity, například při léčbě autoimunitních onemocnění (onemocnění, při nichž imunitní systém vnímá vlastní tkáně těla jako cizí a napadá je), stejně jako po transplantacích orgánů.
Chlamydia - To jsou poměrně běžné bakterie, které infikují reprodukční systém. Přenášejí se prostřednictvím sexuálního kontaktu. Chlamýdiová infekce může způsobit zánět pánvových orgánů, což vede k neplodnosti.
Některé studie ukazují, že riziko vzniku rakoviny děložního čípku je vysoké u žen, jejichž krev vykazuje známky minulé nebo současné infekce (ve srovnání s ženami s normálními výsledky testů). Chlamýdiová infekce u žen může být asymptomatická. Žena ji nemusí vůbec vědět, dokud nebudou získány výsledky laboratorních testů.
Nedostatek čerstvého ovoce a zeleniny ve stravě může zvýšit riziko rakoviny děložního čípku. Pravděpodobnost adenokarcinomu děložního čípku je u obézních žen vysoká.
Perorální antikoncepční pilulky (antikoncepční pilulky)
Důkazy naznačují, že dlouhodobé užívání orální antikoncepce (OC) může zvýšit riziko vzniku rakoviny děložního čípku.

Vědci se domnívají, že čím déle žena užívá tyto léky, tím vyšší je riziko rakoviny. Nicméně, po zrušení OK, riziko onemocnění postupně klesá. Nedávná studie ukázala, že riziko rakoviny děložního čípku u žen, které užívaly antikoncepci více než pět let, se zdvojnásobilo. Přesto 10 let po přerušení léčby bylo riziko sníženo na normální.
Podle doporučení Americké společnosti pro léčbu rakoviny by se měl lékař zaměřit na diskusi o výhodách a možných rizicích onemocnění OC se ženou.
Pokud existuje několik sexuálních partnerů pro prevenci sexuálně přenosných nemocí, měla by žena používat bariérovou antikoncepci (kondomy) bez ohledu na to, jaké jiné antikoncepce užívá.
Vícečetné těhotenství
Riziko vzniku rakoviny děložního čípku je vysoké u žen, které porodily třikrát nebo vícekrát. Důvod pro to není vědcům jasný.
Podle jedné teorie je to výsledek nechráněného sexuálního styku, který je nezbytný pro koncepci a současně může vystavit ženu HPV. Kromě toho studie ukazují hormonální změny během těhotenství, které zvyšují náchylnost k infekci lidského papilomaviru nebo výskytu nádorů.
Jiní vědci věří, že těhotná žena má oslabený imunitní systém, v důsledku čehož je snazší způsobit PVI a maligní nádory.
Mladý věk prvního plného těhotenství
Ženy, které nejprve otěhotněly ve věku 17 let a méně, pravděpodobnost vývoje rakoviny děložního čípku během života je téměř dvojnásobně vyšší než u žen, které v době zahájení prvního těhotenství dosahují 25 let nebo více.
Nedostatek finančních prostředků je také rizikovým faktorem rakoviny děložního čípku. Mnoho žen s nízkými příjmy nedostává plné množství lékařské péče, včetně onkocytologického screeningu. To znamená pozdní léčbu změn nádorů děložního hrdla.
DES - Jedná se o hormonální lék, který byl ve Spojených státech předepsán některým ženám s hrozbou potratu v období od roku 1940 do roku 1971.
U žen, jejichž matky užívaly DES během těhotenství, se vyskytl průjemný adenokarcinom buněk pochvy nebo děložního čípku častěji než by očekával. Tento typ rakoviny u žen, které nebyly vystaveny působení DES, je velmi vzácný. U 1000 žen, jejichž matky užívaly DES během těhotenství, existuje jeden případ adenokarcinomu. To znamená, že 99,9% dívky DES zůstávají zdravé.
Nejčastěji se vyskytuje jasný buněčný adenokarcinom spojený s příjmem DES ve vagině než v děložním čípku. A riziko je v těchto případech nejvyšší, pokud pacientka matka dostala lék v prvním trimestru těhotenství. Průměrný věk žen v době detekce jasného buněčného adenokarcinomu spojeného s expozicí DES je 19 let.
Vzhledem k tomu, že užívání DES během těhotenství bylo zakázáno v roce 1971, nejmladší "DES-dívky" jsou již 35 let. To znamená, že překročily věk nejvyššího rizika nádoru.A přesto neexistuje žádný bezpečný věkový limit pro vývoj nádoru spojeného s DES. Lékaři neví, jak dlouho trvá riziko adenokarcinomu.
DES dívky mají také vysoké riziko spinocelulárního karcinomu a prekancerózních změn v děložním čele s HPV.
Přítomnost rakoviny děložního hrdla u příbuzných
Rakovina děložního hrdla v některých rodinách může být zděděna. Pokud vaše matka nebo sestra měli tento nádor, pak máte osobně šanci na rozvoj rakoviny děložního čípku o faktor 2-3, ve srovnání s rodinami, kde se nádor nevyskytuje.
Někteří vědci věří, že v takových rodinách je zděděna určitá tendence, která způsobuje snížení rezistence ženského těla na HPV. Na druhou stranu, ženy stejné rodiny s pacientem, který má rakovinu děložního čípku, mají jeden nebo více negenogenních rizikových faktorů popsaných výše.
+7 495 66 44 315- kde a jak léčit rakovinu
Dnes v Izraeli může být rakovina prsu zcela vyléčena. Podle izraelského ministerstva zdravotnictví je 95% míra přežití pro tuto nemoc v současné době v Izraeli. Toto je nejvyšší číslo na světě. Pro srovnání: podle Národního registru rakoviny se incidence v Rusku v roce 2000 zvýšila oproti roku 1980 o 72% a míra přežití je 50%.
Dosavadní stav léčby pro klinicky lokalizovanou rakovinu prostaty (tj. Omezený na prostatu), a proto léčebný, je považován buď za řadu chirurgických metod, nebo za radiační terapeutické metody (brachyterapie). Náklady na diagnostiku a léčbu rakoviny prostaty v Německu se budou pohybovat od 15 000 € do 17 000 €
Tento typ chirurgické léčby byl vyvinut americkým chirurgem Frederick Mos a úspěšně se používá v Izraeli za posledních 20 let. Definice a kritéria pro operaci podle metody Mos vyvinula americká akademie operace Mosa (ACMS) ve spolupráci s Americkou akademií dermatologie (AAD).
- Rakovina prsu
- Onkogynekologie
- Ovarie
- Ovarie - typy nádorů
- Ovarie - epiteliální nádory
- Ovarie - nádory zárodečných buněk
- Ovarie - stromální nádory
- Ovarie - cysty
- Ovarie - rakovina
- Statistiky rakoviny vaječníků
- Rakovina vaječníků - rozdíly
- Rakovina vaječníků - příčiny
- Rakovina vaječníků - rizikové faktory
- Rakovina vaječníků - příznaky
- Rakovina vaječníků - časná detekce
- Rakovina vaječníků - diagnostika
- Rakovina vaječníků - histologická klasifikace
- Rakovina vaječníků - klinická klasifikace
- Rakovina vaječníků - klasifikace systémem TNM
- Rakovina vaječníků - postupné přežití
- Léčba rakoviny vaječníků
- Rakovina vaječníků - chirurgická léčba
- Rakovina vaječníků - chemoterapie
- Léčba zaměřená na rakovinu vaječníků
- Rakovina vaječníků - hormonální terapie
- Rakovina vaječníků - radioterapie
- Rakovina vaječníků - klinické studie
- Rakovina vaječníků - doplňková a alternativní terapie
- Invazivní epiteliální rakovina vaječníků - postupné léčby
- Malí potenciální maligní epiteliální nádory - léčba
- Buněčné nádory vaječníků - léčba
- Ovariální stromální nádory - léčba
- Rakovina vaječníků - po léčbě
- Rakovina vaječníků - léčba nefunguje
- Rakovina vaječníků - prevence
- Rakovina vaječníků - otázky k lékaři
- Rakovina vaječníků - nová ve výzkumu
- Děloha
- Uterus - nádory
- Děloha - rakovina
- Rakovina dělohy - příznaky
- Rakovina dělohy - způsoby šíření
- Rakovina dělohy - diagnostika
- Rakovina dělohy - morfologická klasifikace
- Rakovina dělohy - klinická klasifikace
- Rakovina dělohy - klasifikace TNM
- Rakovina děložního tumoru - seskupená ve stupních
- Rakovina dělohy - léčba
- Rakovina děložního - výsledky léčby
- Cervix
- Cervix - rakovina
- Statistiky rakoviny děložního čípku
- Rakovina děložního hrdla - příčiny
- Rakovina děložního hrdla - rizikové faktory
- Rakovina děložního hrdla - příznaky
- Rakovina děložního hrdla - časná detekce
- Rakovina děložního hrdla - diagnostika
- Rakovina děložního hrdla - výzkum pro podezření na rakovinu
- Rakovina děložního hrdla - prevence
- Rakovina děložního hrdla - morfologická klasifikace
- Rakovina děložního hrdla - klasifikace stupně
- Rakovina děložního hrdla - přežití
- Léčba rakoviny děložního čípku
- Rakovina děložního hrdla - chirurgická léčba
- Rakovina děložního hrdla - radiační léčba
- Rakovina děložního hrdla - chemoterapie
- Rakovina děložního hrdla - chemoradiation terapie
- Rakovina děložního čípku - léčba skvrnami pro onkocytologii
- Rakovina děložního čípku - postupné léčby
- Rakovina děložního hrdla - klinické studie
- Rakovina děložního hrdla - po léčbě
- Rakovina děložního hrdla - léčba nefunguje
- Rakovina děložního hrdla - životní styl
- Rakovina děložního hrdla - emoční zdraví
- Rakovina děložního hrdla - otázky k lékaři
- Rakovina děložního hrdla - nová ve výzkumu
- Vagina
- Vagina - benigní nádory
- Vagina - zhoubné nádory
- Diagnóza vaginálního karcinomu
- Vaginální rakovina - klasifikace
- Vaginální léčba rakoviny
- Vulva
- Vulva - benigní nádory
- Vulva - pozadí a prekancerózní onemocnění
- Vulva - rakovina
- Vulvar rakovina - příznaky
- Vulvar rakovina - diagnostika
- Rakovina vulvy - klasifikace po etapách
- Vulvar rakovina - mezinárodní klasifikace TNM systémem
- Vulvar rakovina - seskupena podle klinických stadií
- Vulvar léčba rakoviny
- Rakovina plic
- Rakovina prostaty
- Rakovina močového měchýře
- Rakovina ledvin
- Rakovina jícnu
- Rakovina žaludku
- Rakovina jater
- Rakovina pankreatu
- Kolorektální karcinom
- Rakovina štítné žlázy
- Rakovina kůže
- Rakovina kostí
- Brainové nádory
- Cyber nůž léčba rakoviny
- Nano-nůž v léčbě rakoviny
- Léčba rakoviny pomocí protonové terapie
- Léčba rakoviny v Izraeli
- Léčba rakoviny v Německu
- Radiologie v léčbě rakoviny
- Rakovina krve
- Úplné vyšetření těla - Moskva
Cyber nůž léčba rakoviny
Technologie CyberKnife byla vyvinuta skupinou lékařů, fyziků a inženýrů na Stanfordské univerzitě. Tato technika byla schválena FDA pro léčbu intrakraniálních nádorů v srpnu 1999 a pro nádory ve zbytku těla v srpnu 2001. Začátkem roku 2011. působilo asi 250 instalací. Systém je aktivně distribuován po celém světě.

Léčba rakoviny pomocí protonové terapie
PROTON THERAPY - radiosurgery protonového paprsku nebo silně nabitých částic. Volně se pohybující protony jsou extrahovány z atomů vodíku. Za tímto účelem slouží speciální přístroj k oddělení negativně nabitých elektronů. Zbývající kladně nabité částice jsou protony. V akcelerátoru částic (cyklotron) se protony v silném elektromagnetickém poli zrychlují po spirálové dráze na obrovskou rychlost, která odpovídá 60% rychlosti světla - 180 000 km / s.
Rakovina a transport HPV
Rakovina děložního čípku je jednou z onemocnění, která je snadněji preventivní než lék. Velkým úspěchem ve vědě byl objev virové povahy tohoto rakovinového procesu. Předpokládá se, že jde o infekci způsobenou lidskými papilomaviry, která způsobuje prekancerózní změny, eventuálně vedoucí ke vzniku maligního nádoru.
V současné době bylo identifikováno více než 100 druhů HPV, které mohou žít u lidí. Ale ne všechny jsou rizikovým faktorem pro rozvoj rakoviny děložního čípku. Všechny viry jsou konvenčně rozděleny do skupin s vysokým, středním a nízkým onkogenním potenciálem:
- Nízké riziko: 6, 11, 42, 43, 44 typů HPV (způsobují genitální bradavice, nezvyšují výskyt rakoviny)
- Mezifodobní riziko: 31, 33, 35, 51 a 52 typů (často způsobují dysplázií, mnohem méně často - rakovina)
- Vysoké riziko: 16, 18, 39, 45, 50, 53, 55, 56, 58, 59, 64, 68 typů (99% případů karcinomu děložního čípku)
Ve většině případů HPV zmizí samy o sobě během 1-2 let, aniž by došlo k významným změnám. A jen příležitostně způsobuje chronickou, dlouhodobou infekci, která vede k dyspláziím a způsobuje rakovinu děložního hrdla. Předpokládá se, že čím je mladší žena, tím rychleji se uzdravuje. Proto u dívek je definice viru pomocí PCR považována za nevhodnou.Obvykle se analýza pro stanovení HPV provádí se změnami (leukoplakie, dysplázie) zjištěnými rozmazáním a kolposkopií, stejně jako příznaky rakoviny děložního čípku.
Fakta o HPV
- Infekce virem lidského papilomu, který způsobuje rakovinu, se objevuje sexuálně, častěji u mladých mužů a žen.
- Odhaduje se, že 50% všech sexuálně aktivních lidí bylo alespoň jednou v životě vystaveno této infekci.
- Ve většině případů virus, včetně onkogenní skupiny, opouští tělo samostatně během 1-2 let.
- Neexistují žádné léky, které by účinně pomohly zbavit se viru.
- Očkování je jediný způsob, jak chránit před vysokým onkogenním HPV a karcinomem děložního čípku.
- Vyšetření žen do věku 30 let na HPV není vhodné (protože onemocnění projde samo).
Včasné příznaky rakoviny děložního čípku:
Oni mají obvykle vodnatý charakter, mají barvu "maso slop", mít zvláštní vůni. Takový výboj nastane, pokud nádor naroste do velké velikosti a postupně se rozpadne.
Spuštěné případy
- Známky intoxikace nádorů: drastická ztráta hmotnosti, ztráta chuti k jídlu, konstantní horečka, únava, anémie
- Porušení močení a pohybů střev: krev v moči, krev ve stolici, zácpa.
- Driblování moči nebo výkalů z pochvy (když nádor napadá stěnu močového měchýře a střeva a tvoří je píštěl)
- Opuch nohou, dušnost
Cervikální nádory se mohou skládat z různých tkání, tvoří se v různých částech těla, mají různé malignity.
- Preinvazivní rakovina
- Squamous carcinoma
- Rakovina žláz (adenokarcinom)
- Jiné typy rakoviny (včetně nediferencovaných)
Preinvazivní rakovina (in situ, dysplázie 3. stupně, CIN 3)
Rakovina "na místě" nebo rakovina in situ - jiná jména pro stejnou patologii. V tomto případě mají buňky pokrývající krk známky malignity. Ale nezačnou hluboko do stromu. Proto neexistují metastázy. Vzhledem k tomu, že v tomto stádiu nejsou žádné příznaky rakoviny děložního čípku, lze jej provést pouze s lékařem. Časem se rakovina "na místě" změní na mikroinvazivní a poté na metastatickou rakovinu.
Mikroinvazivní rakovina
Odborníci často odliší určitou formu cervikálních nádorů - mikroinvazivní rakoviny odpovídající etapě Ia. To už není rakovina in situ, protože nádorové buňky pronikly do stromy. Tato invaze však nepřesahuje 5 mm a velikost samotného nádoru je 1 cm nebo méně. V tomto případě je rakovina obvykle nízkoagresivní, metastázuje a je docela dobře léčena.
Invazivní rakovina děložního hrdla
Pokud nádor pronikne hluboko do tkáně, pak se nazývá invazivní. Je to během prvních příznaků rakoviny děložního čípku. Taková rakovina je snadněji pozorována, když ji vyšetřuje gynekolog, kromě toho má charakteristické rysy skvrn a kolposkopie. V případech pokročilého rakovinového procesu se mohou objevit jasné znaky.
Ve své formě jsou cervikální nádory rozděleny do tří skupin:
Tato rakovina roste uvnitř cervikálního kanálu, jako kdyby do lumenu děložního čípku. Při pohledu na gynekologickou židli lze zjistit, že to často visí z krku v podobě polypu s tvarem květáku. Takové nádory se považují za méně agresivní, později metastázují a mají lepší prognózu.
Tyto nádory rostou hluboko do krku. Venku vypadají malé, ale ulcerace a rozpad se tvoří v tloušťce tkání. V takových případech dochází k agresivnějšímu onemocnění, prognóza je méně příznivá.
Cervikální fáze
Statistiky výskytu nezahrnují preinvazivní rakovinu (in situ). Tento stupeň rakoviny děložního čípku se často kombinuje s dysplazií 3. stupně, protože léčba je naprosto totožná. U nádorů, které pronikly hlouběji, byla vytvořena speciální klasifikace. Umožňuje určit prognózu a způsob léčby onemocnění.
Stage I: Tumor nepřesahuje dělohu.
- IA - nádor pronikající méně než 5 mm
- IB - nádor, který pronikl hlouběji než 5 mm
Stage II - nádor, který se rozšířil za dělohu (ale neovlivňuje stěny pánve a dolní třetinu vagíny)
Stadium III - nádor, který se rozšířil do stěn pánve nebo dolní třetiny vagíny
4. fáze - nádor, který pronikl za pánvi nebo klíčeném močovém měchýři, konečníku.
Diagnostika rakoviny děložního čípku
- Cytologické vyšetření (onkocytologický nátěr)
Pap smear je globální standard pro screening pro rakovinu děložního hrdla. Pomocí speciální špachtle jsou buňky odebírány z povrchu krku. Po studiu pod mikroskopem uzavírají svou strukturu. Zánětlivé změny, různé atypie (včetně závažné dysplázie) a rakovinové elementy lze nalézt v nátěru. Při podezření na předklinické a rakovinové účinky jsou předepsány další metody výzkumu. 
Kolposkop - speciální zařízení, které vám umožní zvýšit obraz děložního čípku a studovat strukturu buněk a cév. Vyšetření děložního čípku pomocí kolposkopu je zvláště důležité v počátečních stádiích rakoviny, kdy nádor není během rutinního vyšetření viditelný. Pozdější stadia rakoviny děložního čípku jsou snadno pozorovány bez jakýchkoli dalších zařízení.
Když jsou detekovány podezřelé oblasti, provádí se biopsie a vyšetření tkáně pod mikroskopem.
- Škrábání cervikálního kanálu
Pokud výsledky cytologického vyšetření prokázaly prekancerózní nebo rakovinové změny a kolposkopie ukázala normální obraz, mělo by se provést vyčerpání cervikálního kanálu. Je pravděpodobné, že atypické buňky jsou umístěny uvnitř, a tudíž nepřístupné pro vizuální kontrolu. Tento postup není předepsán nikomu, většinou stačí cytologie a kolposkopie s biopsií.
Ultrazvuková diagnostika je jednoduchá, bezbolestná a nenákladná metoda vyšetření. Zvláště účinný ultrazvukový transvaginální snímač. Obtíže vznikají pouze ve velmi běžných procesech, stejně jako v přítomnosti adhezí v břišní dutině. Pro efektivnější diagnostiku pomocí trojrozměrného obrazu, který umožňuje zvážit nádor ze všech stran. Pokud je ultrazvuk doplněn dopplerovskou sonografií (studie toku krve), mohou být detekovány malé nádory v důsledku nadměrného růstu cév.
Další pokročilé výzkumné metody nám umožňují odhadnout šíření onkologického procesu, stav sousedních orgánů a zvolit taktiku léčby. MRI je pro tento účel vhodnější. Počítačová tomografie má jednu důležitou nevýhodu: hustota pánevních orgánů, když se provádí, je přibližně stejná. Proto ani značné rakoviny nelze rozlišovat kvůli podobnosti s tukovou tkání.
- Metody pro stanovení vzdálených metastáz
Rentgenové vyšetření na hrudníku, CT vyšetření břišní dutiny, scintigrafie kostry mohou detekovat metastázy rakoviny děložního čípku a zvolit taktiku léčby. Tyto metody se používají po počáteční diagnostice invazivního karcinomu, stejně jako při sledování léčby metastáz a při výskytu příznaků rakoviny děložního čípku po operaci.
Screening pro rakovinu děložního čípku
Na rozdíl od mnoha jiných typů rakoviny se cervikální nádory vyvíjejí po dlouhou dobu. To vám umožní identifikovat ohrožené ženy a počáteční stavy onemocnění. Pro screening je skvělá metoda - cytologický Pap test. Citlivost této metody je asi 90%. To znamená, že u 9 z 10 žen s rakovinou vám obyčejný cytologický nátěr umožňuje detekovat onemocnění.
Všechny ženy ve věku 25 až 49 let musí být vyšetřovány jednou za tři roky. Po padesáti letech stačí po dobu pěti let odebrat cytologii.
Metastázy rakoviny děložního čípku
Rakovina děložního hrdla je vysoce agresivní nádor. To časně metastazuje tím, že se šíří přes lymfy, krev nebo klíčení v orgánech. Přibližně 30% pacientů ve stadiu II má již v nejbližších lymfatických uzlinách nádorové buňky. Mezi vzdálenými orgány jsou častěji postiženy plíce, játra a kosti.
Léčba cervikálních nádorů
Rakovina děložního čípku není věta. Moderní metody léčby mohou tuto chorobu zcela vyléčit. V počátečních fázích je možné zachovat funkci orgánu a plodu. V pozdějších fázích se používá integrovaný přístup. Výsledkem je, že žena ztratí příležitost mít děti, ale kvalita a trvání jejího života zůstávají vysoká. Před stanovením taktiky léčby musí lékař vyšetřit histologické vyšetření nádoru a určit jeho stadium.
- Cervikální koníza (s neinvazivním karcinomem)
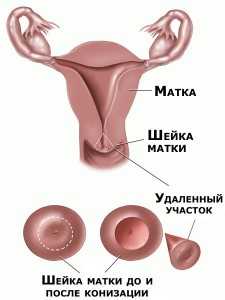
Odstranění části krku ve formě kužele je nejčastější operací pro těžkou dysplazií a rakovinu in situ. Intervence se provádí v anestezii (celková anestézie nebo epidurální anestezie). Pokud je podezření na mírnou nebo středně těžkou dysplázií, pak se lékaři snaží tuto operaci vyhnout.
Existuje určité riziko pro ženy, které nedávno porodily: lumen cervikálního kanálu se může zmenšit a zvětšit, což povede k potížím s koncepcí a těhotenství. Výhody úplného odstranění neinvazivního onkologického onemocnění však výrazně převyšují všechna možná rizika. Odstranený fragment je odeslán pro histologii, aby byla provedena přesná diagnóza.
- Rozšířená extirpace dělohy
Nejčastěji se k léčbě používá rozsáhlá děloha, okolní tkáně a části vagíny. Tato míra zásahu je způsobena skutečností, že většina případů rakoviny je zanedbávána. Ve vzácných případech mikroinvazivních nádorů mají ženy pouze cervikální odstranění (pokud je plánováno těhotenství). Možná taková léčba pro stupeň 1 karcinomu děložního hrdla.
Radiace je hlavní léčbou rakoviny děložního čípku. Používá se jako doplněk k operaci v počátečních fázích nebo jako jediná metoda pro daleko pokročilé procesy. Často se radiační terapie používá k zmírnění utrpení pacienta v zanedbaných případech. Po léčbě paprsky mohou být komplikace ve formě kožních lézí a vnitřních orgánů, které jsou nejčastěji nebezpečné.
Chemoterapeutické léčivé přípravky (cisplatina) se užívají poměrně zřídka k léčbě a pouze jako přídavek chirurgie a záření.
""



