Když žena má virus s vysokou onkogenicitou a současně má některé cervikální onemocnění, dokonce i benigní, potom kombinace viru papillomaviru a benigního onemocnění vyžaduje rovnoměrné pozorování nebo rozsáhlejší léčbu.
Jedná se o další nebezpečný faktor, což je důvod, proč se v podmínkách některých benigních změn může vyvíjet onkologie.
Mnoho lidí se zajímá o otázku: co je lidský papilomavir a jak je to nebezpečné?
Lidský papilomavirus označuje celou skupinu virů, které zahrnují rodinu papilomaviru, sestávající z 5 rodů, více než čtyřiceti druhů a asi 200 kmenů.
16 genotyp papillomaviru: existuje riziko vzniku rakoviny
Infekce se přenáší z člověka na člověka sexuálně a domácím způsobem, a také z matky na dítě během porodu.
- Hlavním předpokladem přenosu viru je přítomnost mikrotrauma na kůži a sliznicích.
- Při holení nebo epilování existuje riziko tzv. Sebepoškození.
V infikované buňce může patogen existovat ve dvou formách:
- epizomální - virus neinvestuje do chromozomů buňky, tato forma je považována za benigní,
- introsomální - virus se integruje do buněčného genomu, tato forma je definována jako maligní.
Výskyt HPV u žen
U žen se HPV často projevuje následovně.
Následující metody se používají k diagnostice této infekce u žen.
V současné době se léčba HPV provádí různými metodami, ale je naprosto nemožné ho zbavit. Všechna léčba tohoto viru je omezena na eliminaci jeho klinických a subklinických projevů. V každé konkrétní situaci je léčba zvolena individuálně.
Léčba papilomaviru u žen by se měla provádět současně v několika směrech.
- Místní léčba. Poskytuje odstranění změněných oblastí epitelu různými metodami: tradiční chirurgie, kryodestrukce, metoda rádiových vln, diatermokokulace, laserové záření, chemické odstranění.
- Chirurgie se týká odstranění postižených oblastí skalpelem. Používá se hlavně v případě rozsáhlých tkáňových lézí s podezřením na maligní nádory.
- Cryodestrukce zahrnuje zmrazení nádorů kapalným dusíkem.
- Pomocí koagulace rádiových vln jsou eliminovány genitální bradavice. Chcete-li to provést, aplikujte rádiový nůž.
- Diatermokoagulace je postup pro excizi bradavic s vysokofrekvenčním zářením nebo elektrokauterizací.
- Laserové záření - eliminace nádorů pomocí laseru. Je to jediný postup vhodný pro těhotné ženy k odstranění kondylomů. Léčba tímto postupem však nevylučuje tvorbu jizev.
- Chemické odstraňování se týká eliminace formací tím, že je vystaví kyselým přípravkům metodou aplikace.
- Vymezení antivirových léků. Prováděna za účelem terapie proti relapsu, stejně jako během akutní fáze onemocnění. Taková léčba je nezbytná kvůli prevenci vývoje maligního novotvaru.
- Vymezení imunomodulátorů, vitamínů a minerálů. Léčba lidského papilomaviru přispívá k obnově a posílení imunitního systému, který je důležitý v boji proti HPV.
Existuje několik způsobů, jak zabránit HPV u žen.
- Použití speciální profylaktické vakcíny.V současné době existují dva typy vakcín v distribuční síti, které se používají k prevenci rakoviny děložního čípku a dalších pohlavních orgánů, to jsou Cervarix a Gardasil. Je třeba poznamenat, že tyto vakcíny platí pouze pro zdravé ženy, tedy pro ty, kteří nenalezli lidský papilomavir.
- Používejte kondomy během sexuálního styku.
- Ukončení kouření a nadměrného pití.
- Zvyšte imunitu.
- Pravidelné návštěvy gynekologa. Pravidelné návštěvy lékaře pomohou detekovat lidský papilomavir u žen v časných fázích svého projevu a to je klíčem k úspěšnější léčbě.
Infekce lidského papilomaviru, tedy infekce lidským papilomavirem, představuje určité nebezpečí pro ženy v reprodukčním věku. Bylo vědecky prokázáno, že některé kmeny viru vedou k rozvoji rakoviny děložního čípku.
Včasné odhalení samotného viru a změny, které mikroorganismus způsobuje v počáteční fázi jeho vývoje, umožňují lékaři předepsat léčbu, což je prevence maligního procesu.
Lidský papilomavirus u žen je velmi častá infekce. Podle statistik je dnes infikováno více než 50% sexuálně aktivních žen.
HPV u žen způsobuje rakovinu, i když může být asymptomatická a může být náhodně zjištěna během rutinního vyšetření.
Příčiny papilomaviru mohou být různé, ale nejčastěji se vyskytují případy sexuálního přenosu infekce. Papilomaviry mohou být kontaminovány kontaktem v domácnosti. Možná infekce během porodu, přenos z nemocné matky na dítě. Riziko vývoje papilomaviru je:
- časné sexuálně aktivní ženy
- dámy, které často nahrazují sexuální partnery,
- lidé s hormonálními poruchami
- pacienti se sníženou imunitou.
Klasifikace a příznaky onemocnění
Moderní medicína rozlišuje více než 150 typů papilomů u žen. Mezi těmito druhy existují jak bezpečné druhy, tak maligní kmeny. Virus typu 68 u žen a také HPV 58 jsou typy HPV, u kterých je vysoké riziko karcinogenity.
Celkově existuje 14 typů papilomaviru, které ohrožují lidi, ale je to typ papillomaviru typu 68 u žen a HPV 58 v 70%, který způsobuje rakovinu děložního čípku.
Jak HPV manifestuje, málo lidí ví, navíc obrovský počet lidí si ani neuvědomuje, že jsou nosiči papillomaviru. V závislosti na typu viru se příznaky HPV liší, ale existuje řada příznaků, které jsou společné všem typům.
Mezi těmito příznaky mohou být poznamenané genitální bradavice, externě podobné bradavicím. Ve většině případů se tyto příznaky HPV objevují na děložním čípku, méně často na pysky a anální průchod.
Tak se virus objevuje 3 měsíce po počáteční infekci.

Typ HPV 68 a HPV 58 vyžadují povinnou léčbu. Dokonce i po ukončení léčby a normalizace stavu by měl být pacient pod dohledem lékaře.
Diagnostika viru
Před zahájením léčby musí lékař provést řadu testů pro potvrzení diagnózy. Mezi potřebnými zkouškami lze poznamenat:
- vizuální vyšetření pacienta,
- kolposkopie
- PCR analýza,
- cervikální biopsie,
- cytologický nátěr,
- molekulární biologický test
- histologická analýza.
Pouze na základě výsledků testů pacienta je výběr léků. V žádném případě se nesnažte předepsat léky pro sebe ani nepoužívejte léky, které byly předepsány vašim přátelům s podobnou diagnózou.
Velmi důležitým krokem v diagnostice onemocnění, jako je papilomavirus, je výzkum přítomnosti dalších pohlavně přenosných infekcí.Podle statistik má žena v 90% případů papilomavirus v kombinaci s chlamydií, kapavkou, mykoplazmózou a herpesem. Pokud dojde k souběžné infekci, nejdříve ji poraďte a poté začněte léčbu papilomavirem.
Za přítomnosti papilomaviru u jednoho ze sexuálních partnerů by měla být léčba provedena v obou případech, protože existuje riziko opakované infekce. Během léčby obou partnerů je nutné používat antikoncepci.
Infekce lidského papilomaviru je jednou z nejčastějších onemocnění, přibližně 90% všech lidí je infikováno lidským papilomavirem (HPV). Tato infekce je způsobena zvláštním virem, který vyvolává růst nebo změnu horních vrstev pokožky.
Lidský papilomavirus během těhotenství

Tato infekce je během těhotenství velmi nebezpečná jak pro matku, tak pro dítě, důvody jejího nebezpečí - vysoká pravděpodobnost přenosu viru na dítě během porodu nebo během vývoje plodu.
Před plánováním těhotenství by měly být všechny ženy vyšetřeny na HPV.
Pokud je během vyšetření zjištěn virus, lékaři obvykle doporučují, aby odložili narození dítěte a nejprve ošetřili infekci.
V případech, kdy byl lidský papilomavirus detekován již během těhotenství, lékaři doporučují odložit léčbu až do 28 týdnů - všechny orgány budoucího dítěte jsou již tvořeny k tomuto datu a nebudou trpět negativními účinky léků. Ženy se nedoporučují, aby porodily samy, pokud jsou bradavice ve vagině, protože v tomto případě narůstá riziko infekce dítěte.
Největší nebezpečí infekce způsobené lidským papilomavirem je u žen, které nesou dítě. Její dítě může být tímto onemocněním poškozeno, pokud nebudou přijata naléhavá opatření k ochraně plodu.
Hlavním důvodem nebezpečí je to, že dítě je při porodu snadno infikováno tímto virem. Proto bezprostředně před počátkem se doporučuje, aby ženy byly vyšetřeny na přítomnost patogenu v těle.
Pokud se zjistí, bude zpočátku muset podstoupit plné zacházení a pak po přemýšlení o těhotenství.
Léčba papilomavirem u těhotné ženy může začít po 28 týdnech. Během této doby se dítě stane důležitými orgány, takže jeho tělo nebude trpět kvůli vlivu onemocnění.
Pokud se v genitálech vyskytují kondylomy, měla by žena souhlasit s císařským řezem, aby se zabránilo infekci dítěte během porodu.

Papilomy během těhotenství - častý jev. Na rozdíl od mnoha infekcí se HPV během těhotenství nepovažuje za významnou hrozbu pro zdraví dítěte nebo samotné matky.
Nemoc nemá žádný ničivý účinek na tvorbu plodu. Genitální papillomatóza matky může být jedinou hrozbou pro dítě, protože je vážným rizikem přenosu patogenu při porodu přirozeným způsobem.
Vzdělání (vzhled) papilomů 16, 18 typů během těhotenství: foto
HPV 16, 18 a těhotenství jsou stavy, které vyžadují okamžité pozorování specialisty, protože tyto kmeny patogenu mohou vést k vzniku rakovinového nádoru.
Papilomavirus (HPV) typu 16, 18 během těhotenství se projevuje ve formě špičatých procesů, nejčastěji soustředěných v intimních oblastech ženy. Takový růst má potenciál vyvinout rakovinu. Když je HPV zjištěna těhotným ženám, žena automaticky spadá do rizikové skupiny a je pod odborným dohledem.
Jaký je účinek HPV na plod? Existuje vysoká pravděpodobnost infekce novorozence během narození. Poté může dítě vyvine papilomatózu dýchacího traktu nebo ústa a krk. Přítomnost HPV těchto typů v nastávající matce je údajem pro císařský řez.

Pokud v průběhu těhotenství papilomavirus postupuje aktivně a ohrožuje život plodu, zvažuje se otázka odstranění nádorů. Způsob odstranění je zvolen ošetřujícím lékařem v závislosti na stavu ženského těla a stupni vývoje onemocnění.
Papilomy během těhotenství - označení pro důkladné a úplné vyšetření. Opatrné pozorování lékaře je stanoveno, aby se zabránilo negativnímu dopadu onemocnění na dítě.
Těhotenství a HPV 31
V poslední době se papilomový genotyp 31 dostává menší pozornosti než 16 a 18. Nyní se lékaři mírně změnili.
HPV 31 má na druhém místě riziko vzniku rakoviny. Externí příznaky výskytu lidského papilomaviru (HPV) u těhotných žen jsou vývoj spinocelulárních procesů.
Hlavními lézemi papilomatózy jsou genitální oblast a děložní hrdlo. Tento typ je charakterizován absencí genitálních bradavic.
Hlavním nebezpečím viru pro ženu je možnost bovenoidní papulózy a neoplasie. Pro dítě je to velké riziko virové infekce dýchacího traktu během přirozeného porodu.
HPV 33 a těhotenství. Existuje nebezpečí?
Jak nebezpečný je HPV během těhotenství? Plodové ložisko je pro tělo ženské silné napětí. Proces růstu nádorů je hlavní příčinou hormonální regulace, snížené imunity a rychlého přírůstku hmotnosti. Obzvláště časté jsou papilomy v místech s vyšším třením.
Klinický obraz papilomů závisí na umístění růstu a na typu epiteliální léze.
- Novotvary, které se objevují na kůži obličeje nebo krku, zpravidla poškozují estetický vzhled a nemají žádné vážné následky.
- Jiné typy papilomů, například ty, které se nacházejí na sliznici hrtanu, mohou způsobit otoky, respirační onemocnění, obstrukci apod.
Papilomy jsou často zraněny, například když se otírají o oděvy, pak se novotvar zapálí a zčernal.
Diagnostika
Léčba papilomaviru u mladých dívek a starších žen je předepsáno až po předběžné diagnóze. Skládá se z následujících činností:
- Diagnostika papilomaviru začíná klinickým vyšetřením k identifikaci typu papilomů.
- Jsou stanoveny další laboratorní testy a laboratorní diagnostika HPV u mužů a žen se poněkud liší.
Obě pohlaví jsou přiděleny:
- PCR diagnostiky pro stanovení množství viru v oškrabávání odebraném z oblastí postižených HPV a pro identifikaci dalších pohlavně přenosných chorob,
- enzymová imunotest, která určuje protilátky proti viru,
- cytologické nebo histologické vyšetření,
- anoskopie, umožňující zkoumat perianální oblast pod zvětšením,
- Test digestu odhalující typ HPV.
Ženy podstupují kolposkopii a cervikální biopsii, podstoupí PAP test.
Jak zacházet
Všechny otázky týkající se způsobu léčby lidského papilomaviru u dívek a žen jsou jistě diskutovány s lékařem.
Moderní medicína nabízí několik osvědčených postupů, které pomohly potlačit aktivní šíření papilomavirem u většiny žen. Úspěch této léčby je 90%. Výsledky testů prováděných pacientem pomáhají určit režim léčby. Při výběru léků a postupů je věnována pozornost genotypu papilomaviru.
Léky
Nejlepší je léčit papilomaris léky. Zabraňují šíření nemoci v ženském těle a vznik nových lézí na těle. Účinek léků, které jsou předepsány pro tuto diagnózu, je obvykle zaměřen na posílení imunitního systému a destrukci virových buněk. Následující farmaceutické přípravky byly nejlépe provedeny:
- "Allokin-alfa."Tento nástroj patří do skupiny antivirových imunomodulátorů. Je vhodná pro ženy infikované virem s vysokým rizikem onkogenního rizika. Když aktivní složky drogy vstoupí do krve, začnou bojovat proti patogenu,
- "Groprinosin". Dalším účinným imunostimulantem s výrazným antivirovým účinkem. Tyto tablety jsou navrženy tak, aby zničily virový patogen, který je uvnitř těla. Dále lék pomáhá eliminovat vnější projevy nemoci,
- "Viferon". Léčivo je prezentováno v různých farmakologických formách. HPV můžete léčit u žen s sprejem, masti a čípky. Imunomodulační činidlo má lokální účinek. Pomáhá zastavit šíření viru a odstraňuje jeho vzhled na kůži,
- "Genferon". Silné antivirové léčivo, kterým je interferon. To dobře zvyšuje ochranné vlastnosti těla a odstraňuje hlavní příznaky papilomaviru,
- Izoprinozin. Ne méně účinný imunomodulátor, který je charakterizován rychlým a trvalým účinkem. Je určen jak pro léčbu papilomaviru, tak pro jeho prevenci. Pilulky mají pozitivní vliv na imunitní systém žen.
Někdy léčba HPV vyžaduje injekci. Pokud by analýza ukázala, že v ženském těle je přítomen lidský papilomavir, může být předepsán kurz Allokin-alfa výstřelů. Tento lék zvyšuje působení tablet, které jsou nezbytné k potlačení aktivity onemocnění.
Chirurgické metody
Chirurgická léčba HPV pomáhá rychle se zbavit virových lézí na kůži těla a tváře. Jsou předepsány v kombinaci s léky, protože samy o sobě nejsou schopny ovlivnit aktivitu papilomaviru. Hardwarové postupy jsou potřebné pouze k odstranění stávajících výrůstků.
Chirurgická excize papilomů se dá sotva nazvat účinnou metodou léčby, protože u 55% po odstranění v místě léze se znovu objevuje vyrážka. Abyste tomu zabránili, pomáhá užívání léků předepsaných lékařem.
Odstranění růstu viru na pokožce a sliznicích pomáhá:
- Elektrokoagulace,
- Operace rádia,
- Kryoterapie
- Laserová terapie,
- Chirurgické odstranění pomocí skalpelu.
Pacient spolu s lékařem by měl zvolit nejoptimálnější variantu hardwarové léčby papilomů.
Co je typ HPV 58? Zkratka HPV znamená lidský papilomavirus. Patří do skupiny epiteliotropních virů, protože ovlivňuje buňky epitelu v ektodermu. Jeho činnost se rozšiřuje na kůži, sliznice pohlavních orgánů, ústní sliznici. Existuje několik typů virů, mezi které patří typ HPV 58.
HPV a jeho typy
Průměr částic dosahuje 55 nanometrů, jsou zbaveny vnějšího pláště. Zvláštností viru je, že může způsobit proliferaci epitelu pokožky a sliznic.
Původně patogenní médium napadá bazální buňky pokožky, kde prochází mikrotrhlinami. Nejčastěji se papilomy nacházejí na kůži krku, v podpaží, v oblasti inguinal a kde je oděv pevně spojen s tělem.
Obvyklým místem pro papilomy je sliznice úst a genitálií, nazofarynx.
Virus se nemusí projevit okamžitě, sedí pro primární reprodukci a po dlouhou dobu je v chronické formě. Jeho umístění v horních vrstvách pokožky je charakteristické a infikované HPV integráty začínají postupně růst. Tento jev se nazývá hyperplasie. Když papillomatóza hrtanu začíná HPV aktivitu v sliznici krku.
HPV je rozdělen na typy, ne všechny jsou stejně dobře studovány a mohou být rychle léčeny. Typy viru jsou klasifikovány jako vysoce onkogenní a nízké onkogenní. Vztah HPV s rakovinnými buňkami spočívá v účinku viru na genom lidské DNA.
Prevence
Dnes existuje několik typů diagnostikování infekce způsobené lidským papilomavirem. Tato kolposkopie, cytologie, histologie a molekulární biologická metoda výzkumu.
Ženy musí podstoupit test na papilomaviry každé 3-5 roky. Tento test detekuje samotný papilomavir.
Včasná diagnóza snižuje procento rakoviny tisíckrát.
V současné době neexistují léky, které léčí virus. Neexistuje žádná taková pilulka, která by mohla být opojena a vyléčena z papilomaviry. Existují však léky, které působí na imunitní obranu a jsou schopné vytvořit přirozené imunitní odpovědi zaměřené na zničení papilomaviru.
Ženy mohou pomoci zabránit infekci lidským papilomavirem jednoduché preventivní opatření:
- Očkat. Tato metoda prevence je vhodná pro ty, kteří nejsou nemocní. Pokud se u žen objeví virus, pak vakcína neposkytne dostatečnou ochranu.
- Používejte antikoncepci, v tomto případě kondomy, v intimní intimitě s mužem,
- Opustit nadměrné pití a kouření,
- Zabývá se posilováním imunitního systému. To může pomoci komplexům vitamínů, správné výživě a prevenci nachlazení,
- Pravidelně kontaktujte schůzku s gynekologem.
Každá žena se může nakazit lidským papilomavirem. Preventivní opatření omezují pouze šance na infekci, které jsou obvykle kriticky vysoké.
Pokud je žena již nemocná, měla by začít pečlivěji sledovat své vlastní zdraví. Taková pozornost pomůže dlouhou dobu omezit papilomaviry v režimu spánku.
Měli byste také objednat odborníka a požádat ho o předepisování preventivních léků, které neumožňují probuzení virového patogenu.
Je možné se vyhnout průniku HPV do lidského těla, pokud jsou dodržena následující preventivní opatření:
- používejte sexuální kondomy během sexuálního styku
- přestat pít alkoholické nápoje a kouřit,
- zlepšit imunitu
- pravidelně navštěvuje gynekologa,
- očkovaná včas.
HPV je považován za zákeřnou infekci, z níž žádná žena není imunní. Je možné zabránit jeho požití různými preventivními opatřeními a udržením zdravého životního stylu. Můžete zjistit, jak nebezpečný papilomavir je pro ženu od gynekologa.
Aby se zabránilo infekci nebo aktivaci viru, je třeba dodržovat několik jednoduchých pravidel:
- vyvarujte se kontaktu s infikovaným HPV
- dodržovat pravidla osobní hygieny na veřejných místech,
- použijte omítku pro trauma kůže.
Ženy by měly podstoupit rutinní vyšetření u gynekologa.
Faktory ohrožení žen
Pro ženy jsou nejnebezpečnější typy viru 52, 51, 45, 39, 35, 33, 31, 18 a 16, které nejčastěji vedou k onkologickým onemocněním vnějších pohlavních orgánů, anální oblasti, děložního děložního čípku. Kromě toho tyto kmeny mohou způsobit akutní dysplazii děložního děložního čípku, která se může vyvinout v jakémkoli věku.
Virus může vyvolat nástup onemocnění, jako je eroze na krku dělohy, která se nejčastěji objevuje během gynekologického vyšetření pacienta. Spuštěná eroze často způsobuje zhoubný nádor. Navíc jsou také nebezpečné genitální bradavice, které vyžadují povinnou léčbu.
Riziko komplikací se dramaticky zvyšuje u chronických onemocnění pohlavních orgánů, včetně HPV. Po mnoho let může v těle ženy existovat virus, aniž by se projevil, je však aktivní nosič a je schopen ji vysílat sexuálně a domácími prostředky.Proces přeměny benigního novotvaru na maligní trvá dlouhou dobu.
Pokud se dívka dopustí viru před třiceti lety, onkologie může být odhalena po 40 letech. Proto je důležité pravidelně navštěvovat gynekologa, aby diagnostikovala onemocnění v rané fázi vývoje.
Virus během těhotenství
Zvláštní pozornost by měla být věnována virem papillomu těhotným ženám, neboť tato infekce je nebezpečná jak pro matku, tak pro plod. Žena může přenášet virus do dítěte in utero (což je poměrně vzácné) nebo v procesu přirozeného porodu, když dítě projde rodným kanálem matky, což je nejčastější.
Z tohoto důvodu by měl být průzkum proveden před plánovaným těhotenstvím. Pokud je virusový test pozitivní, lékař doporučuje zdržet se těhotenství, dokud není léčba dokončena.
V případě, že byl HPV detekován již během těhotenství, může být léčba prováděna až po 28 týdnech, kdy se vytvoří všechny životně důležité orgány dítěte.
Pokud nejsou terapeutická opatření možná a neúčinná, existují údaje pro provedení císařského řezu, aby se zabránilo kontaktu dítěte s mateřským porodem.
Rizikové skupiny
Riziko infekce papilomavirem je:
- lidé s oslabeným imunitním systémem
- nedávné infekční a virové onemocnění,
- pacientů, kteří zneužívají nekontrolované užívání drog,
- ženy, které nemají trvalého sexuálního partnera
- muži a ženy, které praktikují nechráněný sex,
- přívrženci alkoholu, nikotinu, drogy.
Podle údajů lékařského výzkumu jsou ženy mnohem častěji infikovány papilomavirem než muži. To je částečně způsobeno slabším imunitním systémem. Doba inkubace závisí na typu viru a souvisejících faktorech. Nemoc je zpravidla asymptomatická.

Taktická léčba
Aby se zabránilo výskytu maligních nádorů, je nezbytné včasné léčení HPV, které lze provést různými způsoby. V každém případě je zvolena individuální schéma v závislosti na příznaku.
Odstranění nádorů v papilomaviru lze provést jedním z následujících způsobů:
- místní přípravky (masti, lidové prostředky, krémy na odstranění papillomů),
- chirurgické odstranění postižené tkáně, které se nejčastěji používá pro rozsáhlé léze papilomů,
- cryodestrukce zmrazením kožní novotvary kapalným dusíkem,
- koagulace rádiovým vlnami s nožem rádiového vlnění. Tato technika se nejčastěji používá k odstranění genitálních bradavic,
- excize kondylo elektrokauteriíou nebo použitím vysokofrekvenčních paprsků (diathermocoagulace),
- odstranění nádorů laserovým zářením. Tato metoda může být použita k odstranění kondylomů u těhotných žen, ale nevýhodou tohoto postupu je možnost vzniku tkáně jizvy,
- chemická metoda odstraňování kožních růstů přípravky obsahujícími kyselinu ve formě aplikací.
Kromě radikálních způsobů, jak se zbavit lidských papilomů, je pacientovi předepsána imunostimulační a antivirotika.
Léčba léků pomáhá posílit a obnovit lidský imunitní systém, což je důležité, aby se zabránilo různým exacerbacím.

Preventivní opatření
Hlavním způsobem přenosu papilomaviru je absence antikoncepce během intimních vztahů, stejně jako časté změny sexuálních partnerů. Kondomy by se měly používat k prevenci infekce, ačkoli dokonce nemohou poskytnout 100% jistotu v plné ochraně. Navíc monogamní vztahy mohou významně snížit možnost šíření infekce.
Očkování dívky proti papilomaviru Cervarix (mezi 18 a 16 druhy viru) je specifickým preventivním opatřením. Tato vakcína může chránit před rizikem vzniku rakoviny děložního děložního čípku, ale je neúčinná proti kondylomům.
Další očkovací látkou je Gardasil, který bojuje proti virovým typům 18, 16, 11 a 6, čímž zabraňuje rakovině děložního čípku a výskytu genitálních bradavic. Následně je nutné, aby očkovaná žena pravidelně rozetřovala cytologii.
Závěr
Měli byste vědět, že dnes neexistuje univerzální lék proti papilomaviru, ale vyvinula se řada metod, které potlačují přítomnost viru v lidském těle.
Negativní účinek tohoto viru na ženu je možnost rakoviny pohlavních orgánů, takže je důležité sledovat stav vašeho těla, a pokud máte podezření, požádejte o pomoc vysoce kvalifikovaného specialistu.
Nikdo není pojištěn proti infekci, avšak při dodržování základních preventivních opatření je zcela možné snížit riziko komplikací na minimum, čímž se zachová zdravotní stav ženy a budoucích potomků.
Kdo jiný je ohrožen?
Ženy, které kouří, vždy snížily imunitu, trpí chronickou hypoxií. A za takových podmínek je virus mnohem větší pravděpodobností provokace přeměny rakovinných buněk.
To jsou také ženy, které užívají některé hormonální léky po dlouhou dobu, které snižují imunitu.
Ženy, které mají chronické onemocnění. Protože kronika způsobuje pokles imunitní ochrany a odolnosti těla.
V případě vysokého virového zatížení na pozadí snížené imunity začnou buňky postižené virem nekontrolovatelně růst, čímž se vytvoří nádorový nádor. Pouze jeden způsob, jak zastavit tento proces, je nasytit tělo specifickými protilátkami.
Zhoubným nádorem je ztráta plodnosti, reprodukční funkce, což je pro ženy velmi důležité. Proto čím dříve je nádor detekován, tím dříve je léčba předepsána, tím je výsledek příznivější.

Papilomatóza
Toto je tvorba více papillomů. Nejčastějším původcem papilomů je lidský papilomavirus.
Papilom je benigní nádor, který je tvořen epitelem a tvoří na povrchu papilu. Vytvářeno na kůži. Na sliznici úst, nosu, jícnu, hrtanu, močového měchýře a močovodů, ledvinové pánve, děložního čípku, pochvy atd. Na kůži obličeje i na krku často vytvářejí kosmetické vady. Papilomy na sliznici hrtanu často nevedou k poškození dýchání nebo hlasu.
Jaké jsou nebezpečí HPV u žen?

Na rozdíl od jiných onemocnění může být lidský papilomavirus u žen v neaktivní fázi a se silnou ochrannou funkcí těla a nepřítomností provokujících faktorů, může se objevit až do konce života. Nástup aktivní fáze nemoci může být asymptomatický, což představuje další nebezpečí. Aktivita tohoto mikroorganismu vede k výskytu růstu na těle. Papilomy u žen (viz foto) způsobují nepohodlí a mohou ovlivnit kvalitu života, stejně jako ohrožení zdraví.
Při prvních známkách tohoto postižení je nutné zahájit léčbu, protože zanedbání nemoci a další oslabení funkčnosti imunitního systému, stejně jako řada dalších faktorů (hormonální selhání, dědičnost, souběžné onemocnění) může vést ke zvýšení stávajících růstů a vzniku nových. Také HPV (papilomavir) u žen (viz foto) se často projevuje tvorbou vrcholových růstů v intímních místech (anorektální oblast, reprodukční orgány).
V prvních stádiích nádoru uvnitř pochvy a cervixu nezpůsobíte žádné pocity.Zjistěte je pouze při vyšetření gynekologem. Včasná diagnóza v boji proti papilomaviru u žen je velmi důležitá, protože další asymptomatický průběh onemocnění může vést k vzniku mnoha souvisejících onemocnění (eroze, dysplázie, zánětu). Kromě toho je hlavním nebezpečím lidského papilomaviru u žen (viz foto) vývoj onkologického procesu. V důsledku infekční aktivity mají benigní růst tendenci k malignitě (degenerace do maligních). Tato historie onemocnění může vést k rozvoji rakoviny na krčku a vagíně.
Je třeba poznamenat, že většina kmenů viru má určitý stav nebezpečného okna. Ale ani diagnóza jednoho z těchto typů neznamená 100% pravděpodobnost a nevyhnutelný onkologický průběh onemocnění. Včasná diagnóza a odpovídající léčebný režim mohou výrazně zlepšit stav pacienta.
HPV 16, 18 by měl být přičítán kmenům s vysokou nádorovou špičkou. U žen je lokalizován na sliznicích pohlavních orgánů a projevuje se ve formě kondylomatózních výrůstků, které vypadají jako brokolice. Další absence léčebných opatření je plná vývoje nádorových nádorů (rakoviny).
Vedle kmenů papilomaviru 16.18 existují u žen jiné onkogenní typy HPV. K jejich určení se používají specifické diagnostické metody (testy, vizuální vyšetření). Lékaři považují hlavní důvod pro vznik nechráněného sexuálního kontaktu s infikovaným partnerem. Papilomavirus (HPV) typu 31, 33 u žen může způsobit výskyt rakovinových nádorů v děložním čípku, stejně jako komplikace ve formě neoplasie 2, 3 stadia. Často diagnostikovány zánětlivé procesy, které jsou doprovázeny malou bolestí. Vizuálně se tento typ infekce projevuje vrcholnými výrůstky. V raných fázích nemusí žena cítit svou přítomnost. Později se objeví příznaky aktivního infekčního procesu. HPV typ 31 u žen může také vyvolat výskyt nádorů na pysky malých, což způsobuje značné nepohodlí.
Často gynekologové diagnostikují onkogenní růst způsobený vlivem HPV typu 35. U žen může dojít k těžkým výtokům, které jsou doprovázeny závažným svěděním a bolestí. Nejčastějšími oběťmi tohoto kmene infekce jsou mladé dívky. Ale dobrou zprávou je skutečnost, že během tohoto období může dojít k nezávislému vylučování viru bez jakéhokoliv léčení. To je způsobeno poměrně silnou imunitou, která dokáže sama o sobě deaktivovat infekci. Pokud se to však nestane během šesti měsíců, pak byste měli vyhledat pomoc specialisty.
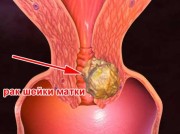
Papilomaviry typu 39 se vztahují také na přerušené. U žen je diagnóza tohoto kmene spočívat v předběžném vizuálním vyšetření gynekologa a proktologa, protože patogen může způsobit výskyt nádorů nejen v pochvě a na krčku, ale také v anorektální oblasti. Důvodem aktivity HPV typu 39 u žen je hormonální selhání a oslabení imunitního systému. Vzniklé vzory mají špičatý tvar a mohou rychle růst. Charakterizovány těmi, které nesou těhotenství, stejně jako pro dospělé ženy (během menopauzy).
HPV typ 44, 45 u žen středního věku je nejčastěji diagnostikován. Charakteristické důsledky aktivity těchto kmenů papilomaviru je vývoj dysplazie 2, 3 stupně. Tato komplikace může vést k vzniku rakoviny děložního hrdla po přibližně pěti letech. U 20% všech pacientů je diagnostikován nevratný vývoj maligního nádoru.
Když hovoříme o HPV 52, u žen to vypadá jako velký konglomerát kondylomatózních růstů v pochvě a na vnějších tkáních genitálií. Při vyšetření gynekologistou se může objevit papilomavirus typu 52 u žen i v anorektální oblasti. Zvláštností tohoto kmene je, že může zůstat v neaktivním stavu po dlouhou dobu a projevuje se věkem, kdy tělo zažívá silné hormonální šoky. Mladé ženy slabšího pohlaví nejsou ohroženy tímto typem infekce.

Velmi často jsou mladé dívky (dospívající) a dospělé ženy diagnostikovány s papilomavirem (HPV) 51, 56, 58, 59. U žen se to týká především vagíny a dělohy. V některých případech, když onemocnění postupuje, je možné sledovat vzhled novotvarů v podobě vrcholových růstů na pysky. Tento typ patogenu patří k tzv. Alfa skupině z hlediska onkogenicity. První stadia infekce jsou asymptomatické, což ztěžuje použití účinných terapeutických intervencí. Pokud se neléčí, mohou se objevit závažné komplikace (dysplazie 1, 2, 3 stupně, eroze, karcinom). Buňky tkání genitálních orgánů ženy se znovu zrodí do rakovinných buněk. Tento proces je pomalý. Činnost HPV může činit až 15 let. Během této doby můžete výrazně zlepšit historii onemocnění. Při absenci léčby nastává nevratný proces, který může být smrtelný. Lékaři doporučují nepřeskočit rutinní prohlídky, aby zahájili včasnou léčbu. HPV typ 51, 56 u žen je diagnostikován s použitím řady testů (PCR, ELISA). Poté lékař předepíše lékařský postup.
MINISTERSTVO ZDRAVÍ RF: Papilomavirus je jeden z nejvíce onkogenních virů. Papillom se může stát melanom - rakovina kůže!
O nic méně nebezpečný, onkogenní, patří ženy HPV 53, 66, 68, 73, 82. Nedostatečná vhodná léčba může také vést k tvorbě maligních nádorů v urogenitální oblasti.
Typ HPV 16, 18 u žen: popis, charakterizace, diagnóza
Podle lékařské praxe způsobuje papilomaviry 16, 18 u žen nejnebezpečnější onemocnění - rakovinu děložního čípku. Pravděpodobnost vzniku rakoviny je 20%. Riziko získání mladých dívek od věku 15 let, stejně jako žen od 28 let. Inkubační doba pro HPV u žen je asi 30-45 dní. U mnoha typů této infekce je charakteristickým rysem asymptomatický průběh v počátečních stádiích. Po mnoho let si pacient nemusí být vědom přítomnosti patologie.
Typ DNA papillomaviru typu 16, 18 u žen je zaveden do struktury DNA buňky a je fixován na genetické úrovni. Proto není možné úplně vymýtit patogen. Vědci hledají způsoby řešení tohoto problému bez ovlivnění celkového zdraví. Nyní existuje řada účinných metod zaměřených na prevenci rakoviny.
HPV (typ 16, 18) se projevuje u žen ve formě genitálních bradavic na sliznicích. Existují případy, kdy se v kožních záhybech a ložiscích tuku mohou vytvářet papilomy typu 16, 18 u žen.
Nejpřesnější metodou diagnostiky papilomaviru 16, 18 u žen je PCR (polymerázová řetězová reakce). Materiálem pro test je skvrna. Tato analýza ukazuje stupeň onemocnění a počet buněk, které se vyvinuly během tohoto infekčního procesu (virové zátěže). Lékař může také použít diagnostickou metodu, jako je hybridní záchvat. Jedná se o složitější, nejmodernější a nejpřesnější analýzu. Provádí se studiem DNA ženy. Materiálem pro analýzu je škrábání ze sliznic.
Moderní metody terapie spočívají v použití antivirotik a léků zaměřených na posílení funkčnosti imunitního systému.Mezi nejlepší léky v této skupině patří Isoprinozin, Immunomax, Viferon. V extrémních případech je předepsána jedna z metod fyzioterapie nebo chirurgie.
Jaké metody se používají k diagnostice HPV u žen?
Lidský papilomavirus se může projevit u žen v jakékoli části těla. Z psychologického hlediska způsobují neoplazmy v prominentních oblastech (krk, zad, žaludek, tvář, ruce) zvláštní nepohodlí. Vzhled takové kosmetické poruchy je spojen s přítomností infekce HPV. U žen je tato skutečnost vnímána jako neočekávaná obtíž, od níž se musíte rychle zbavit. Chcete-li zahájit účinný boj s touto nemocí, musíte podstoupit řadu studií. Jaká je jejich podstata?
Diagnostika HPV u žen začíná návštěvou gynekologa. Po vizuální kontrole provede lékař pomocí speciální kolposkopické přístroje studii vagíny a děložního čípku. Tento postup se nazývá kolposkopie. Je třeba určit přítomnost nebo nepřítomnost růstu na děložním čípku nebo na stěnách vagíny.
Je třeba poznamenat, že někteří odborníci doporučují během 2-3 týdnů po nechráněném sexuálním styku s potencionálně infikovaným partnerem podstoupit vyšetření a provést řadu testů na papilomaviry. U žen to potrvá nějaký čas, ale zabrání se nebezpečným následkům v budoucnu. Včasná diagnóza a léčba aktivity viru v těle.
Mnoho žen má otázky ohledně detekce HPV? U žen jsou prováděny následující diagnostické studie:
- Digene-test. Jedná se o nejvyspělejší (inovativní) test HPV u žen. Díky této technice zjistíte typ infekce, trvání jejího života, vývojové stavy, onkogenicitu kmene. Materiálem pro studium je škrabání epiteliální tkáně z pochvy, uretry, děložního čípku. Dotčené buňky mohou být také vyšetřeny. Na menstruaci se nepřijímá nátěr na papilomaviry u žen.
- PCR. Diagnostická metoda využívající polymerázovou řetězovou reakci je nejběžnější a často používaná metoda. Jak testují na HPV (papilomavir) u žen? Může být studován jakýkoli biologický materiál (moč, krev z žíly, vaginální výtok).
- Cytologie. Tato diagnostická metoda spočívá v určení poměru zdravých buněk k nemocným. Infikované buňky mají tendenci měnit svou strukturu (vnitřní struktura, fyziologické a funkční parametry, chemické složení). Takový proces v medicíně má jméno - koilocytóza. Pro podrobnější informace se provádí škrábání na HPV u žen.
- Biopsie. Tato analýza spočívá v odstranění části tkáně (biologického materiálu). To se děje v extrémních případech. Biopsie je odebrána z živé tkáně nebo sliznice.
Během diagnostiky může pacient navštěvovat několik specialistů. Vedle gynekologa můžete potřebovat pomoc urologu, dermatovenerologa, chirurga a imunologa (vše závisí na typu HPV u ženy, umístění procesů, virové zátěži a stavu imunity).
Příčiny HPV u žen: hlavní způsoby přenosu a faktory ovlivňující aktivaci viru
Mnoho mladých dívek a zralých představitelů krásné poloviny lidstva nemusí ani pochybovat o tom, že do jejich těla pronikla nebezpečná infekce. Co může způsobit infekci? Odkud pochází HPV u žen?
Existují faktory, které nezávisí na pacientovi. Jedná se o přenos dědičnosti a patogenů během porodu od matky. Takové případy představují mnohem menší procento než získání infekce v průběhu života.
Je třeba poznamenat, že ženský papilom je mnohem nebezpečnější než papilomatóza u mužů. Podle statistik onkologie u dívek
ES je o 70% vyšší než u silnějších pohlaví.
Jaké jsou hlavní příčiny papilomaviru u žen? Měli byste zvážit hlavní způsoby přenosu:
- Sexuální. Virus HPV u dívek a žen se objevuje po pohlavním styku s infikovaným partnerem. Je třeba poznamenat, že všechny typy pohlaví jsou nebezpečné (vaginální, anální a dokonce i ústní pohlazení). Podle lékařských postupů ani prostředky bariérové antikoncepce nezaručují prevenci infekce papilomavirem. U žen jsou příčiny nemoci spojené s častými změnami partnerů. V těle se patogen rychle zakoře a předá inkubační dobu. Jestliže v okamžiku infekce je imunitní systém oslabený, riziko rychlého vývoje onemocnění, a tím i onkologického rizika, se významně zvyšuje.
- Vertikální. HPV se přenáší na dítě během průchodu porodního kanálu. Pokud má žena růst v pochvě, zvyšuje se riziko infekce.
- Kontakt a domácnost. Můžete se infikovat papilomem pomocí osobních věcí nemocného a dokonce s pravidelným podáváním rukou.
Je známo, že pokud imunitní systém funguje dobře, pak HPV nesmí rušit osobu s nepříjemnými příznaky a časem se sama eliminovat.
Existují také provokující faktory, které ovlivňují činnost viru. Patří sem:
- Snížená funkčnost imunitního systému. To je hlavní příčina HPV u žen. Nejčastěji je tento stav pozorován po 30 letech. Také nevyvážený životní styl (špatná nestandardní strava, špatné návyky) a infekce mají negativní vliv na ochrannou funkci těla.
- Hormonální poruchy. Z tohoto důvodu se objevují papilomy u dívky velmi mladého věku, během puberty. Často hormonální nerovnováha vede k dlouhodobému užívání antikoncepce. Ovlivňují hormony a přispívají k projevování aktivity papilomaviru u žen. Příčinou mnohonásobných výrůstků na krku, hrudníku a dalších částech těla u těhotných žen se také v této době nachází hormonální nestabilita. Proto mnoho žen zaznamenalo nezávislé zmizení bradavic po porodu.
- Současná onemocnění a poškozená mikroflóra pochvy. Různé infekce způsobené bakteriemi, viry a houbami (trichomoniasis, chlamydie, HIV, kandidóza, ureaplasmóza, syfilis) mají nepříznivý účinek na lokální a obecnou imunitu, která může aktivovat virus a vyvolat růst.
Principy léčby HPV u žen. Jaká je léčba onemocnění?

Papilomatóza žen může být bezpečně přičítána nejčastějším a nebezpečným chorobám. Terapie se skládá ze dvou směrů:
- imunomodulační a antivirové léky.
- růst ničení.
Někteří pacienti používají tradiční způsoby léčby (kauterizace celandinu, česneku, použití bylin nebo přírodních olejů).
Je třeba poznamenat, že virový papillom u žen lze léčit lidovými recepty pouze pod dohledem zkušeného specialisty a v kombinaci s tradičními přípravekami.
Nejčastěji jsou předepsány takové antivirové a imunomodulační léky:
Používají se také cytostatika, která má destruktivní účinek (5-fluorouracil, Podofillin).
Chcete-li odstranit výrůstky na těle, můžete použít jednu z následujících metod:
- Laserová terapie. Dnes je to poměrně běžná metoda, její podstatou je vliv na patologický růst dermis laserových paprsků. Technika má několik výhod: bezbolestná, nedostatečná krev a jizvy.
- Cryodestruction Vystavení tekutému dusíku, v důsledku čehož jsou jejich tkáně zmrazeny a odmítnuty zdravými buňkami.
- Elektrokoagulace. Podstatou postupu je odstranění růstu s vysokofrekvenčním proudem.
- Vyříznutí radiových vln. Používají se elektromagnetické vlny, díky nimž se tkáně procesů odpařují. Provedení této manipulace je možné díky zařízení Surgitron.
- Chirurgické odstranění. Dnes je velmi zřídka jmenován pouze v případě podezření na onkologii. Na rozdíl od jiných metod je jeho výhodou zachování vyříznuté tkáně. To umožňuje provádět histologické vyšetření a zjistit, zda je forma zhoubná.
Způsoby infekce
Mnoho lidí nemá úplnou představu o tom, co je infekce HPV u žen. Bez ohledu na typ a onkogenní riziko identifikují lékaři několik způsobů přenosu patogenu.
Vertikální. HPV se přenáší z matky na dítě, když prochází porodem. Riziko se zvyšuje několikrát, pokud jsou nádory umístěny na stěnách vagíny. Novorozenci mohou následně vyvinout laryngeální papillomatózu (růst na ústní sliznici, hrtanu).
 Sexuální. Zvláště nebezpečný je nechráněný intímní kontakt v jakékoli formě. V ohrožení jsou ženy s promiskuitními, často se měnícími partnery, homosexuálními vztahy. Při použití bariérové antikoncepce je možnost penetrace do těla snížena, ale není zcela zabráněno, protože velikost pórů v kondomu je o něco větší než průměr viru.
Sexuální. Zvláště nebezpečný je nechráněný intímní kontakt v jakékoli formě. V ohrožení jsou ženy s promiskuitními, často se měnícími partnery, homosexuálními vztahy. Při použití bariérové antikoncepce je možnost penetrace do těla snížena, ale není zcela zabráněno, protože velikost pórů v kondomu je o něco větší než průměr viru.
Kontakt a domácnost. Některé kmeny jsou přenášeny od infikované osoby k zdravému člověku prostřednictvím předmětů pro domácnost, spodního prádla. Patoggen se může dostat na poškozenou pokožku spolu s biologickými sekrety (sliny, pot, krevní kapky) nebo během handshake. Při návštěvě veřejných míst - saunových bazénů je vysoká pravděpodobnost infekce, protože virus je schopen udržet vitalitu ve vlhkém prostředí.
Samoinfekce Při řezání růstu nebo tření na oblastech pokožky, kde je ohrožena jejich celistvost.
Symptomy v raných fázích
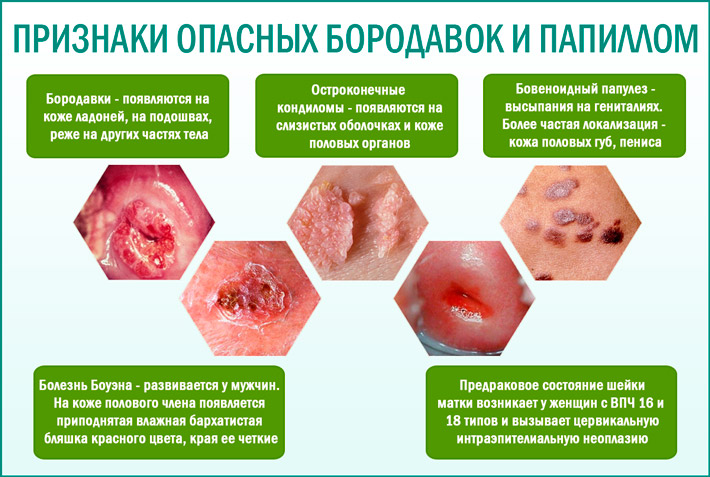
Imunitní systém je schopen poskytnout ochranu proti mnoha nemocem, včetně těch, které jsou proti HPV. Pokud je mechanismus silný, je možné virus v počátku svého vývoje překonat. Ale při prvních zdravotních potížích a oslabení těla aktivuje svou činnost a pak se plně projevuje. Příznaky HPV u žen závisí na tom, který kmen se infiltroval a jakou formu toku si zvolil. Jsou tvořeny na těle ve formě růstu, které se liší ve tvaru, velikosti a struktuře.
- Papilomy. Houbové útvary na tenké stonce, tvořené jednotlivě nebo ve skupinách. Mají jiný odstín od světle růžové až tmavě hnědé. Častěji se vyskytují u žen a vyznačují se blahodárnou povahou
- Bradavice Ploché výrůstky, které stoupají mírně nad povrchem pokožky, mohou nakazit a způsobit bolest. Z vnější strany připomínají uzávěr hub a objevují se v zónách s největším třením. Umístil na podrážce formace vyznamenané tyčí
- Genitální bradavice. Malé výrůstky, které připomínají papily, které se spojují, vypadají jako kapustové květy. Odlišují se tím, že se vytvářejí na vnitřních plochách sliznic, stejně jako v oblasti perineu, konečníku a vnějších pohlavních orgánů. Neoplazie jsou snadno poraněny a způsobují krvácení. V případě růstu se překrývají lumen vagíny, což ztěžuje přirozené porod nebo sexuální styk.
- Dysplázie. Rozvíjí se ve stádiu prekancerózy a nemá žádné klinické projevy. Zjišťuje se zpravidla v procesu diagnostiky během kolposkopie na děložním čípku. Při absenci léčby se přeměňuje na rakovinu.
Faktory vedoucí k aktivaci viru
Bylo prokázáno, že při normálním fungování imunitního systému může HPV zůstat v neaktivním stavu po dlouhou dobu, roztahovat se po mnoho desetiletí a nakonec se samovolně eliminovat. Riziko vývoje patologie se zvyšuje, pokud jsou u žen následující příčiny vzniku HPV:
- nezdravá strava
- avitaminóza,
- porušení metabolických procesů,
- špatné návyky a závislosti, jako je pití nebo kouření,
- časný sexuální debut nebo mazlení,
- časté změny sexuálních partnerů
- potraty, komplikace po porodu,
- zánětlivých a infekčních onemocnění,
- dlouhodobé užívání antikoncepčních pilulků,
- patologie cervixu - eroze, ektopie,
- STI - kvapavka, chlamydia, ureaplasmóza.
Často endokrinní poruchy, pravidelné stresové situace, prodloužená deprese se stávají provokativním faktorem vývoje virové infekce.
Onkogenní kmeny
Více než 100 kmenů lidského papilomaviru je známo léku, z nichž mnohé byly důkladně studovány. Většina z nich jsou první dvě kategorie s nízkým a středním onkogenním rizikem, kdy je vývoj rakoviny téměř nemožný.
Po infekci vstoupil do těla v prvních dvou letech, strukturální změny orgánu na úrovni buněk jsou zjištěny u 15-30% žen. Jeho destruktivní účinek vede k tvorbě maligních procesů.
Rakovina a další účinky infekce
Při absenci terapie, žena infikovaná virem s vysokým rizikem onkogenního rizika zvyšuje riziko vzniku dysplázie a následně rakoviny děložního čípku. Se silnou imunitou může být tento proces zpožděn po dobu 10-20 let. Jinak se doba zkracuje na 4-5 let. Onkologie je zjištěna u pacientů ve věku 42 let a starších. To je způsobeno změnami v těle, souběžnými nemocemi a oslabením imunitní obrany.
Testy detekce virů
HPV u žen se může projevit na jakékoliv části těla jako individuální růst. Představují největší kosmetickou poruchu v případě, že se objeví na viditelných místech (tvář, krk, paže, záda, břicho). S cílem rychle se zbavit infekce a pokud možno bez následků, lékaři doporučují podstoupit řadu studií.
 Pokud existují externí formace, není nutné provádět testy na papilomaviry. Pokud máte podezření, že skrytá forma onemocnění je považována za povinnou provést následující diagnostické studie.
Pokud existují externí formace, není nutné provádět testy na papilomaviry. Pokud máte podezření, že skrytá forma onemocnění je považována za povinnou provést následující diagnostické studie.
- PCR. Moderní a vysoce informující technika používající polymerázovou řetězovou reakci je považována za nejvíce dostupná a běžná. Pro test je vhodná analýza, která se odebírá z jakékoli části těla.
- Digene-test. Nejvyspělejší výzkumná metoda zaměřená na určení druhu infekce, fáze vývoje, povahy průběhu, trvání a onkogenního nebezpečí. Materiál je škrábání ze sliznice epitelu močové trubice, vagíny, děložního čípku. Rovněž je vhodný nátěr, nicméně není během menstruace prováděn.
- Cytologie. Tato metoda napomáhá stanovení virové zátěže, tj. Poměru nemocných a zdravých buněk, k identifikaci charakteristických změn a chemického složení atypických struktur. Pro studium je odebráno epiteliální tkáň.
- Biopsie. Provádí se k objasnění výsledků a potvrzení diagnózy. K tomu je odebrán vzorek tkáně z postižené kůže nebo sliznice.
Během vyšetření by měl pacient navštívit nejen ošetřujícího gynekologa, ale také urologa, chirurga, dermatologa a imunologa. Konzultace jsou určeny v závislosti na povaze infekce a charakteristice klinických projevů.
Léčba ženské papilomatózy
Léčba HPV u žen závisí na formě infekce. Za přítomnosti růstu na pokožce se aplikuje komplexní terapie, provedená ve dvou směrech:
- destrukce nádorů
- užívání léků.
Jako pomocná metoda jsou předepsány oblíbené lidové prostředky. I v tomto případě se léky podávají pod dohledem lékaře, aby se předešlo nežádoucím vedlejším účinkům.

Odstranění růstu
Chcete-li odstranit nežádoucí formace na těle, specialisté se uchýlí k použití jedné z následujících metod.
- Laserová terapie. Poměrně běžný a bezpečný způsob, jak se zbavit kosmetických vad. Zahrnuje vliv na patologický růst laserového záření. Výhodou je nedostatek krve, jizev a bolesti.
- Elektrokoagulace. Odstranění formací se provádí pomocí vysokofrekvenčního elektrického proudu. Bolest, jizvy také nezůstanou.
- Cryodestruction Patologické nárůsty jsou ovlivněny kapalným dusíkem. Tkáně jsou zmrzlé a odmítnuté tělem. Postup má mnoho výhod: bezpečnost, rychlost, bezbolestnost.
- Odstranění rádiových vln. Poškozené tkáně se odpařují pomocí elektromagnetických vln. Pro tyto účely je přístroj "Surgitron".
- Chirurgická excizie. Ve výjimečných případech je podle označení velmi výjimečný. Tkáně jsou odstraněny, pokud je podezření na onkologii. Odstraněný materiál je zachován, což umožňuje jeho histologické vyšetření.
Způsob léčby maligního nádoru způsobeného papilomavirem závisí na stupni, ve kterém byl detekován. V normálních situacích chirurgické odstranění nádorů, záření a chemoterapie. Doba výkonu (před nebo po operaci) určuje pouze lékař.
Lékařský přístup
Jak zacházet s ženami s HPV léky, poradí lékař. Konzervativní terapie zahrnuje následující oblasti:
 nespecifická protizánětlivá léčba
nespecifická protizánětlivá léčba- korekce hormonálních a imunitních poruch,
- antimikrobiální a antivirové léky.
Podle hodnocení mnoha pacientů se prokázaly následující účinky:
Ve formě monoterapie se používají jen zřídka. Nejčastěji jsou předepsány v kombinaci s jinými léky, neboť největší terapeutický účinek je dosaženo pouze v procesu společného užívání.
Lidové metody
Můžete přidat základní léčbu tradiční medicínou. Vařené doma mohou pomoci posílit imunitní systém, obnovit mechanismus ochrany a zbavit se příznaků infekce.
Cibule a česnek má antivirový účinek, proto se široce používá k infekci HPV. Čerstvě vymačkaná zeleninová šťáva musí být v postižených oblastech smíchána a otírána 2-3 dny denně.
Bramborové desky se používají k odstranění papilomů, protože obsahují solanin, látku, která podporuje odmítání růstu z kůže. Průběh léčby se skládá z 30 dnů. Výkonné antivirové látky rostlinného původu jsou také zvažovány:
- citrusů,
- jablečný jablečný ocet
- špenát, zelí,
- zázvor, kurkuma, skořice.
Dobrý efekt má ořech odvar a infuze borovice jehly, čaj z bylin, bylinné tinktury.
Očkování a další opatření k ochraně před HPV u žen
Vzhledem k nebezpečí a významné prevalence infekce způsobené lidským papilomavirem byly vytvořeny několik vakcín, které prošly příslušnými testy a získaly certifikáty.
- "Gardasil" je čtyřnásobná vakcína zaměřená na ochranu těla proti 6, 11, 16 a 18 typům viru.
- "Cervarix" je bivalentní sérum, které chrání 16 16 typů HPV.
- "Gardasil 9" je léčivo namířené proti kmenům 6, 11, 16, 18, 31, 33, 45, 52 a 58.
Sérum nemá DNA živého viru, ale pouze jednotlivé bílkoviny obsažené v jeho kapsli, proto nemohou vyvolat vývoj této nemoci.
Aby mohla být imunizace považována za úplnou, je nutné podat injekci třikrát. Pro každou drogu je individuální schéma očkování. Výrobci tvrdí, že měsíc po první injekci je poskytována ochrana proti nárokovaným kmenům.Jak ukazuje praxe, účinnost léků přetrvává po dobu 8 let po očkování, nicméně dlouhodobá perspektiva nehovoří.
Avšak vzhledem k tomu, že očkování je zobrazeno pouze osobám mladším 26 let, základní pravidla prevence se budou chránit před penetrací viru. Odborníci doporučují:
 začněte důvěrný život po dosažení věku,
začněte důvěrný život po dosažení věku,- praxe chráněný sex,
- pečlivě vybrat sexuálního partnera
- vést zdravý životní styl
- jíst správně a plně
- upravit režim dne, přidělit čas k práci a odpočinku,
- dělat sporty,
- vyvarujte se stresových situací a prodloužených depresí,
- zdržet se potratů.
Bez ohledu na typ HPV a míru rizika byste měli přísně dodržovat rady lékařů. A pak potřeba těžké a často zpožděné léčby nevznikne.
Nebezpečí, že v těle bude mít papilomaviry
Zákeřnost onemocnění spočívá v tom, že poté, co vstoupí do těla, může patogen zůstat v klidovém stavu po celá desetiletí, než aby se sám projevoval. Hlavním faktorem aktivace infekce je snížení imunity. Infekce proniká do jádra zdravých buněk epitelových tkání, kde jsou koncentrovány molekuly DNA. Virus je vložen do jádra buňky a dává signál k urychlení dělení. Reakce na samostatný typ infekce vede k tomu, že nové buňky nezrají, nevykonávají ochranné funkce. Když je nosič předisponován, v takových nádorech se syntetizují onkogenní proteiny. Stupeň nebezpečí papilomaviru pro osobu se liší v závislosti na pohlaví.
Pro muže
Infekce je zřídka aktivována v mužském těle. Většina formací, které se objevily, je benigní, s nízkou onkogenicitou. Primární lokalizace - orgány urogenitálního systému, oblast slabiny a konečník, ústní sliznice. Vzácněji - záda, hrudník, krk, obličej, kloubní záhyby, nohy a ruce.
Jakýkoli růst na reprodukčních orgánech je důvodem pro konzultaci s lékařem. U mužů je HPV nebezpečný:
- Kmen 16 mění strukturu skleněných a slizničních tkání, vytváří plaky na hlavě penisu.
- Kmeny 31, 33, 35 vyvolávají různé typy papulózy - růst v celém těle, a to nejen ve slabinách.
- Kmen viru 51 je příčinou růstu četných bradavic na genitáliích a v konečníku (kondylom). Často je doprovázena anální neoplází, chlamydií, mikroplasmózou.
- Kmen 52 má výrazné nebezpečné příznaky: horečka, zimnice, slabost, herpetické erupce, následný vývoj růstu. S depresivní imunitou, ale ne kvůli HPV, se vyvíjí onkologie, včetně rakoviny střev.
Pro ženy
Porážka HPV u žen je častější a výraznější než u mužů. Ženské tělo je náchylnější na stres, hormonální výkyvy (během menstruace, ovulace, těhotenství, laktace), oslabená imunita. Bradavice se objevují na kterékoli části těla, rostou rychle, mají jasnou barvu. Většina nádorů nepředstavuje zdravotní riziko, jsou symptomy papilomatózy.
Může způsobit nepohodlí, bolest v případě náhodného poškození.
Maximální ohrožení zdraví žen nesou viry, podmíněně kombinované ve skupině A-9 - provokující rakovinu. Odrůdy infekce ovlivňují urogenitální systém u mužů: 16, 18, 31, 33, 39, 51, 52, 56, 58, 59. U žen kromě vnějších pohlavních orgánů a konečníku je děložní hrdlo ohroženo.

Jaké jsou nejnebezpečnější typy?
Podle stupně onkrisk jsou nejnebezpečnější typy všech kmenů HPV:
- v svalstvu, na genitálech - ploché útvary, šedé, hnědé nebo fialové, hrubé na dotek, s hrubým okrajem, různé velikosti,
- na krku, očních víčkách, vnitřní straně stehna, v oblasti slabiny, axilární dutiny - vícenásobné vrcholové kondylomy z masivního, rychle rostoucího, často spojeného do složitých struktur.
- na genitáliích, anální oblasti - více genitálních bradavic různých barev,
- V svalstvu a pod podpaží - kolem kožního povrchu vyčnívají kolem kulatých masírovaných papilomů, postupně se rozšiřují do přilehlé oblasti,
- Bradavice, vypuklé skvrny červené, hnědé nebo tmavé, často nerovnoměrné, zbarvené po celém těle.
Onemocnění se rozvíjí rychle, může být asymptomatické až do pozdějších fází, kdy léčba již není účinná. Infekce nastane:
- prostřednictvím pohlavního styku nepoužívá bariérová antikoncepce ochranu proti virové infekci,
- přes předměty a oděvy pro domácnost
- při dotyku
- přenos z infikovaného mateřského viru na novorozené dítě během průchodu porodního kanálu.

Vlastnosti diagnostiky nebezpečných kmenů HPV
Prvním krokem je externí vyšetření lékařem - kolposkopie, identifikace podezřelých entit. Při absenci viditelného růstu musí být povrch kůže ošetřen kyselinou octovou (3%), po níž se objeví malé papilomy.
Způsoby, jak přesně diagnostikovat nebezpečí viru:
- Biopsie, histologické vyšetření - odstranění specifických onkologických markerů v tkáních nebo papillomu.
- Cytologická analýza, polymerázová řetězová reakce (PCR) - potvrzuje infekci těla. Specifický kmen je identifikován pomocí testu DNA. Pro analýzu v gynekologii - nátěr ženských genitálií.
- Digene-test - identifikace 8 onkogenních typů HPV.
Podle výsledků testů, vyšetření lékař provede správnou diagnózu, předepíše vhodnou léčbu.
Prognóza onemocnění
Neexistuje žádná univerzální vakcína. Pro potírání infekcí se používá komplex:
- odstranění formací, které ohrožují komplikace: často jsou zraněny, krvácejí,
- užívání antivirotik
- užívání imunomodulačních léčiv a vitamínů.
Výsledkem terapie je stimulace odolnosti těla vůči inhibici viru, jeho v klidovém stavu. Se silnou imunitou, preventivními opatřeními se nemusíte projevovat po celou dobu života. Pravidelné lékařské vyšetření, pravidelné vyšetření, pozorování všech útvarů na kůži pomáhá identifikovat onemocnění již v počáteční fázi.
Výzkum nejnebezpečnějších druhů HPV umožnil vědcům vytvořit experimentální vakcíny proti kmenům 16 a 18. Ve Spojených státech av některých evropských zemích jsou očkování založená na nich povinná pro dívky od raného věku (5 až 12 let) jako prevence rakoviny děložního čípku. V Rusku není takové očkování povinné, dlouhodobé údaje o účincích užívání nejsou k dispozici. Ale několik léků již prošlo státní certifikaci a vstoupilo na trh. Mohou být aplikovány individuálně po konzultaci s lékařem.
Nebezpečí vzniku HPV je riziko vzniku rakoviny. Čím dříve je virus zjištěn a léčba je zahájena, tím příznivější je prognóza.
Genitální bradavice (genitální bradavice)
Fibroepiteliální (kožní) novotvary na tenké stonce nebo na široké bázi. Mohou být jednotlivá nebo se spojují, vytvářejí růst, který vypadá jako hlavička květáku. Bradavice se mohou zranit a krvácet, jelikož obsahují krevní cévy, které je vyživují.
Condylomy se nacházejí na klitorisu, pysky malých, uretry, vagíny, cervixu, kolem konečníku a konečníku. Exofytické formy jsou důsledkem aktivity benigních typů viru HPV - 6, 11. Endofytické bradavice (ploché a obrácené) rostou na děložním čípku a zpočátku nedávají příznaky.Detekována s pokročilou kolposkopií. Genitální bradavice postihující rty, jazyk a patra jsou viditelné při rutinním vyšetření.
U pacientů s HIV a během těhotenství se objevují velmi velké genitální bradavice. Není neobvyklé - obrovský kondylom Bushke-Levenshteyna.
- Anální bradavice. Anální bradavice mohou být detekovány až k zubnímu konečníku. Nejdříve nezpůsobí nepříjemné pocity, ale časem svrbení, bolest a nepříjemné pachy.
- Uretrální bradavice. U žen je vnější otevření močové trubice postiženo nejvýše 8%. Tyto bradavice snadno detekuje gynekolog. Hluboká léze močové trubice (uretry) nelze určit vizuálně, ale onemocnění dává symptomy mírné uretry. Uretrální bradavice u mužů způsobují rozdělený proud moči spojený se zúžením uretrálního otvoru.
Dysplazie, rakovina děložního hrdla
Dysplazie je patologie tkání spojených s modifikací a transformací buněk. To je prekancerózní stav. Existují 3 stupně onemocnění, všichni se nacházejí na kolposkopii. 2. a 3. stupeň vyžaduje chirurgickou léčbu. Cervikální dysplazií předchází cervikální eroze.
Rakovina děložního hrdla je důsledkem dysplázie. Jedná se o nejčastější nádor ženských reprodukčních orgánů. Může být asymptomatická nebo způsobit bolest, krvácení a další příznaky spojené s problémy s ženským reprodukčním systémem.
Papilomaviry - diagnostika
K identifikaci lidského papilomaviru v počátečním stádiu lze použít pouze laboratorní metody. Vizuálně může být infekce zjištěna pouze tehdy, když se objeví kondylo nebo papilom. Pokud je podezření na HPV, jsou předepsány následující:
- Gynekologické vyšetření nebo vyšetření urology s testem HPV. V případě detekce kondylomů se provádí uretroskopie. Při eroze děložního čípku musí gynekolog vyšetřit onkocytologii.
- Když je detekován HPV, nutně je přiřazena kolposkopie - vyšetření vagíny a děložního čípku pomocí gynekologického mikroskopu - kolposkopu. Lékař používá speciální testy k vyloučení skrytých patologií.
- Kolposkopie s biopsií. Zobrazeno všem ženám s neoplázií. Současně se provádí zbarvení a dopad na podezřelé oblasti. Příznaky AFC mohou být bělicí oblasti vytvořené po ošetření octem, nerovnoměrné hromadění jodu při expozici Lugolu, mozaika, projekce epitelu.
- Histologické acytologické vyšetření - posouzení složení buněk a samotných buněk pro atypickou (rakovinu).
- PCR - hledání stop DNA papillomaviru. Jedná se o nejpřesnější a diagnostickou informační informaci, která identifikuje papilomaviry u mužů a žen a určuje její typ.
Pro stanovení virové zátěže se doporučuje kvantitativní test HPV, který určuje kritickou koncentraci viru, která je spojena s rizikem vzniku maligních onemocnění. Analýza se provádí za účelem posouzení účinnosti léčby.
Léčba papilomavirem
Bohužel, úplně zbavit tělo viru, lék zatím není schopen. Úkolem lékaře a pacienta je proto včasné řešení následků. Doporučuje se odstranit všechny bradavice, léčit stupeň prekancerózy a rakoviny. Podle nedávných studií ve Spojených státech je lidský imunitní systém schopen zvládnout samotný HPV během 2 let po infekci v 90% případů. Pokud k tomu nedojde, léčba je nezbytně nutná.
Papilomy se odstraňují následujícími metodami:
- Chirurgické odstranění - zastaralý, ale účinný způsob. Doporučuje se ve výjimečných případech.
- Elektrokoagulace - kauterizaci postižených oblastí proudem. Ne každý má rád metodu, protože může ovlivnit zdravou tkáň.
- Laserová koagulace - spalování laserem je nejmodernější a nejúčinnější metoda, která poskytuje minimální komplikace.
- Kryodestrukce kapalného dusíku - liší se od ostatních metod v tom, že patologický růst je ovlivněn chladem. Vyžaduje mnoho zkušeností od lékaře.
- Chemická moxibusce - lékař působí na postiženou oblast koncentrovanými kyselinami nebo zásadami. Metoda může také ovlivnit zdravou kůži - chemická látka zanechá jizvu.
- Metoda rádiové vlny - nejdražší, ale nejlepší. Nedává bolesti, komplikace, krvácení. Neopouští žádné jizvy.
Více informací o metodách odstraňování nádorů naleznete v části "Nízká traumatická operace".
Po odstranění je předepsáno antivirové ošetření a prostředky k obnově a posílení imunitního systému.

 nespecifická protizánětlivá léčba
nespecifická protizánětlivá léčba začněte důvěrný život po dosažení věku,
začněte důvěrný život po dosažení věku,

