Dokonce i s přihlédnutím k tomu, že lék ustupuje dopředu, dojde k předčasnému porodu a stane se. Jsem však rád, že jejich četnost se nezvyšuje, ale zůstává víceméně na stabilní úrovni. Podle statistik je procento předčasného porodu v různých zemích 5 - 20, v Rusku za posledních 30 let tato hodnota nepřesahuje 7%.
Jaký je porod předčasný?
Podle definice WHO mateřství před uplynutím lhůty zahrnuje ty, které se staly v době 22-37 týdnů těhotenství av průběhu kterého se narodil plod o hmotnosti 500 až 2500 gramů.
- V Ruské federaci dodržujte starou klasifikaci, tj. Předčasný porod je porod, který se odehrával od 28 do 37 týdnů a tělesná hmotnost dítěte dosáhla 1 - 2,5 kg.
- Pokud došlo k porodu před 28 týdny, ale ne dříve než 22, a narodil se živý plod vážící 0,5 kg nebo více, který žil přesně 7 dní nebo více, pak se tyto případy také považují za předčasná porod. Pokud je jedna z podmínek nekonzistentní, tento případ se v pozdním termínu nazývá potrat.
Co je předčasná práce?
Předčasné narození se nazývá 38 týdnů těhotenství. Po dlouhou dobu se předčasná práce projevovala až od 28. týdne, až do té doby se nástup pracovní činnosti nazýval potrat. Moderní lékařské technologie však umožňují ošetřovat děti narozené po 22 týdnech a váží více než 500 g. Proto se již v tomto okamžiku pěstuje předčasně, jestliže se dítě narodilo naživu a žilo alespoň 7 dní.
Vzhledem k tomu, že děti narozené až do 28 týdnů jsou příliš obtížné odejít, mnoho lékařů stále říká, že předčasné porodení je porod po 28 týdnech a předtím to může být jen potrat. Nakonec, ne každá nemocnice má drahé vybavení, které zachrání život dětí s hmotností menší než 1 kg.

Nicméně, nevolte situaci, ale zachránit těhotenství nebo zachránit život dítěte, pokud by těhotenství nemohlo být zachráněno, lékaři budou v každém případě. Další věc je, že bez vhodného vybavení a příprav, stejně jako bez žalující touhy matky, je to velmi obtížné. Proto je velmi důležité navštívit specializovanou nemocnici, specializovanou mateřskou nemocnici.
Typy předčasného porodu
Během termínu těhotenství se předčasná práce rozděluje na 3 typy:
- Velmi brzy - předčasný porod ve 22-27 týdnu - váha plodu během tohoto období je obvykle od 500 do 1000,
- Včasné předčasné porodnění ve věku 28-33 týdnů - váha novorozence od 1000 do 2000,
- Předčasné narození ve věku 34-37 týdnů - hmotnost dítěte kolem 2500 g.
Sdílejte také hrozbu předčasná práce začíná a začal předčasný porod. Druh léčby bude záviset na typu předčasného porodu, načasování a obecném stavu matky a dítěte.
Navíc šance na přežití dítěte závisí do značné míry na době, kdy dojde k předčasnému porodu. Nicméně, čím delší je dítě v děloze, tím lépe pro něj. A každý den, který bude schopen odložit porod, učiní to zdravější a silnější.
Předčasná statistika práce
Jako povzbudivý okamžik pro ženy, které jsou ohromeny strachem z předčasné práce, lze uvést obecné statistiky o předčasné práci. Upozorňujeme, že pouze 6-8% všech dodávek je předčasných. Jen si myslím, že jen ze 8 ze 100 žen předčasně porodí, ostatní zase dělají své děti bezpečně.
A z tohoto počtu pouze 5-7% klesá na období od 22 do 27 týdnů.Samozřejmě je těžší dostat takové děti, ale spousta lidí se jim podaří zachránit životy. V období od 27 do 33 týdnů se rodí více než 30% předčasných dětí. Je mnohem jednodušší dostat se z těchto dětí, z nichž více než polovina přežila.
Více než 50% všech předčasných porodů klesá na 34-37 týdnů. Děti, které se během tohoto období objevily, se liší pouze od velikosti v plném rozsahu. Všechny systémy v jejich tělech jsou již dostatečně rozvinuté, aby existovaly nezávisle ve vnějším světě.
Jak můžete vidět, absolutní většina žen se o nic nemyslí. Zbytek je důležité konzultovat s lékařem včas. Čím dříve je léčba zahájena, tím větší je šance na šťastný výsledek.
Symptomy předčasné porodnosti
Jak již bylo uvedeno výše, čím déle je dítě v životě, tím životnější a zdravější se narodí. Z toho vyplývá, že je velmi důležité včas pomoci ženě, která porodila, a pokud je to možné, zastavit. Takže je velmi důležité konzultovat s lékařem včas. A proto musíte znát příznaky předčasné práce.
Zastavte proces je opravdu možné, ale pouze pokud jde o ohrožení a počáteční porod. V případě, že již začala pracovat a cervix se začal otvírat, je nemožné zastavit porod. Zůstává pouze opatrně je držet a pokusit se zachránit dítě.

Známky předčasné práce je velmi důležité znát. Ohrožující předčasná práce pocítí bolest v dolní části břicha a dolní části zad. Děloha je v dobré kondici, čímž se žaludek stává těžkým. Cervix však není zveřejněn.
Počáteční předčasná práce doprovázené kolikovými kontrakcemi dělohy, rytmickým zvýšením tónu dělohy. Ve skutečnosti - to jsou plné boje. V tomto případě se začíná zkracovat a otvírat. Často se v tomto případě vyskytuje výpotok plodové vody.
Jak začíná předčasná práce? Podle symptomů se prakticky neliší od obvyklých, přestože nejsou zřídka doprovázeny různými komplikacemi: slabými nebo naopak nadměrnou prací, odbouráváním placenty a krvácením. Často předčasná práce trvá mnohem méně času než obvykle.
Léčba hrozbou předčasného porodu
Po objevení příznaků předčasného porodu je třeba nejprve zavolat sanitku. Mnoho žen má touhu dostat se do nemocnice samo, ale je lepší se zdržet toho. Zbytečné pohyby a zatížení mohou urychlit proces porodu a v autě nebo taxi tam jednoduše nebudou nutné přípravky a vybavení.
Kromě toho, pokud začíná předčasná práce v raných stádiích, pak je velmi důležité dostat se do mateřských nemocnic, která se specializuje na takové komplikace. V takovém případě bude v nemocnici nejen zařízení a přípravky, které pomohou udržet těhotenství, ale také vše, co je nezbytné pro péči o předčasně narozené děti.
Po volání na ambulanci je nejlepší užívat sedativum, například valerián nebo matka. Antispazmodik také nezasahuje zpravidla do domu, kde je zátěž. Potřebujete vzít 2 tablety najednou. Poté musíte lehnout a čekat, až přijde lékař. Promluvte s dítětem, slibujte, že všechno bude v pořádku. Taková komunikace zpravidla uklidňuje ženu.
Po příjezdu do nemocnice bude těhotná žena vyšetřena především na gynekologickém křesle, aby objasnila situaci. Mluvíme o předčasné práci? Jaký je stav cervixu a tak dále.
Léčení hrozby předčasného porodu a začátku předčasné práce, nebo spíše jejich zastavení, začíná jmenováním léky, které snižují tón dělohy, například patrusiten nebo genipral. Zatímco situace zůstává nestabilní, léky se podávají intravenózně.Po stabilizaci stavu těhotné ženy se injekce nahradí tabletami a jsou uchovávány po dobu až 37 týdnů, což znamená, že až do doby, kdy tento termín umožní považovat porod jako plnohodnotný.
Nemůže to udělat bez sedativy. Je velmi důležité normalizovat psychologický stav ženy. Stresující situace přispívá k rozvoji předčasného porodu a strach o zdraví dítěte je velmi silný stres. Sedativum pomůže překonat tento začarovaný kruh.
Další fáze léčby závisí na tom, co způsobilo situaci. To znamená, že v případě, že je žena nakažena, bude předepsána antibiotika. Mimochodem, budou jim předepsány, pokud se plodová voda rozkládá na dobu až 33 týdnů nebo dojde k jejich úniku a dítě zůstává bezbranné proti všem infekcím, s nimiž se dotýká matka - je nezbytně nutný průběh antibiotik. Pokud se plodová voda rozjede ve 34. týdnu, předčasná práce se nezastaví.
Pokud mluvíme o ICN, bude léčba také záviset na období. Až 28 týdnů uložit sutury na krčkuzabránit jejímu odhalení a udržení těhotenství. Operace se provádí při lokální, velmi krátké anestezii.

V pozdějších obdobích se dělá cervix Golgiho prstenkterý utahuje krk a provádí stejnou funkci jako švy.
Další lék, který bude předepsán těhotným ženám během předčasného porodu, je dexamethason. Tato droga nepřispívá k zachování těhotenství, jejím úkolem je zvýšit životaschopnost dítěte. Faktem je, že největším problémem, kvůli kterému je obtížné zachránit život předčasně narozených dětí, je to, že jejich plíce jsou nedostatečně rozvinutá.
V plicích dětí do 37 týdnů je příliš málo speciální látky - povrchově aktivní látka. Mělo by pokrývat celý vnitřní povrch alveol a zabránit tomu, aby se při dýchání zhoršily. Hormon obsažený v dexamethasonu podporuje akumulaci povrchově aktivní látky. Pokud je to nutné, stejná lék se podává novorozencům.
Nicméně ve všech případech se lékaři v každém případě pokusí udržet těhotenství. V některých případech, kdy situace ohrožuje život matky nebo dítěte, porodnice nejenže zastaví tok práce, ale naopak je povzbudí.
To se děje v těžkých formách preeklampsie, exacerbace chronických onemocnění vnitřních orgánů ženy. Při vyplavování plodové vody po 34 týdnech při uchování těhotenství také není nutné.
Důsledky předčasného porodu pro matku a dítě
Jaké budou následky předčasné práce? Pro matku následky budou minimální. Z velké části neexistuje mnoho rozdílů od běžných porodů. Kromě toho, kvůli malé velikosti dítěte, jsou zlomy rozkroku méně časté. V některých případech je žena stále v nemocnici, ale zpravidla je to kvůli stavu dítěte.
Bude však nutné, aby podstoupila zkoušku, aby přesněji zjistila příčiny incidentu, jakož i jmenování léčby, aby se zabránilo opakování situace.
Po těhotenství po předčasném porodu bude žena pod stálým lékařským dohledem. Zvláště v kritických časech. Samozřejmě, kritické období, ve kterém začalo předčasné porodnictví naposledy, bude stejné jako kritické období.
Navíc, termíny jsou považovány za kritické:
- 2-3 týdny, kdy dojde k připojení vajíčka,
- 4-12 týdnů, v této době se tvoří placenta,
- 18-22 týdnů, v této době dochází k nejintenzivnějšímu růstu dělohy.
Také musíte být opatrní ve dnech, kdy má mít kalendář menstruaci.
Pro dítě následky předčasného porodu budou obtížnější, i když hodně závisí na tom, jak dlouho se dítě narodilo.

Pokud se dítě narodí po dobu až 28 týdnů, je pravděpodobné, že bude okamžitě převeden do specializované nemocnice, kde budou k dispozici všechny potřebné nástroje, které mu umožní správnou péči.
To neznamená, že matka nebude moci vidět své dítě. S největší pravděpodobností ji nechá jít k němu a pokud to dítě dovolí, bude jim povoleno podávat a měnit plenky. V každém případě dítě opravdu potřebuje mateřskou lásku a péči.
Děti narozené v rozmezí 28 až 34 týdnů jsou životaschopnější a případ může poskytnout jednotka intenzivní péče v pravidelné mateřské nemocnici.
Po 34 týdnech jsou orgány dítěte dostatečně vyvinuty, aby existovaly ve vnějším světě. Už může dýchat, jíst, trávit jídlo a odstraňovat odpad. Jediným problémem předčasných dětí v této době je podváha. V takovém případě může být dítě s matkou v pravidelném oddělení.
Ve všech třech případech bude matka a příbuzní muset věnovat spoustu času a úsilí v péči o předčasné dítě. Tělo malých dětí je však velmi flexibilní a nejdůležitější je, že se stále rozvíjí, což znamená, že se dítě s časem uzdraví a nebude se lišit od ostatních dětí.
Prevence předčasného porodu
Jak se vyhnout předčasnému porodu? Prevence je známo, že je vždy lepší než léčba. Aby se minimalizovalo riziko předčasného porodu, je třeba se postarat o některé velmi důležité body před začátkem těhotenství:
- Podstoupit kompletní lékařskou prohlídku, během níž budou odhalena všechna chronická onemocnění, individuální charakteristika těla a dělohy a přítomnost infekcí. V důsledku toho budou všechny infekce a záněty léčen předem a všechny chronické onemocnění a znaky těla budou známy lékařům ještě před koncepcí, a proto budou vzaty v úvahu při léčbě těhotenství,
- Chcete-li se včas dostavit na doprovodnou kliniku a také sdělit lékaři podrobně o všech svých onemocněních a zvláštnostech, ukažte lékařské dokumenty - obecně informujte lékaře co nejvíce o vašem zdravotním stavu,
- Vyhněte se kontaktu s infekčními pacienty, aby se zabránilo infekci již během těhotenství,
- Vyhněte se nadměrnému fyzickému namáhání a snažte se minimalizovat množství stresových situací. Pokud žena má obtížnou a nervózní profese nebo situace doma je stresující, má smysl užívat sedativa během těhotenství. Samozřejmě, po konzultaci s lékařem,
- Pravidelně podstupují veškerý potřebný výzkum, včetně testů na viry a infekce, ultrazvuk, CTG a tak dále,
- Pečlivě sledujte stav před těhotenstvím a během těhotenství.
Všechna tato opatření minimalizují riziko předčasného porodu. Nejdůležitější je však pamatovat na to, že bez ohledu na to, jaký týden začíná předčasná práce, 25, 30, 35 ... lékaři udělají vše pro to, aby zachránili život a zdraví dítěte a matky.
No, váš úkol - dodržovat doporučení lékařů a co nejméně nervózní.
Některé ženy se snaží co nejdéle odkládat okamžik hospitalizace. Rozumí se jim: kdo chce v nemocnici zavěsit, když stále můžete doma trochu strávit? Nicméně je lepší jít do nemocnice včas a začít léčbu.
Pamatujte, že riskujete nejen svůj stav, ale i život vašeho dítěte. Pokud se situace stabilizuje, samotní lékaři vás nechat jít domů, protože také chápou, že bude doma snadnější a klidnější.
Předčasná práce

Předčasné porodení končí u 5-12% těhotenství. Podle WHO je ukončení těhotenství ve věku 22-28 týdnů, které končí koncem plodu o hmotnosti 500-1000 g a které žilo alespoň 7 dní, považováno za předčasné předčasné porodu s extrémně nízkou porodní hmotností.Pokud dítě narozené předčasným porodem zemře dříve než 7 dní, porodnictví a gynekologie považují tento výsledek těhotenství za pozdní potrat.
Předčasné porodení je vždy spojeno s vysokým rizikem komplikací u novorozence. Předčasné porodnosti, které se vyvíjejí ve věku 22-27 týdnů, jsou méně prognostické z hlediska životaschopnosti plodu, protože v tomto okamžiku plíce novorozence dosud nedosáhly potřebného stupně zralosti k zajištění funkce dýchání. Výsledek předčasného porodu 28-34 nebo více týdnů těhotenství je potenciálně příznivější pro novorozence.
Klasifikace porodů, která nastala před uplynutím lhůty
V závislosti na klinickém průběhu je předčasná práce rozdělena do tří fází:
- ohrožení nebo ohrožení předčasného porodu,
- které se vyznačují strukturálními změnami děložního děložního čípku (vyhlazuje a otevírá až 3 cm, vzhled kontrakcí, ale ne více než 4 krát za 10 minut),
- zahájila předčasnou práci - proces již nelze zastavit.
Podle podmínek gestace, které určují stupeň zralosti budoucího dítěte, charakteristiky průběhu práce a výsledku plodu, je předčasná práce rozdělena do tří skupin:
- 22 - 27 týdnů - velmi brzy nebo velmi brzy předčasná práce
- dodávek od 28 do 33 týdnů
- porod v době 34 - 37 týdnů (viz kalkulačka pro výpočet přibližného data narození).
V závislosti na mechanismu výskytu předčasného porodu jsou:
- spontánní
- (umělé), které jsou rozděleny do:
- lékařské dodávky (hrubé abnormality plodu, vážné stavy matky)
- porodu ze sociálních důvodů
Skupina 1: faktory způsobené zdravotním stavem ženy
- patologie endokrinních žláz (onemocnění štítné žlázy a slinivky břišní, změny hypofýzy, dysfunkce adrenálů a další),
- akutní / chronické infekce (mohou to být zánětlivé onemocnění reprodukčních orgánů, genitální infekce, běžné infekční onemocnění: chřipka, ARVI, zarděnka, tuberkulóza apod.)
- vývojové anomálie dělohy (přepážka v děloze, jednorožecná, dvou rohatá děloha),
- obecný a sexuální infantilismus,
- nádory dělohy,
- složitá porodnice (potrat, komplikace, potraty (komplikace a následky),
- zranění
- extragenální nemoci (srdeční vady, hypertenze, patologie jater a žlučových cest a další),
- isthmicko-cervikální nedostatečnost - ve skutečnosti jde o selhání svalů na krku, způsobené zraněními, roztrhnutím nebo hormonálním stavem.
Skupina 3: faktory způsobené těhotenstvím
- těžká preeklampsie,
- nedostatek nebo nadbytek plodové vody,
- velké ovoce,
- reprodukční technologie (IVF atd.),
- placenta previa
- špatné umístění budoucího dítěte v děloze,
- placentární abrupce,
- rhesus konfliktní těhotenství
- prenatální vypouštění vody.
4 skupina: faktory způsobené sociálně-ekonomickým postavením žen
- pracovních rizik
- alkoholismus a drogovou závislost
- tvrdá fyzická práce
- stres a únava,
- nepříznivých podmínek bydlení
- věku (mladé a "staré" primipary),
- rodinný stav (svobodná matka),
- nežádoucí těhotenství.
Jak se manifestuje předčasná práce?
Jak již bylo uvedeno výše, v klinickém průběhu porod předchází tři termíny. A jestliže první dva jsou reverzibilní proces, to znamená, že lze zpomalit a prodloužit těhotenství po maximální možné období nebo alespoň po dobu potřebnou k terapii, což urychluje zrání plodových plíců, již není možné zpomalit předčasnou porodu, která začíná ).
Ohrožující předčasná práce
Známky ohrožené předčasné práce zahrnují:
- úzkosti plodu, začne se příliš aktivně pohybovat
- časté močení, časté močení
- tam je spodní břicho, v bederní oblasti.
Tyto příznaky zpravidla zůstávají bez povšimnutí ženou. Pacienta je možné upozornit, zda výsledná periodická hypertonie dělohy ("ztuhne jako kámen"). Během externího porodnického vyšetření je dělo velmi snadné tónovat a podstata je přitlačena proti vstupu do pánve. Dále, při provádění interní studie, je určen konzervovaný děložní číp, vnější hltan je uzavřený nebo prochází špičkou prstů u žen, které znovu porodí.
Počáteční předčasná práce
Při absenci léčby v první fázi proces postupuje a bolestivá bolest se mění na křeče nebo dokonce pravidelné kontrakce. Ale jejich četnost není větší než 4 za 10 minut. Lékař provádějící vaginální vyšetření poznamená, že se spodní část dělohy rozvinula (stane se tenká a měkká), krk se zkrátí a vyhladí. Zveřejnění děložního hrdla dosáhne tří centimetrů. Možná předčasná prasknutí plodové vody.
Předčasná předčasná práce
Tato fáze je již nevratná. Pravidelná pracovní síla je zaznamenána a cervikát se stále otvírá (až 3-4 cm), dochází častě k prasknutí membrán.
Obvykle dochází k předčasnému porodu s řadou komplikací:
- časté prenatální vypouštění vody,
- často existují anomálie generických sil (nesourodost nebo slabost),
- porod často probíhá rychle nebo dokonce rychle,
- riziko intrauterinní hypoxie se zvyšuje,
- vysoké riziko krvácení během prvních 2 hodin po porodu a po období,
- jsou časté případy infekčních komplikací během porodu (chorioamnionitida) nebo po porodu.
Jak zabránit předčasnému porodu?
Když žena vstoupí do materského oddělení, lékař okamžitě vyhodnotí situaci a bere v úvahu řadu faktorů, na jejichž základě bude zvolena další taktika řízení těhotné ženy. Tyto body zahrnují:
- gestační věk
- neexistuje žádný fetální močový měchýř,
- jak se ovoce nachází
- stav matky a dítěte
- stav cervixu, přítomnost / absence popisu,
- zda je nebo není infekce
- přítomnost pravidelných záchvatů: existuje nebo ne,
- existuje silná porodnická nebo extragenitální patologie.
Pokud je období těhotenství kratší než 36 týdnů a jsou zde uvedeny příznivé faktory, prokáže se konzervativní očkování tak, že sledují cíle: oslabení excitability, inhibování kontraktilní aktivity dělohy, zvýšení vitální funkce plodu (tj. Prevence respiračních poruch zaměřených na "zrání" plodových plíců) , léčba, pokud je to možné, příčiny, která způsobila předčasné porodu a prevenci infekce.
- Především je pacientovi předepsán odpočinek na lůžku, stejně jako psycho-emoční odpočinek.
- Jako sedativní terapie se předepisují sedativa (motherwort, Valerian, Novopassit), trioxazin, nozepam nebo valium.
- Hypnóza a psychoterapie jsou také účinné.
- Je důležité vymezit léky proti bolesti (analgin, ketorol) a antispazmodiky (baralgin, papaverine).
Potom pokračujte k tokolýze nebo odstranění excitability a kontraktilní aktivity dělohy. Jsou známy 5 skupin tokolytických činidel:
Beta adrenomimetika
Účinek těchto léčiv je založen na snížení koncentrace vápníku v buňce, což přispívá ke kontrakcím dělohy, což způsobuje její uvolnění. Běžně používané beta adrenomimetika: giniprální, salbutamol, partusisten. K rychlému zablokování děložních kontrakcí se jejich podání začne kapat intravenózně (0,5 mg léčiva se zředí 0,5 litrem izotonického roztoku a odkapáním začíná na 5-6 kapek za minutu, poté postupně zvyšuje dávku, dokud se kontrakce úplně nezastaví). Tato infuze může trvat 4 až 12 hodin. Vzhledem k tomu, že po zastavení podání intravenózních vetadrenergních mimetik se děloha znovu začne znovu kontrastovat, pokračují v užívání tablet ve formě tablety.Beta adrenomimetika mají také řadu vedlejších účinků (nižší krevní tlak, nadměrné pocení, zimnici, bolest v hlavě, zvýšená tvorba plynu a další).
Síranová magnézie
Síran hořečnatý se podává intravenózně v dávce 4 gramů. Tento lék je bezpečný pro plod, snižuje krevní tlak u žen, má sedativní účinek. Po intravenózním podání přecházejí na tablety ve formě Magne-B6, 4 krát denně.
V současné době se etylalkohol široce nepoužívá. 10% roztok ethanolu se zředí v 500 ml izotonického roztoku a kapkaje po dobu dvou hodin (20 - 30 kapek za minutu). Ethanol inhibuje působení oxytocinu a zrychluje syntézu surfaktantu, který zabraňuje vzniku syndromu dechové tísně (SDR) u plodu.
Jak se vyhnout vývoji respiračních poruch u dítěte?
Pro tento účel se paralelně s tokolýzou provádí prevence RDS. Účelem glukokortikoidů, které přispívají k tvorbě surfaktantu a rychlejšímu zrání plíce dítěte, je ukázáno. Povrchově aktivní látka se vytváří ve velkých alveoli a pokrývá je, přispívá k odhalení alveolů a vdechuje je a nedovoluje jim ustoupit. 
Obvykle se užívá dexamethason (4 mg dvakrát denně intramuskulárně po dobu 2 až 3 dnů nebo 2 mg tablety: první den 4x, druhý 3x a 2x poslední den). Dexamethason je podáván všem ženám, kterým se podává tokolýza. Zrychlený průběh profylaxe přednisonem je možný (po dobu dvou dnů, 60 mg denně).
Pokud má tokolýza pozitivní účinek, po týdnu se opakuje léčba kortikosteroidy. Rovněž pro prevenci RDS je povrchová aktivní látka i / m, 100 U, podávána dvakrát denně po dobu tří dnů. Přípravek Lazolvan není méně účinný ve srovnání s glukokortikoidy. Podává se intravenózně v dávce 800-1000 mg po dobu 5 dnů.
A samozřejmě léčba hrozby nebo počáteční porod před termínem zahrnuje léčbu antibiotiky.
- Nejprve antibiotika potlačují infekci u matky, která je často hlavním příčinným faktorem této komplikace těhotenství.
- Za druhé zabraňují vzniku purulentně-septických onemocnění po porodu.
Řízení předčasného porodu
Jak bude předčasné doručení probíhat a jaký je jejich výsledek v první řadě závislý na období těhotenství a zralosti dítěte. Pokud období těhotenství odpovídá 22-27 týdnů, pak porod skončí rychle, s neúplným odhalením děložního hrdla, stejně jako bez poskytnutí porodnických přínosů. V případě 28-33 týdnů těhotenství jsou takové porody téměř včasné, často s použitím porodnických přínosů a operací, včetně podání břicha. V případě těhotenství po dobu 34 až 37 týdnů, doručení pokračuje včas.
Při správě práce k termínu se provádí pečlivé ovládání dynamiky otevření krku, povaha generických sil, vkládání a stanovení toho, jak se pohybuje přítomná část dítěte. Antispazmodika a opatrná anestezie jsou široce používány a narkotické analgetika se nedoporučuje jako anestezie během kontrakcí, protože inhibují centrum dýchání a plíce plodu, jak je uvedeno výše, jsou již nezralé. Také korekce pracovních činností se provádí včas. Oxytocin se používá s opatrností ve vývoji slabosti kontrakcí.
Je důležité zabránit poranění narození dítěte v období pokusů. Proto se v pracovní době provádí práce bez perinální ochrany a epiziotomie se provádí včas. Chirurgická intervence (kleště, císařský řez a další) se používají pouze podle důležitých údajů matky. Navíc je nutné pravidelně opakovat prevenci hypoxie plodu. Novorozené dítě se odevzdává na vyhřívané plenky a pupeční šňůra se rozřezává během první minuty a ne bezprostředně po narození a dítě musí být v úrovni rozkroku ženy (jinak bude krev proudit zpět do placenty).
Praktický příklad: Měl jsem 38letou ženu v předentinální klinice. Těhotenství bylo třetí, žádoucí. Ve 33 týdnech žena přichází s kontrakcemi. Myslím, že můžeme stále zastavit.Při vaginálním vyšetření se ukázalo, že otevření děložního hltanu je plné, absentuje plodový měchýř a co je nejstrašnější, představí se nohy. To znamená, že nemáme čas na císařský řez, říkám pediatr a resuscitátor, protože v naší nemocnici nejsou speciální neonatologové. A pak - nohy, pánevní konec a tělo, které jsme porodili, a hlava, jako obvykle, uvízla (to je největší část novorozence). A nemám dost síly, abych to vyvedl. Přijel jsem k slavné recepci Maurice-Levre-Lyashapelové: Dítě jsem položil podél levé ruky, ukazováček se vkládá do úst, aby bylo zajištěno maximální ohnutí hlavy (tímto způsobem je snadnější kreslit), a ukazováčkem a prostředním prstem pravé ruky uzavřu krk dítěte. Zdálo se mi, že uplynula věčnost. Jak se ukázalo, jen 2 minuty. A narodili jsme se. Dukhlenky, ale naživu! Dítě bylo samozřejmě těžké. Ale nic. On a jeho matka byli propuštěni z dětského oddělení v uspokojivém stavu.
Nebezpečí pro dítě
Pouze 8-10% zdravých předčasných dětí je propuštěno z mateřské nemocnice s hmotností více než 2000 gramů. při narození, zbytek chodí do specializovaných institucí pro ošetřovatelství 2. stupně.
Nejdůležitějším důsledkem pro dítě zůstává:
- onemocnění hyalinní membrány (jinak syndrom dýchací tísně)
- předčasně narozené děti mají časté záchvaty asfyxie, které často vyvíjejí respirační selhání
- jejich termoregulace je narušena
- konjugace bilirubinu (žloutenka novorozenců)
- obecně takové děti často trpí infekčními nemocemi
- předčasně narozené děti mají vyšší riziko vzniku tělesného a duševního postižení než termínové děti:
- 10krát častěji diagnostikována jako malformace
- 15-30% těchto dětí má závažné neuropsychiatrické poruchy - sníženou inteligenci, mozkovou obrnu, poruchu vidění a sluchu, epileptické záchvaty
- Kromě toho jsou předčasně narozené děti více náchylné na stres
Možné příčiny předčasného porodu
Odmítnutí těhotných žen podstoupit nezbytné testy a testy vede k rozvoji onemocnění, které jsou asymptomatické.
Včasné odhalení infekčních procesů pomůže zachránit dítě. Neplánované těhotenství, kontaktování specialistů IVF zvyšuje nepříznivou prognózu možného přerušení těhotenství.
Vývoj předčasné práce je podporován následujícími faktory:
- stálé stresové prostředí
- infekčních zánětlivých procesů
- těhotenství způsobené IVF
- v porovnání s průměrnou sociální úrovní
- špatné životní podmínky těhotné ženy (soukromé domy se špatným vytápěním, nedostatek instalatérských a odpadních vod, hustě obydlený byt),
- neschopnost jít na lehkou, doporučenou gynekologisty, fyzickou pracovní sílou,
- brzké těhotenství před dospělostí,
- těhotenství po 35 letech věku,
- chronické onemocnění v dějinách těhotné ženy (diabetes mellitus, hypertenze, poruchy štítné žlázy atd.),
- akutní stadium nebo intenzifikace chronických genitálních infekcí (primární infekce v důsledku nechráněného pohlaví),
- nízká hladina hemoglobinu v krvi matky,
- Těhotné užívání různých léků, alkoholických nápojů nebo závislostí na nikotinu,
- zaměstnanosti v odvětvích s nebezpečím výbuchu,
- dlouhé cesty a aklimatizace (odpočinek před porodem v horkých zemích),
- těžké respirační onemocnění s komplikacemi (suchý kašel může způsobit kontrakce dělohy),
- různé malformace dělohy,
- nadměrné ustájení dělohy s více plody, velké množství plodové vody a velké plody,
- operace prováděné během těhotenství
- pracovních nebo domácích zranění,
- placentární abrupce,
- intrauterinní infekce embrya,
- různé krvácení
- abnormální vývoj plodu,
- neslučitelnost krevního typu matky a dítěte (konflikt Rh),
- předčasná prasknutí membrán,
- spontánní cervikální dilatace.
Všechny tyto podmínky nejsou přímou příčinou možného předčasného porodu, ale pouze ovlivňují faktory.
Potenciální příčiny předčasného porodu:
Porodník-gynekolog
- plod není zadržen v děloze v důsledku isthmicko-cervikální nedostatečnosti (slabost svalové vrstvy cervixu),
- infekční onemocnění pohlavních orgánů - zánětlivý proces, který se vyskytuje v samotné děloze, vyvolává oslabení svalů a v důsledku toho ztrátu elasticity,
- nadměrné protahování dělohy během více těhotenství, velké množství plodové vody a velký plod,
- různé děložní malformace (dvourohý, sedlovitý atd.),
- předčasné přerušení placenty,
- antifosfolipidový syndrom,
- předčasná práce, potraty, zmeškané potraty v dějinách žen v práci,
- minulé potraty,
- krátký časový interval mezi dvěma těhotenstvím (až 2 roky),
- poškození těla na pozadí trvalého porodu (tři pět za sebou),
- abnormální vývoj a infekce infekcí plodu v děloze,
- krvácení nebo hrozí potrat v raných fázích,
- těhotenství pomocí asistujících technologií (IVF atd.),
- závažná toxikóza, život ohrožující, kvůli které je způsobena práce.
Extragenitální

- endokrinopatie - narušená funkčnost v těle těhotné endokrinní žlázy (štítné žlázy, nadledviny, hypofýza, vaječníky atd.),
- infekčních a zánětlivých onemocnění v akutní fázi (chřipka, bolest v krku, SARS, pyelonefritida atd.),
- onemocnění kardiovaskulárního systému (srdeční vady, arytmie, revmatoidní artritida, hypertenze, revmatismus atd.),
- diabetes všech typů
- operační zákroky během těhotenství prováděné na pánvových orgánech a na břišním povrchu (včetně chirurgického zákroku proti apendicitidě),
- samoléčba s použitím léků - kromě ohrožení možných deformací dítěte vzniká pravděpodobnost potratu. Jednotlivé léky způsobují krvácení, kontrakce dělohy a dehydratace,
- porušování zákazu sexuálního života způsobuje uvolňování hormonu do těla matky, což způsobuje kontrakci dělohy,
- fyzický věk matky - těhotné ženy do 18 let a po 35. Ženy, které překročily věk 35 let, trpí získanými chronickými nemocemi, což vede k předčasnému porodu. Organizmus mladé dívky, která otěhotněla na plný věk, není fyzicky zralá a vyvolává spontánní potraty.
Podle WHO je až 40% potratů způsobeno předčasným prasknutím membrán. V případě aktivace jednoho z mechanismů dochází k předčasnému porodu v důsledku:
- zánětlivý proces, který způsobil zvýšenou produkci biologicky aktivních látek,
- mikrotrombi (zvýšené srážení krve) se vytvářejí v cévách placenty, což vede k jeho smrti a následnému odloučení,
- zvýšená koncentrace iontů vápníku v buňkách myometria, což způsobuje generickou aktivitu.
Diagnostika předčasného porodu
Rozostření specifických symptomů v kombinaci s mnoha faktory znemožňuje přesně určit skutečnost předčasného porodu. V praxi je předběžná diagnóza stanovena podle následujících kritérií:
- historie vedoucí vedoucí těhotenství gynekologa - kompletní informace o všech faktorech, které ovlivnily stav těhotné ženy. Subjektivní hodnocení pocitů budoucí matky (bolest, aktivita dítěte, pocity nakažení),
- vyšetření gynekologem za účelem zjištění děložního tónu a cervikální dilatace.Vaginální vyšetření v zrcadlech určí, zda je děloha zkrácena, stupeň hladkosti a otevírání hrdla,
- stanovení ultrazvuku pro určení úrovně cervikální dilatace a případné oddělení placenty, odhadované hmotnosti plodu, jeho prezentace a polohy, integrity amniotic ky bubliny, obecného stavu placenty, výjimkou jeho prezentace,
- klinické vyšetření krve a moči,
- test na zralost děložního čípku (správná prognóza až do 95% případů),
- test fibronektinu (pro stanovení látek v exkrecích přítomných při narození),
- registrace srdečního tepu plodu,
- testy na STD.
Způsoby léčby
V případě podezření na předčasnou porodu se povinná hospitalizace provádí v nemocnici, kde se provádí řada manipulací:
- prodloužení těhotenství - pokus pokračovat v umělém těhotenství s použitím léků. Pacienti potřebují přísný režim v souladu se stavem odpočinku, jmenováním sedativ, antispazmodikou, elektrorelaxací dělohy, akupunkturou a elektroanalgézií. Pokud je zjištěna porucha (změkčení a otevírání děložního hrdla), na cervixu jsou umístěny stehy nebo páteřní kroužek (pesar), aby se zabránilo dalšímu odhalení,
- v případě zjištění infekčních onemocnění nebo hrozby infekce v důsledku odloučené amniotické tekutiny je předepsána antimikrobiální léčba,
- Kromě toho se zrychlení plic plodu zrychluje pomocí glukokortikoidů (prevence syndromu dechové tísně).
Pokud všechny výše uvedené manipulace selhaly, začne proces porodnické pomoci.
Ve většině případů dochází k rychlému předčasnému porodu a v důsledku toho se zvyšuje riziko komplikací u matky a plodu.
U takových porodů plod trpí hypoxií - děloha se kontrahuje s vysokou frekvencí a je zrychlena podél narozeného kanálu. Slabé krevní cévy, měkké kosti lebky a malá velikost plodové hlavy způsobují porodní poranění, intrakraniální krvácení a zranění krční páteře. Předčasné dítě je traumatizováno kvůli rychlému porodu, provedená císařská sekce také nevylučuje zranění.
Pokud je nemožné uchovat těhotenství, je opatrovatelská péče prováděna s maximální péčí. Preventivní opatření proti možným ruptu děložního čípku a perineu nejsou používána, aby se zabránilo poškození plodu. Riziko mateřských komplikací zvyšuje pracovní sílu - paradoxem je, že velikost plodu je malá, ale nesprávný průchod porodem způsobuje vysoký stupeň zranění. Umělé prodloužení těhotenství po prasknutí plodové vody zvyšuje riziko poporodní krvácení a endometritidy.
Narození po 35. týdnu těhotenství se konají obvyklým způsobem. V tomto okamžiku je plod životaschopný a další opatření k jeho spasení se nevyžadují.
Císařský řez se nedoporučuje pro předčasnou porodu:
- se známkami vnitřní infekce,
- v případě hluboké neplodnosti plodu,
- se zmeškaným potratem.
Pokud se výše uvedené příznaky doporučují nezávisle.
Preventivní opatření k prevenci rané práce
- Šití krčku - používané u žen z vysoce rizikové skupiny, se nevztahuje na mnohočetné těhotenství.
- Určení progesteronu - účinně snižuje možnost předčasného porodu.
- Antibakteriální prevence - včasná léčba STD.
- Odstranění tónu dělohy.
- pití nejméně 8-10 sklenic vody (s výjimkou nápojů se sycením a silné kávy) denně, aby se zabránilo dehydrataci (pokud je v těle nedostatek tekutiny, začínají bolesti při práci),
- vyprazdňování močového měchýře každé 2-3 hodiny (přídavný tlak na stěnách dělohy způsobí její snížení)
- Je zakázáno zvedat závaží a přehánět, dělat ostré zatáčky a dřepy,
- Doporučuje se krátké přestávky na další odpočinek během dne, pokud je to možné, při ležení, na levé straně,
- je třeba se vyvarovat stimulace prsou a bradavek, intimní aktivity.
V případě jakýchkoli onemocnění je nutná naléhavá výzva před kardioterapii u lékaře, který vede těhotenství. Včasné odhalení hrozby předčasného porodu zvyšuje pravděpodobnost zdravého dítěte o 30 procent.
Konizování děložního hrdla
Cervikální koníza je chirurgický zákrok, při kterém chirurg ošetřuje speciální tkáňové tkáně děložního kanálu a cervikální tkáň. Obdržel takový název, protože odváděná část má tvar kužele. Tato operace se používá v gynekologii k identifikaci závažnosti patologického procesu v tkáních děložního děložního čípku a ke zbavení se rakoviny v neinvazivní fázi (když patologické buňky nepronikly za epitel). Také conization je považován za jeden z odrůd ...
Odstranění ovariálních cyst
Ovariální cysta je benigní neoplastická forma, která vyžaduje chirurgickou léčbu. Nejúčinnější metodou chirurgického zákroku v tomto případě bude laparoskopie - jemná operace, doprovázená minimálním traumatem břišní dutiny a neovlivněním funkčnosti vaječníku. Laparoskopie se používá k léčbě folikulárních nádorů corpus luteum. V drtivé většině případů doktoři dokáží zachránit orgán a neovlivnit ho ...
Symptomy a stadia předčasného porodu
Podle klinického průběhu může být předčasné doručení ohroženo, začíná a začíná. Při určování fáze předčasného porodu se řídí posouzení kontraktilní aktivity dělohy, stavu plodového močového měchýře a růstového kanálu. V případě ohrožující povahy předčasného porodu těhotná žena bolesti, bolest v dolní části zad a břicha, napětí v děloze a její snížení, dochází ke zvýšení motorické aktivity plodu a někdy i krevního výtoku z genitálního traktu. Takové příznaky vyžadují naléhavou výzvu pěstounovi a gynekologovi.
Těžká bolest břicha, pravidelné kontrakce, symptom cervikální kongesce, výskyt krevního výtoku, často - únik nebo roztržení amniotních vod jsou typické pro začátek předčasné práce. Při nástupu předčasného porodu se rozvíjí pravidelná pracovní činnost s časovým odstupem mezi kontrakcemi kratšími než 10 minut, zaznamenává se sérový výtok, dochází k poklesu plodové části vedoucí k vstupu do pánve a prasknutí vaku močového měchýře.
Obecně lze předpokládat, že předčasné porodnění je způsobeno předčasným vypuštěním vody, slabou, někdy silnou nebo nesourodou pracovní aktivitou, rychlým nebo prodlouženým průběhem, abstinencí placenty a krvácením, poporodní komplikacemi, hypoxií plodu.
Diagnostika předčasného porodu
Pro zjištění faktu předčasného porodu a jeho stadia je důležitým kritériem posouzení stavu děložního čípku a plodového močového měchýře. Vaginální vyšetření a vyšetření děložního čípku v zrcadlech se provádí za účelem určení stupně odhalení děložního hrdla, délky a konzistence děložního čípku. Při ohrožení vyšetření porodu se zjistí nezměněný děložní hrdlo, uzavřený vnější děložní děložní hrtan, s počátečním porodem se zkracuje děložní čípka, děložní hltan mírně otevírá o 1-2 cm, s začátky, vyhlazení děložního čípku a otevírání děložního hltanu stanoveno o 2-4 cm. v dynamice za 30-60 minut.
K vyloučení urogenitálních infekcí a latentní bakteriurie se provádí záchyt výtoku děložního čípku na patogeny (stafylokoky, chlamydie, ureaplasma, gonokoky) a bakteriologické vyšetření moči.Užíváním ultrazvuku je vyloučeno období gestace, odhadovaná hmotnost plodu, jeho pozice a prezentace, celistvost plodového močového měchýře, stav a lokalizace placenty, placenta previa. Auskultace a instrumentální zaznamenávání fetálního srdečního tepu (fetální fonokardiografie, kardiotokografie) v předčasném porodu jsou nezbytné k odhalení příznaků hypoxie.
Navíc k určení porodnického stavu se používá index tokolu Baumgarten, vypočtený součtem bodů získaných při hodnocení počtu objektivních parametrů (přítomnost kontrakcí, prasknutí membrán, krvácení, otevření děložního čípku). V tomto případě, čím menší je skóre, tím účinnější může být tokolytická terapie.
V některých případech se při pomalém odhalení děložního čípku vyžaduje předčasná práce k rozlišování s patologií močových cest a břišních orgánů: pyelonefritida, cystitida, urolitiáza, gastroenteritida, spastická kolitida, akutní apendicitida.
Léčba předčasného porodu
Pokud máte podezření na předčasný porod, je nutná okamžitá hospitalizace těhotné ženy v porodnici. Pokud je s hrozivou nebo počáteční povahou předčasného porodu přípustná taktika prodloužení těhotenství, pak v případě ranné práce dochází k úniku amniózních vod, známkám infekce nebo těžkým mimogenním chorobám k aktivnímu řízení práce.
Terapie pro ohrožující a počáteční předčasnou porodu vyžaduje použití lůžka na opalování, sedativy (motherwort, valerián, diazepam) a antispazmodik (drotaverin, metacin, papaverin), fyzioterapeutické účinky - elektrorelaxace dělohy (zesílení), elektroalgezie, akupunktura.
Glukokortikoidní léky (dexamethason, prednisolon, betamethason) jsou předepsány k urychlení dospívání plodového tkáně plodu ak prevenci respiračního selhání u novorozence s rizikem předčasného porodu až do 34 týdnů těhotenství. Glukokortikoidní terapie je kontraindikována v přítomnosti těhotných peptických vředů nebo duodenálního vředu, endokarditidy, cirkulační nedostatečnosti, stupně III, nefritidy, aktivní tuberkulózy, osteoporózy, těžkého diabetu, gestózy.
Provedení tokolytické terapie umožňuje odstranění kontraktivní aktivity a tónu dělohy. Při předčasném porodu je indikováno podávání síranu hořečnatého, beta-mimetik (ipratropium bromid, terbutalin, fenoterol atd.), Inhibitory prostaglandinu (naproxen, indometacin). Prevence fetální hypoxie a placentární insuficience se provádí jmenováním dipyridamolu, pentoxifylinu, vitaminu E.
Když jsou detekovány streptokokové, gonokokové, chlamydiové infekce, bakteriální vaginóza a trichomonas vulvovaginitida, je předepsána antimikrobiální léčba. V případě objevu isthmicko-cervikální nedostatečnosti se na cervixu umístí speciální kroužek - zavedení porodnického pesaru, podle indikace (pokud je funkce nadledvinek a štítné žlázy nedostatečná) - hormonální korekce.
Komplikace předčasného porodu
U dětí narozených před předčasným porodem se kvůli nezralosti všech anatomických struktur často vyskytují zranění při porodu (intrakraniální krvácení, zranění krční páteře), hypoxie a funkční selhání plic. U žen může být předčasné porod komplikováno ruptu a zranění děložního čípku, poporodní krvácení a infekce (potlačení stehů, postnatální metroendometritida, peritonitida, sepse).
Předčasné děti
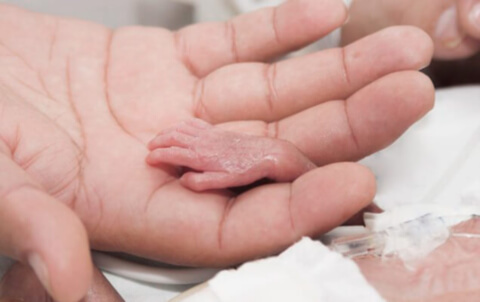
Plně zralé těhotenství je uvažováno od 37. týdne. Nástup práce před tímto datem se nazývá předčasný.Existuje však jedno velmi důležité vyjasnění: porod (a nikoliv potrat) má znamenat narození dítěte v období od 22 týdnů. Kromě toho, pokud hmotnost plodu současně dosáhne nejméně 500 g, jsou lékaři nuceni zoufale bojovat o svůj život. To je řečeno zákonem. Ale v praxi to bohužel často nevypadá úplně takhle. Záchrana a podpora takové drobky je velmi nákladný proces, který je zodpovědný a vyžaduje vysoce kvalifikovaný zdravotnický personál. Orgány a systémy takového drobného dítěte se dosud nevytvářejí a nevyvíjejí správně, nemůže ani sám dýchat. Proto se stávající hrozbou předčasného porodu doslova záleží na každodenním životě, což pomůže dětem ještě trochu, ale stále roste a posiluje se v bříšině mé matky: jistě zvyšuje šance na přežití v případě porodu. Proto buďte zodpovědní, pokud Vám lékař řekne, že je třeba hospitalizovat pacienty kvůli vysokému riziku předčasného porodu.
Uměle provokováno ze zdravotních důvodů (20-30%)
- Podle svědectví matky: těžké mimogenní nemoci s dekompenzací, ohrožující život ženy.
- Podle svědectví plodu: úmrtí plodu, progresivní zhoršení, nevyléčitelné a neslučitelné se životními malformacemi.
Během trvání těhotenství Upravit
- 22-28 týdnů. 5% všech předčasných porodů. Hluboká předčasnost s extrémně nízkou tělesnou hmotností do 1000 gramů. Extrémně nepříznivá prognóza.
- 28-30 týdnů a 6 dnů. 15% všech PR. Silná nedospělost s tělesnou hmotností do 1500 g. Zavedením glukokortikoidů může urychlit zrání plodů plodu. Prognóza je příznivější než v první skupině.
- 31-33 týdnů a 6 dnů. 20% všech PR. Předčasnost mírná závažnost.
- 34-36 týdnů a 6 dnů. Blízké termíny s dospělými plicemi. Nepožadují zavedení glukokortikoidů, nízká úroveň infekčních komplikací.
Četnost předčasného porodu je 5-10% a navzdory vývoji medicíny zůstává stabilní. 60-70% předčasně narozených dětí zemře v prvních dnech života. Mrtví se narodí 8-13krát častěji než během plného porodu. A 50% předčasně narozených dětí trpí závažnými neurologickými onemocněními, včetně mozkové obrny, těžkého poškození zraku a sluchu (až do narození hluchoslepých dětí) a závažných chronických onemocnění dýchacích cest.
Neexistuje žádná teorie o vývoji předčasné práce. Vzhledem k velkému počtu rizikových faktorů není možné přesně určit příčinu, a proto je předpověď PR velice obtížné. Všechny rizikové faktory lze rozdělit do dvou velkých skupin:
Faktory způsobené aktuálním těhotenstvím Upravit
- Nízké socioekonomické postavení matky a související podvýživa, nedostatečný příjem vitamínů a stopových prvků
- Zneužívání alkoholu, nikotinu a omamných látek.
- Věk mladší 18 let a starší 35 let.
- Chronické stresující situace.
- Předčasné prasknutí membrán.
- Voda nebo mělká voda.
- Závažné systémové nemoci a zhoršení jejich průběhu během těhotenství.
- Infekce, genitální a systémové.
- Placenta previa a PONRP.
- Děložní krvácení.
- Zranění
- Mužský plodový sex
- Operace břišních orgánů a prekancerózních stavů děložního čípku
Nejběžnější dvě teorie o mechanismu rozvoje PR.
- Úroveň progesteronu se snižuje a hladiny estrogenu se zvyšují, což vede ke zvýšení produkce oxytocinu, který stimuluje kontrakce dělohy.
- Rozhodující aktivace - málo studované a neprokázané.
Ve většině případů však není možné s přesností stanovit mechanismus rozvoje PR. V moderním porodnictví se má za to, že jsou výsledkem několika faktorů najednou, nikoli pouze jednoho, a v závislosti na kombinaci faktorů a jejich počtu se mechanismus rozvoje PR bude lišit.
Vzhledem k kombinaci velkého počtu provokujících faktorů a absence konkrétních příznaků je předpověď PR obtížné.Jedinými výzkumnými metodami, které mohou objasnit diagnózu PR, je stanovení fibronektinu ve vaginálním výboji, které by normálně nemělo být (těsně před podáním) a transvaginálním ultrazvukem s určením délky děložního čípku. Vzhledem k tomu, že test fibronektinu v Ruské federaci zatím není k dispozici, je jediným diagnostickým kritériem změna délky děložního čípku. Při délce cervikálního kanálu větší než 3 cm je riziko vývoje PR v nadcházejícím týdnu pouze 1%. Délka 2,5 cm nebo méně zvyšuje riziko PR 6krát. Pro predikci PR je také použit test Actim-Partusu pro vyšetření cervikální zralosti. Jeho negativní výsledek naznačuje nízké riziko PR v příštích 7 dnech. Přesnost testu je 94%.
Změna diferenciální diagnostiky
Neexistuje žádná specifická klinika, typická pro PR, a většina žen přijatých do nemocnice si stěžuje na více či méně intenzivní bolesti v dolní části břicha a dolní části zad, stejně jako na tón dělohy. Ale 62% těhotných žen, které se do nemocnice hlásí k podobným příznakům, nemá nic společného s těmi, které ohrožují těhotenství, což je projev souběžných onemocnění. Proto je zapotřebí vyloučit střevní patologii, nemoci močového systému, PONRP, nekrózu děložních fibroidů a selhání jaterní jizvy.
PR taktiky závisí primárně na délce těhotenství a na přítomnost předčasné praskliny plodové vody. Zahrnuje následující kroky.
- Předpověď nástupu PR.
- Prevence syndromu respirační tísně (zrychlení plicního zrání s glukokortikoidy).
- Prodloužení (uchování) těhotenství, aby se přestěhovala do vyšší nemocnice, aby se připravila na narození předčasného dítěte.
- Prevence infekčních komplikací, zejména v případě předčasného prasknutí plodové vody.
PR v počátečních stádiích (až 34 týdnů) je doprovázeno vývojem syndromu respirační tísně, tj. Porodem dítěte s nezralými plícemi, nemůže sám dýchat, jelikož alveoly se zhroutí a nevykonávají primární funkci, a proto urychleně zrychlují zrání plicní tkáně hormony kortikosteroidy). Terapie se provádí po dobu dvou dnů a to stačí nejen na prevenci RDS, ale také na snížení výskytu intraventrikulárního krvácení a na snížení perinatální mortality jako celku.
Kortikosteroidy jsou předepsány pro prenatální prasknutí plodové vody, klinické projevy PR a přípravu na předčasné podání u žen s těžkými systémovými nemocemi, které se během těhotenství zhoršily.
Hormonální terapie je kontraindikována u pacientů s výraznými klinickými příznaky infekčního procesu a těhotenství po dobu více než 34 týdnů.
Prodloužení nebo prodloužení doby trvání těhotenství je nezbytné především k získání času na prevenci fetálního RDS. Provádí se několik skupin léčiv, které patří do tokolytiků - léky, které inhibují kontraktilní činnost dělohy. Preventivní tokolýza se provádí, to znamená, až se objeví první známky kontraktilní aktivity, protože terapeutická (již na pozadí kontrakcí) je často neúčinná. Trvá to víc než 48 hodin, protože delší používání je neúčinné.
Kontraindikace k podávání tokolytik jsou:
- Chorionamnioti
- Krvácení a abnormality placenty
- Závažné dekompenzované nemoci matek
- Státy, ve kterých uchování těhotenství nemá smysl: úmrtí plodu a vrozené vady nejsou kompatibilní se životem.
Při hrozbě předčasného porodu, zejména na pozadí prenatálního vypouštění plodové vody, by měla být antibiotická terapie zahájena nejpozději 4 hodiny po vstupu ženy do nemocnice.
Způsob podání závisí na délce těhotenství, stavu matky a plodu, umístění a prezentaci plodu a je individuální v každém případě.
PR není indikací pro císařský řez, ale s gestačním obdobím až 32 týdnů, je tato metoda ještě výhodnější, protože zlepšuje adaptaci dítěte po narození.
Předčasná prasknutí membrán (PRP) doprovází téměř každé třetí předčasné narození a v důsledku toho je příčinou významné části novorozeneckých onemocnění a úmrtí. Tři hlavní příčiny neonatální úmrtnosti spojené s PRPD v předčasném těhotenství jsou nedonošení, sepse a hypoplazie (hypoplázie) plic.
Dětská úmrtnost ze sepsy v prvních dnech života je 4krát vyšší než u PR, které CRD komplikuje. U matky tento stav ohrožuje 13-60% případů s vývojem chorionamnionitidy. Diagnostika CRD a diagnostiky PR je komplikována absencí běžných a spolehlivých diagnostických metod a také únavou klinických příznaků s vysokými laterálními přestávkami, které jsou vymazány během hodiny po ruptuře. A při stanovení diagnózy se musí spoléhat jen na slova těhotné ženy sama.
Klinické projevy PPPO Edit
- Zvyšování množství vypouštění a změna jejich charakteru - stávají se kapalnými a vodnatými.
- Změna množství výboje při změně polohy těla.
- Kromě výtoku může dojít k tažení nebo křeče bolesti břicha a / nebo krvavého výboje.
Zvláštní pozornost by měla být prokázána ženám s vícečetným těhotenstvím a přítomnost infekčních onemocnění genitálních orgánů, stejně jako ženám, jejichž symptomy uvedené výše se objevily po traumatu nebo při pádu.
V domácí medicíně existuje taková situace, že se více pozornosti věnuje tzv. Děložnímu tónu. Za přítomnosti tahání bolesti v dolní části břicha a chrbta nebo nepříjemných pocitů se v mnoha případech diagnostikuje hrozba předčasného porodu a žena je intenzivně léčena při udržování těhotenství. Přestože, jak bylo uvedeno výše, více než polovina těhotných žen s podobnými příznaky nepotřebuje prodloužení. A izolovaný tonální děloha sama o sobě není známkou předčasné práce. Zatímco skutečné nebezpečí CRD a význam včasné diagnózy je často sníženo, čímž se zvýší sekrece normálním fyziologickým. Nebo existuje další extrém - každá těhotná žena, která si stěžovala na hojný a tekutý výtok, je určena v nemocnici a předepsala komplexní léčbu prevence infekčních komplikací a rozvoje rané práce. Výsledkem je, že absolutně zdravé ženy s normálním těhotenstvím dostávají zbytečnou léčbu, ohrožují plod a těhotné ženy vyžadující okamžitou hospitalizaci jsou vyslány domů.
Diagnostika předčasného prasknutí plodové vody Editovat
Proto je adekvátní diagnostická metoda tak důležitá, že by mohla odhalit mezeru v skořápkách i po 12 hodinách, které stávající diagnostické metody nejsou schopné. Nejběžnější a nejčastěji používané metody jsou bohužel během hodiny neinformační a většina z nich je nepřístupná pro domácí diagnostiku, když sama žena může zkontrolovat své podezření a v případě přerušení naléhavě vyhledat lékařskou pomoc, aniž byste museli plýtvat drahocennými minutami a zvyšovat šance na záchranu těhotenství a narození zdravého dítěte. Nebo se ujistěte, že je naprosto bezpečná, nevystavujte dítě nežádoucím účinkům předepsaných léků.
Biologické markery v diagnostice PPPO Edit
Existuje přesná diagnostická metoda - "zlatý standard" v definici PRP - amniocentézy s indigokarminem, ale kvůli vysokému stupni invazivity, složitosti procedury a vysokému riziku vývoje PR se nepoužívá, i když poskytuje 100% výsledek.
V průběhu mnoha let výzkumu a práce byla vytvořena metoda, která svým informačním obsahem odpovídá indio karminové amniocentéze, tj. Dává téměř 100% výsledků. Na rozdíl od první metody je však absolutně neinvazivní a dokonce vhodná pro sebe-diagnózu u ženy doma.
Diagnostická metoda je založena na detekci placentárního α-mikroglobulinu-1 (PAGM-1), který je produkován buňkami placentární decidual membrány a nachází se ve velkém množství pouze v plodové vodě a není detekován v jiných tělesných tekutinách. Vytvořený test je tak citlivý, že dokonce reaguje na stopy bílkovin v pochvě. Doporučuje ji Evropská asociace pěstounů a gynekologů a už se uplatňuje v mnoha předních klinikách v zemi.
Problém PRP je však stále otevřený, protože nedostatek informací mezi ženami (jako mnoho gynekologů) o patologii, jejích důsledcích a především o rychlých diagnostických metodách, které umožňují 5 minut samostatné diagnostiky, udržuje tuto vysokou hodnotu - 40% předčasný porod a 20% perinatálních úmrtí v důsledku předčasného prasknutí plodové vody.
Upravit primární prevenci
Primární prevence se provádí před začátkem současného těhotenství.
Účinně omezuje intrauterinní manipulaci (kyreta, potraty), informuje ženy o vysokém riziku PR během umělé inseminace.
Předávkování multivitaminů před a během prvních dvou měsíců těhotenství je neúčinné.
Sekundární prevence Upravit
Sekundární profylaxe během těhotenství
Zavedení anti-nikotinových programů mezi těhotnými ženami je účinné.
Podávání vápníku během těhotenství, mikroživin, vitamínů C a E není účinné a pít hodně tekutin k obnovení dodávek krve do placenty.
Zavedení cervikálního pesaru je kontroverzní a šití krátkého krku je pro všechny ženy neúčinné, s výjimkou skupiny s vysokým rizikem (mnohočetné těhotenství, pravá ICN).
Progesteron pro prevenci předčasného porodu
Nedávné studie prokázaly, že progesteronové léky mohou výrazně snížit výskyt předčasného porodu u vysoce rizikových pacientů. Anamnéza intramuskulárního podání 17-hydroxyprogesteronkaproátu v dávce 250 mg od 16-20 do 36 týdnů těhotenství je indikována u těhotných žen s předčasným porodem. Těhotné ženy s asymptomatickým zkrácením děložního čípku ultrazvukem na 20 mm nebo méně vykazují vaginální podávání progesteronových přípravků (200 mg tobolky nebo 90 mg gelu) denně až do 36 týdnů těhotenství.
Antagonisté oxytocinových receptorů jsou zásadně novou skupinou tokolytických léků, blokují oxytocinové receptory, pomáhají snižovat myometriální tón a snižují kontraktilitu dělohy. Dále léčiva v této skupině inhibují účinky vazopresinu vazbou na jeho receptory. Tato skupina zahrnuje léčivo atosiban.
Atoziban se podává intravenózně ve třech po sobě následujících stupních:
1. Na začátku po dobu jedné minuty se 1 lahvička s 0,9 ml léčiva podává bez ředění (počáteční dávka 6,75 mg)
2. Bezprostředně po podání léku se podává dávka v dávce 300 μg / min (rychlost vstřiku 24 ml / h nebo 8 kapek / min) po dobu 3 hodin.
3. Po této době byla kontinuální (do 45 hodin) infúze atosibanu v dávce 100 μg / min (rychlost injekce 8 ml / hodina nebo 3 kapky / min)
Celková doba léčby by neměla přesáhnout 48 hodin. Maximální dávka pro celý kurz by neměla překročit 330 mg.Pokud je potřeba aplikovat znovu atosiban, měli byste také začít s první fází, následovanou infuzí léku (fáze 2 a 3). Opakování může začít kdykoli po prvním použití drogy, lze ji opakovat až do 3 cyklů.
Hlavní kontraindikace užívání blokátorů oxytocinových receptorů jsou:
• gestační věk je 33 plných týdnů,
• předčasné prasknutí membrán během těhotenství po dobu> 30 týdnů,
• zpomalení růstu a / nebo známky jeho strachu,
• úmrtí plodu,
• podezření na intrauterinní infekci,
• prezentace nebo předčasné oddělení normálně umístěné placenty,
• jakékoliv další stavy, které postihují jak matku, tak plod, u kterých je ohrožení těhotenství.
V Rusku je atosiban registrován od roku 2012 jako tokolytik. Je zařazen do seznamu VED od 1. ledna 2015. Na základě dostupných údajů je možné mluvit o snížení vedlejších reakcí u matky při použití antagonistů oxytocinových receptorů ve srovnání s beta-mimetiky, zatímco účinek na kontraktilní aktivitu dělohy zůstává přibližně stejný.
""


