Intravenózní léčba je jednou z nejčastěji používaných metod léčby křečových žil. Výskyt křečových rozšíření ve světě se odhaduje na 20% až 40%. Léčba křečových žil může být zhruba rozdělena do čtyř kategorií: kompresní terapie, chirurgická léčba, skleroterapie a endovenózní termální ablace.
Chirurgická ligace (s nebo bez stripování) byla standardní léčbou pro nedostatečnost velkých a malých saphenózních žil po více než 100 let. V posledním desetiletí se endovenózní tepelná ablace (EVTA) stala nejčastěji používanou terapií subkutánních křečových žil. Tato metoda radikálně změnila léčbu křečových žil. EVTA zahrnuje:
Výhodou přípravku EVTA je, že je minimálně invazivní a může být snadno provedena při lokální tumescentní anestezii, aniž by byla nutná celková anestezie. Míra recidivy po EVTA je nižší než po klasické operaci.
Co je vysokofrekvenční ablace (RFA)?
Radiofrekvenční ablace je minimálně invazivní technika používaná k léčbě velké saphenózní žíly v stehně a malého safenózního žíla v zadní části dolní končetiny. RFA lze také použít pro jiné žíly, jako jsou přední stehenní a perforující žíly.
RFA je v podstatě bipolární diatermie. Diatermie - indexace tepla z rádiových vln a bipolarita spočívá v tom, že elektrický proud neprochází tělem, ale pouze katétrem. Při průchodu elektrického proudu přes bipolární katétr se vytváří teplo uvnitř žíly a dosahuje se teploty 120 °. Teplo ničí žílu. Pro usnadnění procesu se používá anestézie tumecentní.
Existuje dominantní RFA zařízení - VNUS ClosureFast, ale letos v Rusku Phlebologická klinika inovačního vaskulárního centra představila zcela nové zařízení F Care Systems vyvinuté v Belgii a nejmodernější radiofrekvenční techniku.
Co je endovenózní laserová ablace (EVLA)?
Intravenózní laserová léčba je minimálně invazivní technikou a sestává z kauterizace postižené žíly pomocí vláknového laseru. Existují nejméně 5 druhů laserů, které mají své příznivce a oponenty. Rozdíl v zařízení spočívá ve změně vlnové délky laserového světla. Existuje málo důkazů na podporu jednoho nebo druhého laseru. V současné době existují lasery s vlnovou délkou 810, 940, 980, 1320 a 1470nm. Nejpoužívanější zařízení značky EVLT ™.
Jak se provádí RFA a EVLA?
Tyto metody jsou velmi podobné, ale existují některé drobné rozdíly.
První část postupu zahrnuje zavedení katétru (tenké trubice) do katetrizační žíly. To se obvykle provádí pomocí ultrazvuku. Vodič je veden do žíly přes kanylu a jehla odstraněna. Potom nechte katetr vedením. Jakmile je katétr umístěn v požadované poloze, vodítko se odstraní. Tato metoda je známá jako metoda Seldingerova a je nejčastějším způsobem, jak získat přístup k mnoha strukturám v těle.
RF katetr / vláknový laser je pak dodán do žil. V obou metodách je důležité, aby byla postižená žíla oddělena od okolních tkání. Toho je dosaženo zavedením tumescentní anestézie do peri-venózního prostoru. Vytvoří ochrannou "spojku" kolem žíly. Anestezie provede několik úkolů.Za prvé, anestezie. Za druhé obě metody zahřívají žíly, ale zároveň musí působit teplo, aniž by poškozovaly tkáně obklopující žíly. Tumescentní anestézie chrání okolní tkáň před tepelným poškozením.
Jsou EVLA a RFA stejně úspěšné?
Chirurgická intervence zůstává zlatým standardem, nicméně moderně minimálně invazivní metody postupně zaujímají vedoucí postavení. Během randomizované studie provedené v Dánsku byly výsledky porovnány u skupiny 500 pacientů. Chirurgie, EVLA, RFA a pěnová skleroterapie byly porovnávány. Pacienti podstupující skleroterapii (16%) měli nejvyšší komplikaci, nejnižší v skupině RFA (4,8%). Kromě toho byly průměrné pooperační bolestivé skóre nejvyšší u skupiny EVLA a nejnižší v skupině RFA.
V současné době není účinnost těchto postupů z dlouhodobého hlediska známa. Existuje přiměřený důkaz, že radiofrekvenční ablace, zvláště s novými technologiemi ClosureFast, je účinnější než EVLA. Obě postupy jsou často kombinovány s jinými metodami. Viditelné žíly lze odstranit pomocí drobných řezů (flebektomie). Kombinace RFA a EVL s flebektomií snižuje potřebu dalších postupů a významně zlepšuje kvalitu života a závažnost žilního onemocnění (Carradice, 2009).
Jaké jsou možné komplikace RFA a EVLA?
Neexistuje žádná léčba křečových žil, která vás zajistí proti možnosti vzniku nových křečových žil, neboť hlavní tendence k rozvoji onemocnění nelze odstranit.
Poškození nervů - pokud se postup provádí správně, je tato komplikace velmi vzácná, v oblasti, kde je poškozen nerv, dochází k mravenčení nebo necitlivosti.
Pálení pokožky nebo okolních tkání - nastane, pokud bylo použito mnoho anestezie, je-li postup správně proveden, je nepravděpodobné.
Trombóza hlubokých žil.
U 1-2 osob ze 100, žíly nejsou zcela zničeny po RFA. Tento postup lze v případě potřeby opakovat.
Všechny výše uvedené komplikace jsou také přítomny v otevřené chirurgii, a možná i v nepatrně větší míře.
Indikace pro operaci
Hlavními indikacemi pro radiofrekvenční ablaci katétru jsou rytmické poruchy typu tachykardie nebo tachyarytmie. Patří sem:
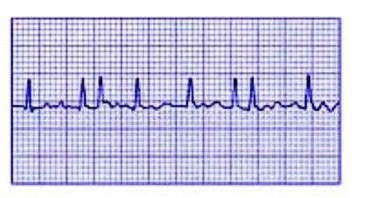
Fibrilace síní je porucha rytmu, při níž se síňová svalová vlákna jednotlivě navzájem od sebe oddělují a ne synchronně, jako v normálním rytmu. To vytváří mechanismus pro cirkulaci pulsu a v patologii se objevuje patologické vyostření excitace. Toto buzení se rozšiřuje na komory, které se také začínají často snižovat, což způsobuje zhoršení celkového stavu pacienta. Srdeční frekvence současně dosahuje 100 - 150 úderů za minutu, někdy i více.
Kontraindikace
Přes dostupnost a nízkou invazivitu metody má své vlastní kontraindikace. Proto metoda RFA nemůže být použita, pokud má pacient následující nemoci:
- Akutní infarkt myokardu,
- Akutní úder
- Horečka a akutní infekční onemocnění,
- Exacerbace chronických onemocnění (bronchiální astma, dekompenzace diabetes mellitus, exacerbace žaludečního vředu a další),
- Anémie,
- Těžké selhání ledvin a jater.
Příprava na postup
Hospitalizace v nemocnici, kde bude provedena ablace, se provádí plánovaným způsobem. K tomu by měl být pacient maximálně vyšetřen na klinice v místě bydliště ošetřujícím arytmologem a také musí být konzultován s kardiochirurgem.

Seznam vyšetření před operací zahrnuje:
- Obecné vyšetření krve a moči,
- Analýza systému koagulace krve - INR, protrombinový čas, protrombinový index, APTT, čas koagulace krve (VSC),
- Ultrazvuk srdce (echokardioskopie),
- EKG a pokud je to nutné, sledovat Holter ECG (hodnocení srdeční frekvence na EKG za den),
- CPEFI - transesofageální elektrofyziologický výzkum - může být nutné, pokud lékař potřebuje přesněji určit lokalizaci zdroje patologického vzrušení, a pokud není zaznamenán žádný EKG rytmus, přestože pacient má stále stížnosti na náhlou srdeční bušení srdce.
- Pacienti s myokardiální ischémií mohou před zahájením chirurgického zákroku podstoupit koronární angiografii (CAG)
- Odstranění ohnisek chronické infekce - konzultace zubaře a doktora ORL, stejně jako urologa pro muže a gynekologa pro ženy - stejně jako před jakoukoliv operací,
- Krevní testy na HIV, virovou hepatitidu a syfilis.
Poté, co je pacient naplánován na operaci, měl by být hospitalizován v nemocnici dva až tři dny před plánovaným datem. Den před operací byste měli odmítnout užít antiarytmické nebo jiné léky, které mohou ovlivnit srdeční rytmus, ale pouze po konzultaci s lékařem.
V předvečer operace večer si pacient může dovolit lehkou večeři, ale ráno by neměla být snídaně.
Je důležité, aby pacient udržel pozitivní postoj, protože úspěch zákroku a pooperační období do značné míry závisí na psychologické situaci pacienta.
Jak se provádí operace arytmií?
Předtím, než je pacient odvezen do oddělení rentgenového zákroku, vyšetří jej anesteziolog, aby zjistil možné kontraindikace anestezie. Anestezie je kombinována, tj sedativa se intravenózně injektují do pacienta a lokální anestetikum se injektuje do kůže v místě zavedení katétru. Nejčastěji je vybrána femorální tepna nebo žíla v oblasti svalů.
Další je představení vodiče (Introducer), který je na konci tenké sondy s miniaturním senzorem. Každá fáze se monitoruje pomocí nejnovějšího rentgenového zařízení, dokud není sonda instalována v jedné nebo jiné části srdce, v závislosti na tom, zda arytmie pochází - v atriu nebo v komoře.

Dalším krokem po přístupu do srdce "zevnitř" je stanovení přesné lokalizace dalšího zdroje buzení srdečního svalu. "Oko", takové místo, samozřejmě nemožné vytvořit, zejména proto, že vlákna jsou nejmenšími částmi svalové tkáně. V tomto případě endo EFI přichází na pomoc lékaře - endovaskulární (intravaskulární) elektrofyziologický výzkum.
EFI se provádí následovně - pomocí zaváděcích zařízení, které jsou již instalovány v průduchu přední tepny nebo žíly, je vložena elektroda ze speciálního zařízení a srdeční sval je stimulován fyziologickými proudovými výboji. Pokud tato stimulovaná oblast srdeční tkáně provádí pulzy v normálním režimu, nedojde k významnému zvýšení srdeční frekvence. To znamená, že není nutné tuto oblast vyvolat.
Dále elektroda stimuluje následující oblasti, dokud se na EKG nedosáhne abnormální impuls ze srdečního svalu. Takové místo je požadované a vyžaduje ablaci (zničení). Je to v souvislosti s vyhledáváním požadovaného místa tkáně, doba trvání operace se může lišit od jednoho a půl na šest hodin.
Po ukončení procedury lékař očekává 10-20 minut, a pokud EKG pokračuje v zaznamenávání normálního srdečního rytmu, vyjměte katétr a aplikujte tlakovou aseptickou bandáž na místo punkce (punkce) pokožky.

Poté musí pacient dodržovat přísný odpočinek v průběhu dne a po několika dnech může být vykázán z nemocnice pod dohledem později na klinice v místě bydliště.
Možné komplikace
Ablační operace je méně traumatická, proto se mohou objevit komplikace ve velmi vzácných případech (méně než 1%). Nicméně jsou zaznamenány následující nežádoucí stavy po operaci:
- Infekční-zánětlivé - zánět pokožky v místě punkce, infekční endokarditida (zánět vnitřní dutiny srdce),
- Tromboembolické komplikace - tvorba krevních sraženin v důsledku traumatu cévní stěny a jejich šíření přes cévy vnitřních orgánů,
- Poruchy srdečního rytmu
- Perforace tepen a stěn srdce pomocí katetru a sondy.
Náklady na provoz RFA
V současné době je operace k dispozici v každém velkém městě, které má kardiologické kliniky vybavené jednotkou kardiochirurgie a potřebnými nástroji.
Náklady na operaci se pohybují v rozmezí od 30 tisíc rublů (RFA s atriální fibrilací a síňovými tachykardiemi) až po 140 tisíc rublů (RFA s ventrikulárními tachykardiami) v různých klinikách. Operace může být vyplacena z federálního nebo regionálního rozpočtu, pokud je pacientovi poskytnuta kvóta v regionálních odděleních Ministerstva zdravotnictví. Nemůže-li pacient očekávat, že obdrží kvótu několik měsíců, má nárok na tento typ vysoce kvalitní lékařské péče o placené služby.
Například v Moskvě jsou služby RFA poskytovány v Ústředním centru pro endosurgii a lithotripsii v nemocnici Volyn v Institutu chirurgie pojmenované po. Vishnevsky, Výzkumný ústav SP je. Sklifosovského, stejně jako v jiných klinikách.
V Petrohradě jsou podobné operace prováděny na Vojenské lékařské akademii. Kirov, ve FIZI je. Almazov, v SPGMU je. Pavlov, v klinice jim. Petra Velikého, v Regionálním kardiologickém dispenzáři av dalších zdravotnických zařízeních města.
Životní styl a prognóza po operaci
Životní styl po operaci by měl splňovat následující zásady:
- Racionální výživa. Vzhledem k tomu, že hlavní příčinou srdečních arytmií je koronární onemocnění srdce, měli byste se snažit o preventivní opatření, která snižují hladinu "škodlivého" cholesterolu v krevní plazmě a zabraňují jejímu ukládání na stěny cév, které krmit srdeční sval. Nejdůležitější z těchto událostí je snížit spotřebu živočišných tuků, produktů rychlého občerstvení, smažených a slaných potravin. Obiloviny, luštěniny, rostlinné oleje, libové maso a drůbež, mléčné výrobky jsou vítány.
- Přiměřená fyzická aktivita. Dělat lehkou gymnastiku, chůzi a snadné běhání je dobré pro zdraví srdce a krevních cév, ale mělo by být zahájeno několik týdnů po operaci a pouze se souhlasem ošetřujícího lékaře.
- Odmítnutí špatných návyků.Vědci již dlouho dokázali, že kouření a alkohol nejen zhoršují stěnu cévy a srdce zevnitř, ale mohou také mít přímý arytmogenní účinek, tj. Provokují paroxysmální tachyarytmie. Zastavení kouření a odmítnutí silných alkoholických nápojů ve velkých množstvích je proto prevencí narušení rytmu.
Závěrem je třeba poznamenat - navzdory skutečnosti, že RFA je chirurgickým zákrokem v těle, riziko komplikací je poměrně malé, ale výhody operace jsou nepochybné - většina pacientů, kteří se podle recenzí přestanou setkávat s nepříjemnými příznaky a jsou méně vystaveni riziku paroxyzmální tachyarytmie.
Fyzická základna metody RFA
Termín "ablace" je odvozen z latiny. ablatio a indikuje proces odpařování látky z povrchu pevné látky pod vlivem záření a tekoucího proudu horkého plynu.

Katetrální ablace srdce sestává z použití střídavého proudu s vysokofrekvenční energií v rozmezí od 300 do 750 kHz. Pod jeho vlivem je zničení určitých částí srdce. Zdrojem je standardní elektrický generátor, který produkuje nemodulovaný bipolární proud nastavené frekvence. Energie působí mezi aktivním koncem katétru přiváděným do požadovaného bodu myokardu a vnější adhezivní elektrodou umístěnou na levé straně hrudníku nebo dolní části zad. Zničení tkáně dochází spálením. Tudíž nekrotická oblast ztrácí schopnost vytvářet impulsy.
Indikace a kontraindikace
Ablace radiofrekvenčního katétru se používá v případech, kdy pacient není schopen nebo ochoten užívat antiarytmické léky po dlouhou dobu nebo léková terapie nepřináší pozitivní účinek. Indikace - taková porucha srdečního rytmu:
- monomorfní ventrikulární tachykardie (ustálená a epizodická),
- fibrilace síní a flutter s vysokou rychlostí kontrakce,
- ventrikulární předčasné poruchy,
- sinoatriální a AV-reciproční tachykardie,
- atriální ektopie,
- Syndrom Wolff-Parkinson-White (ERW).
Metoda je co nejbezpečnější, s malým počtem absolutních kontraindikací. Patří sem:
- těžké selhání ledvin
- poruchy elektrolytu,
- poruchy krvácení,
- vysoký krevní tlak
- významné zúžení otvoru mitrální chlopně,
- přecitlivělost na kontrastní látku,
- akutní infekční nemoci a vysokou tělesnou teplotu,
- první dny akutního infarktu myokardu,
- dekompenzace srdečního selhání.
Ablace v případě arytmogenní dysplázie pravé komory a dilatační kardiomyopatie je považována za neúčinnou.
Každá podmínka je však individuální a lékař rozhoduje o vhodnosti, poměru přínosů a poškození postupu, pečlivě zkoumá historii a výsledky vyšetření pacienta.
Postup techniky
Radiofrekvenční ablace srdce zajišťuje povinnou elektrofyziologickou studii (EFI). Vyrábí se za provozních podmínek specializovaného centra nebo vybaveného kardiologického dispenzáře. Intervence nevyžaduje anestezii, protože procedura je minimálně invazivní a neočekává řezy nebo bolestivé pocity. Pacient je sedat, ošetřují se potřebné části těla. Potom je kůže propíchnuta femorální, subklavní nebo jugulární žíla. Někdy použijte femorální nebo radiální tepnu. Vodítko a katétr jsou vloženy tak, aby dosáhly požadované srdeční komory. Po zasažení elektrody na správném místě a připojení ke speciálnímu zařízení jsou uvedeny elektrické výboje, které stimulují intrakardiální signály. Počítač vyhodnotí a zobrazí odpověď srdce na podnět. Lékař tedy rozpozná ohnisky ektopického buzení (oblasti myokardu, které způsobují arytmii nebo tachykardii). Během EFI pacient pocítí nepříjemné brnění, bolest srdce, mrazení nebo sommersaults. Nebojte se, protože je to odpověď na stimulaci.
Pokud se objeví problémové zaostření, provádí se ablace rádiových frekvencí. Dotčená oblast je ovlivněna proudem vysokofrekvenční energie. Poté znovu provedete EFI, aby zhodnotila účinnost léčby. Pokud je výsledek pozitivní, operace je dokončena, pacient je převeden do oddělení pro další sledování.
Jak probíhá operace, viz níže uvedené video.
Komplikace po výkonu
Stejně jako při jakémkoli zásahu do těla, pooperační období a dlouhodobé účinky jsou charakterizovány řadou komplikací.Jsou způsobeny hlavně poraněním sousedních orgánů a tkání.
Zvažte některé z nich:
- Tepelné poškození frenického nervu, který je anatomicky umístěn v blízkosti horní duté žíly a pravé horní části plicní žíly. Asymptomatická, ale někteří lidé mohou mít dech, kašel.
- Poškození vagusového nervu vede k pocitu plnosti v žaludku, nadýmání, případně narušení gastrointestinální motility.
- Poškození jícnu, tvorba píštělí se projevuje bolestí při polykání, horečce, zánětlivých změnách v krvi.
- Porušení integrity cév (hematomy, arteriovenózní píštěle, pseudoaneurysmy, krvácení).
- Perikardiální výpotek a srdeční tamponáda jsou život ohrožující stavy (potenciální riziko jakýchkoli operací).
- Hypervolemie plicního oběhu. U pacientů se srdečním selháním a nízkou kontraktilitou myokardu projevuje hypervolemie známky stagnace: dušnost, neproduktivní kašel, rychlý srdeční tep.
- Stenóza plicních žil. První známky se objevují po šesti měsících, což zavádí lékaře. Existuje dýchavičnost, kašel, hemoptýza, častá pneumonie.
- Tromboembolizmus způsobený tvorbou intrakardiálního trombu.
- Smrt Smrtelný výsledek se děje extrémně málokdy, ale je to možné při těžkém somatickém stavu pacienta.
Obnova po intervenci
Rehabilitace po RFA srdce začíná okamžitě, když je pacient převeden do obecného oddělení. Prvních šest až osm hodin je odpočinek na lůžku, nemůžete ohýbat nohu, kde byla tepna použita k zavedení elektrody. Na místě vpichu uveďte tlakový obvaz. Cílem těchto opatření je zabránit vzniku modřiny na stehnech. Voda a mírný příjem lehkých jídel jsou povoleny následující den po ukončení procedury.
Někdy dochází k opakovanému rozpadu rytmu, který nelze považovat za neúčinnost operace. Srdce se musí zotavit, postižené oblasti se uzdraví. K udržení správného rytmu v raném pooperačním období jsou předepsány antiarytmické léky. V nemocnici začínají užívat antikoagulační léky, které zabraňují tvorbě krevních sraženin.
Po absolutoriu pokračuje rehabilitace doma. Během prvních pár dní se doporučuje starat se o nachlazení, ne hrát sportovní aktivity, aby si odpočinuli víc.
O tři měsíce později se vyhodnotí výsledek RFA a určí se další taktiky. Lékař zruší antiarytmika, antikoagulancia (pokud je indikována, léčba je prodloužena až na jeden rok nebo více). V budoucnu neexistují žádná omezení, člověk se vrátí do práce a do každodenního života.
RF Ablation Recenze
Přehledy kauterizace srdce při arytmii jsou většinou pozitivní jak u kardiologů, tak u pacientů, což potvrzuje účinnost metody. Nicméně si pamatují: RFA je vhodná pouze pro určité patologické poruchy rytmu a to je klíčem k úspěchu jeho implementace. Většina postupů končí pozitivním výsledkem a významně zvyšuje trvání a kvalitu života pacienta.
Život po ablaci
Po ablaci postižených lézí nebo ústí plicních žil se doporučuje dodržovat následující zásady:
- Vyvážená strava s výjimkou trans-tuků, což snižuje spotřebu nasycených mastných kyselin. Většina stravy se skládá z ovoce a zeleniny, nikoliv z masných výrobků. Omezte sůl na čajovou lžičku denně.
- Alkohol v rozumných mezích. Úplné odmítnutí alkoholických nápojů se nevyžaduje, 20 g alkoholu denně pro muže a 10 g pro ženy se považuje za přípustné.
- Odvykání kouření. Nikotin ztuhne krevní cévy, což způsobuje nárůst tlaku, hladování kyslíku myokardu a ischémii.
- Kofein působí jako cigaretový kouř.
- Pravidelná fyzická aktivita. Pozitivně na kardiovaskulární systém ovlivňuje běh, plavání, chůzi, cyklistiku.Je vhodnější dělat zkreslení na kardio, spíše než zátěž.
- Kontrola krevního tlaku a příbuzných onemocnění.
Pokud sledujete zdravý životní styl, dojde k úplnému zotavení těla, riziko opakovaných poruch rytmu se snižuje, prognóza pro rychlé zotavení a aktivní dlouhověkost se zlepšuje.
Katetrální ablace srdce pomocí radiofrekvenční energie je v moderní aritmologii široce využívána. Operace zajišťuje vysokou účinnost při léčbě ventrikulárních a síňových poruch, minimální úmrtnost. Pacient nepotřebuje dlouhodobou rehabilitaci, po několika dnech se jeho zdravotní stav vrátí k normálu, vrátí se k obvyklým aktivitám. Jedinou nevýhodou tohoto postupu je vysoká cena a nepřístupnost některých pacientů.
Jak se provádí RFO: podrobnosti
RF vodič je vložen do postižené žíly po punkci kůže. Dohlíží na proceduru ultrazvukem. V okolí žíly se vytváří "vodní pero" s anestetikem. Rovněž omezuje žílu z tkání, které ji obklopují. RF generátor potom přenáší vlny do katétru. V důsledku aktivního záření dochází ke změně proteinových molekul žíly. Jedno zahrnutí generátoru umožňuje zpracovat asi 7 centimetrů žilní nádoby. Jak postupuje dirigent, zachycuje se zbytek žíly.

Proces zpracování je automatický: zařízení, které se zaměřuje na teplotu uvnitř nádoby, reguluje tok energie do žíly. Samotné zařízení určuje dobu trvání akce. Celé uzavření stěn nádoby o délce asi 45 cm se provádí za 5 minut. Po ukončení manipulace se místo vpichu ošetří dezinfekčním roztokem, utěsní se a pak se na nohu umístí nemocniční zásobník. To je ono!
Kdo je vystaven RFO?
Hlavním znakem vymazání cév dolních končetin jsou křečové žíly. Samozřejmě, tato technika není jediná zbraň proti této nemoci. Tam jsou konzervativní metody, sclerotherapy a phlebectomy chirurgie. Ale Nejbližší konkurenční technikou je endovasální laserová obliterace.
Co je to EVLO?
Metoda laserové koagulace je velmi podobná metodě RFO: v poškozené žilní nádobě se také provádí punkce, do ní se vloží a vloží do ní tenké laserové vlákno. Výkon laserového paprsku je přísně dávkován. Manipulace je řízena ultrazvukem.

Předpokládá se, že žilní nádoba byla poškozena kvůli varu krve. Ale teď se ukázalo nové detaily: kromě varu a poškození žíly pod vlivem kolapsu při vysokých teplotách kolapsu struktury stěny cévy. Vnitřní je "sintrování" žíly. Postup je zcela bezpečný a rychlý. Ano, a pacient vůbec neublíží: provádí se efektivní anestézie.
Co je dobré s nástrojem EVLO?
- Kůže je mírně zraněna: zůstává malá punkce.
- Nemusíte hospitalizovat.
- Veškerá manipulace probíhá v lokální anestézii. Ten muž je vědomý.
- Absence anestézie nevyvolává skoky v krevním tlaku, což příznivě ovlivňuje srdeční činnost pacienta.
- Vodní laser dělá manipulaci zcela bezbolestnou.
- Velmi malé procento nežádoucích účinků.
Nepochybně je endovasální laserová obliterace v bezpečí nadřazená chirurgickým technikám. Na konci EVLO pacient umístí speciální kompresní kost, čímž se hematomy rychleji vyřeší a stlačená ošetřená žila. Kompresní punčochy nosí až tři týdny.
Je všechno tak dobré?
Při provádění laserové koagulace, stejně jako u jiných metod, se vyskytují vedlejší účinky. Ale jsou málo a mají konzervativní účinek.
- Hematomy
- Paravasální popáleniny
- Tromboflebitida oblasti léčené žíly,
- Přítoky flebitidy.
Tyto problémy jsou řešeny po použití antikoagulační terapie, zvýšené komprese a jmenování heparinové masti.
Umístěte RFO do léčby křečových žil
Tato otázka, byť včasná, je velmi nejednoznačná. Každý rok se intravaskulární metody vyvíjejí a zlepšují, objevují se nová data. Proto Neexistují žádné obecně uznávané standardy pro zbavování se křečových žil, mezi metodami neexistuje ani "vůdce".

Klasická metoda - flebektomie - je hlavní léčbou křečových žil po dobu 100 let. Nicméně vedlejší účinky chirurgie (kosmetická, dlouhodobá rehabilitace) nutí lékaře, aby se stále více a více rozhodli pro minimálně invazivní intervence. Nicméně stále existuje ekonomická součást - náklady. Flebektomie se provádí podle systému CHI a intravaskulární intervence jsou velmi drahé potěšení.. Například při laserové koagulaci a radiofrekvenčním zničení žil může být cena pro mnoho kategorií pacientů, zejména pro důchodce nepřístupná.
Navzdory vysoké bezpečnostní a velmi krátké rehabilitační lhůtě není metoda koagulace laserem pacientům vždy ukázána. Radiofrekvenční obliterace žil dolních končetin překračuje v některých indikátorech EVLO. RFO se používá pro léze saphenózních žil (velké a malé).
Kdy je zakázána RFO?
- Dolní končetiny jsou ovlivněny aterosklerózou,
- Žena je těhotná nebo kojící,
- Přenesená trombóza,
- Akutní trombóza,
- V oblasti punkce jsou onemocnění pozorována na kůži (zánětlivá nebo infekční),
- Obtížnost při použití kompresního prádla (například v případě obezity),
- Těžká křivolakovitost žil.
Příprava na RFO
Vzhledem k tomu, že RFO je považována za relativně bezpečnou metodu léčby křečových žil, zvláštní příprava není pro její zavedení nezbytná. Ale přesto je stále nutné provést ultrazvukové duplexní vyšetření žilních cév, aby se potvrdily důkazy. Kromě toho by měl být pacient vyšetřen, aby provedl cévní graf a EKG, aby provedl krevní testy (biochemie, hepatitida, obecně, HIV, syfilis).
Také je nutné získat povolení od operatéra, pokud neexistují žádné odpovídající kontraindikace. Před samotným postupem provádí samotní pacienti depilaci a zásobu na kompresním prádle.
Často se používá kombinovaná technika: RFO je doplněna scleroterapií. Miniflebektomie malých přítokových žil postižených křečovými žilami je téměř vždy prováděna.
Rehabilitace a pravděpodobné účinky RFO
Po ukončení intravaskulární intervence pacient okamžitě nasadí kompresní oděv a musí do něj chodit po dobu 40 minut. Tato procházka je nezbytná k prevenci trombózy.

Nemocniční úplet se krátce nosí: 1-2 týdny. Všimněte si, že toto je nejkratší doba jejího použití u všech metod. Každý den musí pacient chodit nejméně hodinu. Lekce je jednoduchá a velmi příjemná.
- Statické zatížení nohou,
- Gymnastika, aerobik, silové zátěže,
- Termální procedury (sauna, vana),
- Cvičení na kole
Je to důležité! Po proceduře RFO je nutné pozorovat ošetřujícího lékaře. Po několika dnech je nutné provést ultrazvukovou angiografii.
U 1-2% pacientů se mohou objevit komplikace ve formě hluboké žilní trombózy dolních končetin. Případy plicní embolie jsou popsány v literatuře.
Stejně jako u jiných metod léčby křečových žil může dojít k relapsu po provedení RFO.
- Recanalizace žil
- Výskyt inguinálního refluxu,
- Porušení postupu,
- Zvláštní struktura pacientových krevních cév
Pravděpodobnost opakování onemocnění je, stejně jako u jiných metod, přibližně 10%.
Výhody metody RFO
Rádiofrekvenční obliterace žil předchází dalším známým metodám léčby křečových žil v řadě ukazatelů:
- Rychlost
- Automatická volba nárazu generátoru
- Nízká bolest
- Absence ošklivých jizev a řezů v nohách,
- Velmi málo vedlejších účinků ve formě krvácení nebo infekčních infekcí,
- Možná kombinace s farmakoterapií a skleroterapií,
- Může být použit k léčbě pacientů s nadváhou,
- Krátké období rehabilitace,
- Krátké použití kompresního prádla
- Možnost použití na problematických oblastech pro prevenci.
Tak co: RFO nebo laser?
 Technika radiofrekvenční obliterace je moderní endovazální postup pro léčbu křečových žil. V USA se však používá pouze ve 30% případů. Laserová léčba je více než dvakrát častější. Faktem je, že věda nezastaví, objeví se nová moderní laserová zařízení. S jejich pomocí se postup provádí s největším účinkem a po něm není téměř žádný hematom. Kromě toho nyní není průměr postižené nádoby překážkou endovenózní laserové obliterace žil. Proto může být s touto metodou léčena jakákoli fáze křečových žil.
Technika radiofrekvenční obliterace je moderní endovazální postup pro léčbu křečových žil. V USA se však používá pouze ve 30% případů. Laserová léčba je více než dvakrát častější. Faktem je, že věda nezastaví, objeví se nová moderní laserová zařízení. S jejich pomocí se postup provádí s největším účinkem a po něm není téměř žádný hematom. Kromě toho nyní není průměr postižené nádoby překážkou endovenózní laserové obliterace žil. Proto může být s touto metodou léčena jakákoli fáze křečových žil.
Nicméně laserovou technikou doktor sám mění rychlost pohybu a intenzitu nárazu paprsku. "Lidský faktor" ovlivňuje výsledky. Ano a kompresní spodní prádlo se nosí déle.
RFO a EVLO jsou nejmodernější způsoby ovlivňování nemocných žil. Četné aplikace z nich poskytují vynikající výsledky. Obě metody jsou bezbolestné. Nicméně relapsy jsou častěji pozorovány po RFO.
Pacient může být zmatený: co si vybrat? Při mnohých podmínkách se stávají rozhodující faktory náklady na léčbu. Metoda odstranění radiofrekvenční žilky stojí více než laserová koagulace. Například v Rusku, v závislosti na výši intervence, se pohybuje od 40.000 do 70.000 rublů (na jedné noze).
Jakou metodu léčby křečových žil si vybíráte - rozhoduje se spolu s pacientem o flebologovi. Objektivním faktorem, který ovlivňuje tuto volbu, jsou indikace pro provedení jedné nebo druhé metody, získané jako výsledek vyšetření pacienta. Toto vyšetření vám umožní zjistit rozsah onemocnění, stav ventilů, stejně jako perforování a hluboké žíly.
Ale dnes je v mnoha ohledech tato volba subjektivní. Záleží na vybavení klinice, na kvalifikaci, preferencích a klinických zkušenostech flebologisty. A volba kliniky, doktor je vždy pro pacienta.
Intravenózní laserová ablace
Léčba křečových žil pomocí laseru může být prováděno v lokální anestézii na ambulantním základě. Venózní přístup se dosahuje propíchnutím jehlou nebo kanyla pod ultrazvukem. Po vstupu přes jehlu se katétr přivádí do žíly do úrovně spojení s hlubokými žilami systému. Je-li žíla příliš křečovitá, má velké boční větve nebo obsahuje trombotické nebo sklerotické segmenty, může být katétr obtížné pohybovat a vyžaduje se péče, aby se zabránilo riziku perforace a embolizace. Po kontrole polohy katétru ultrazvukem je jehla odstraněna. Následně se pomocí katétru vloží vláknitý laser, který sráží bílkoviny a tím ucpává poškozenou nádobu. Kompresní obvazy nebo lékařské punčochy by měly být nošeny po týdnu po skončení procedury.
Silné stránky
EVLA je ideální pro lineární saphenózní žíly o průměru 5 mm nebo více. Tento postup lze také použít k odstranění předních nebo zadních podkožních a děrovacích žil. Moderní technologie snížila náklady na proceduru. Další výhodou je, že lze nastavit množství laserové energie. Ze všech metod tepelné ablace je EVLA nejvíce široce studována v lékařské literatuře. Metaanalýza porovnání různých metod léčby subkutánních křečových žil v roce 2009 ukázala, že laserová koagulace měla nejvyšší míru úspěšnosti (v 93% případů po 5 letech pozorování).
Slabé stránky
Během postupu EVLA mohou vzniknout některé technické obtíže i v zkušených rukou. Při velmi zvinutých žilách je zavedení katétru obtížné a může vést k perforaci žil. Nežádoucí účinky přípravku EVLA obvykle nejsou závažné. Nejčastějšími nežádoucími účinky jsou podlitiny a bolest, s nebo bez zhutnění. Mezi méně časté nežádoucí účinky patří: poleptání kůže (