Normální (fyziologické) těhotenství trvá 10 porodních měsíců nebo 280 dní. Narození, k němuž došlo přibližně v této době (+ nebo - 7 - 10 dní), se nazývají naléhavé. Po těhotenství po těhotenství se říká, že když gestační období dosáhne 42 týdnů a ještě více, porod, který nastala v této době, bude pozván pozdě a dítě bude mít všechny známky nadměrné zralosti. Proto je prodloužené těhotenství jedním z patologických stavů, které mohou vést k řadě komplikací.
Existuje skutečně odložené těhotenství, kdy těhotenství přesahuje 290 - 294 dní, to znamená, že narození je od očekávaného období zpožděno o 10 - 14 dní nebo více a dítě se narodilo se známkami zralosti a narušeného zdraví a prodlouženého (fiktivní nebo chronologické těhotenství). V případě prodlouženého těhotenství trvá 294 a více, ale dítě se narodí zcela zdravé, zralé a plné, to znamená, že neexistují známky nadměrné zralosti. To lze pozorovat například s prodlouženým menstruačním cyklem.
Proč prodloužit těhotenství?
Přesné důvody vedoucí k prodloužení těhotenství nejsou vyjasněny, ale je známo, že tato komplikace způsobuje kombinaci mnoha faktorů, které negativně ovlivňují funkci dědičnosti dítěte. Patří sem:
- zpožděný sexuální vývoj,
- jakékoli menstruační nesrovnalosti (pozdější i starší menarche, bolestivá menstruace a / nebo nepravidelná),
- genitální infantilismus,
- historie dětských infekcí (spalničky, šarla, záškrtu a dalších),
- poškozený metabolismus
- patologii endokrinního systému (diabetes mellitus, problémy s štítnou žlázou atd.),
- zánět dělohy a příměsí (hormonální regulace trpí),
- nádory dělohy (narušení kontraktility),
- dlouhodobý nebo chronický stres, psycho-emocionální poruchy,
- gesta,
- první těhotenství starší 30 let,
- velké velikosti ovoce,
- nesprávná prezentace plodu (gluteus nebo noha),
- malé množství plodové vody
- fetální abnormality plodu (Downův syndrom, anencefálie a další),
- odložené těhotenství v anamnéze,
- trvalá hrozba ukončení skutečného těhotenství s léčbou drogami,
- hypodynamie.
Známky těhotenství po skončení těhotenství
Obecně platí, že žena, která se časem "pohybuje", se cítí dobře. Pouze porodnice může navrhnout a určit odložené těhotenství. Při externím porodním vyšetření došlo k poklesu obvodu břicha, který může být 5 - 10 cm, což je vysvětleno dehydratací těhotné ženy. Turgor (napětí a hladkost) kůže se snižuje, stejně jako hmotnost ženy na 1000 gramů. a další. Při palpaci dělohy je zaznamenána zvýšená hustota (normálně děloha je měkká), kvůli nízkému množství vody. Během vaginálního vyšetření jsou husté kosti lebky dutiny hltané, švy jsou prakticky nerozhodlé a fontanely jsou zúžené. Poslouchá srdce plodu, lékař poznamenává, že zvuková frekvence a frekvence rytmu se změnila (stala se tlumená, vzácná nebo naopak častá), která hovoří o hladovění dítěte (hypoxie) kyslíkem. Motorická aktivita (pohyb plodu) je snížena. Cervix obvykle zůstává nezralý. Při stlačení na bradavky se oddělí ne kolostrum, ale mléko.
Diagnostika těhotenství po skončení těhotenství
Diagnostika těhotenství po skončení těhotenství představuje určité potíže. Zohledňují se jak klinické příznaky, tak údaje z dalších výzkumných metod.Objektivní porodnické vyšetření lékaře by mělo být upozorněno na snížení obvodu břicha a snížení výšky stání dělohy po dobu 7 dnů nebo více. Údaje z vaginálního vyšetření (nezralý děložní hrdlo, husté kosti lebky apod.) Potvrzují diagnózu.
Bez selhání se vypočítá doba těhotenství a datum předpokládaného porodu v každém případě:
- v den poslední menstruace,
- na dobu ovulace,
- za míchání,
- při prvním vzhledu v prenatální klinice (čím dříve se žena zaregistrovala, tím přesněji se stanoví trvání těhotenství).
Další použité diagnostické metody:
- Ultrazvuk
Existuje "hubnutí" placenty, její lobulace se výrazně projevuje, jsou definovány známky stárnutí placenty (3-4 stupně zrání), množství plodové vody je sníženo, kosti plodové lebky jsou zesíleny a velikost plodu je větší než normální. Dopplerografie, která se provádí navíc k ultrazvuku, odhaluje abnormality v uteroplacentální cirkulaci, placentární kalcifikaci a všechny ostatní známky stárnutí. - Amnioskopie
Tato metoda spočívá ve studiu amniotních vod za pomoci speciálního nástroje - amnioskopu (endoskopu), který je vložen do cervikálního kanálu. Jeho použití je možné pouze na konci těhotenství, kdy se cervikální kanál stane průchodným. Během opakování jsou zaznamenány charakteristické rysy: množství plodové vody je sníženo, má zelenou barvu (směs mekonia ve vodách, což svědčí o hypoxii plodu) a nejsou pozorovány žádné vločky syrového maziva. - Kardiotokografie
Aktivita srdečního plodu se hodnotí pomocí kardiotokografu. Obvykle je srdeční frekvence mezi 120 - 140 údery za minutu. Pokles (bradykardie) nebo zvýšení srdeční frekvence (tachykardie) indikuje intrauterinní utrpení plodu.
Taktika těhotenství
Těhotné ženy, které dosáhly 40 týdnů, jsou hospitalizovány v oddělení. Po fyzickém vyšetření je posouzení stavu plodu a zralosti děložního čípku zvoleno taktikou těhotenství. Může se jednat buď o antenatální pozorování plodu (s ultrazvukem a doplerometrií, CTG), dokud nedojde ke zrání děložního čípku, nebo použití opatření zaměřených na jeho zrání. Akupunktura, fyzioterapie, zavedení tyčinky laminaria a podobně do cervikálního kanálu se nepoužívají z léčiv a gel prostaglandinů se podává intracervikálně jako léková terapie. U dospělého děložního čípku pokračujte v indukci plic. Nejprve se provádí amniotomie, pokud se po dobu 4 hodin neobjeví kontrakce nebo jsou slabé a nepravidelné, intravenózně se podávají oxytocin nebo prostaglandiny. Při absenci účinku terapie intenzivní práce se vyřeší otázka císařského řezu. V některých případech se okamžitě plánuje císařský řez za přítomnosti kombinace dalších indikací (věk, panvová prezentace, mimogenní onemocnění apod.).
Možné komplikace
Komplikace následného ošetření zahrnují:
- anomálie práce,
- prenatální vypouštění vody,
- klinicky úzká pánve (nesoulad hlavy plodu a pánev matky vznikající při porodu),
- krvácení po porodu a postpartum,
- narození zranění novorozence,
- ruptura perineu, vagíny, děložního čípku.
Zkouška během těhotenství
Po přijetí do mateřských nemocnic je vyšetřena těhotná žena: podmínky těhotenství jsou přepočítávány různými metodami (podle data posledního menstruačního období, koncepce, první pohyb plodu podle ultrazvuku), aby se ujistil, že je opravdu pererashivanie, protože některé matky někdy spěchat na narození dítěte.
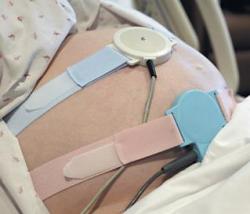
Fetální CTG (kardiotokografie)
Vykonává se gynekologické vyšetření, určuje se stupeň děložního hrdla děložního čípku, tj. Jeho připravenost na nadcházející práci.Změřte velikost pánev těhotné ženy
K posouzení stavu plodu a placenty se provádějí ultrazvukové a Dopplerovské studie rychlosti průtoku krve z placenty do plodu.
Účelem těchto studií je určit, jak dospívání placenty odpovídá tomuto gestačnímu období, zda existují zkvasení (kalené oblasti, které nejsou schopné plnit svou funkci) a jak dobře dochází k přívodu krve do placenty a plodu. Množství plodové vody je také odhadnuto (když je nedostatek vody, je málo vody) a odhadovaná hmotnost plodu.
K posouzení, zda plod netrpí patologickými změnami placenty, se provádí CTG (fetální kardiotokografie).
Podle údajů průzkumu je určena taktika těhotné ženy.
Nahrazená práce
Pokud je děložní hrdlo zralé (dochází ke zkrácení a malý otvor), pak během retardace je indikována chirurgická indukce - amniotomie (propíchnutí femorálního močového měchýře).
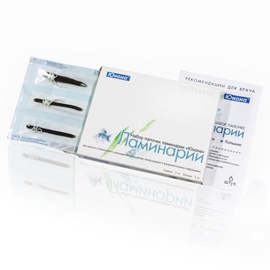
Pokud je podle gynekologické studie děložní hrdlo nezralé (neexistuje žádné prenatální zkrácení a otevírání) a podle ultrazvukových dat je tendence k přetrvávání, poté k urychlení dospívání děložního čípku, pro urychlení dospívání se používají léky, které stimulují pohybovou aktivitu (Prepidil gel, tyčinky řasy).
Dále, pokud pracovněprávní činnost nezačíná nezávisle, provádí se amniotomie. Narození musí být prováděno pod kontrolou CTG a sledovat stav plodu.
Pokud se pracovní aktivita nezvýšila do 4 hodin po amniotomii, syntetický hormon Oxytocin se injekčně podává intravenózně ke zvýšení kontrakcí (pokud neexistují žádné kontraindikace, jako je úzký pán, neshoda velikosti pánve, odhadovaná velikost plodové hlavy, nesprávná poloha plodu). Také pro zvýšení kontraktilní aktivity dělohy se používá intravenózní roztok glukózy, vitamíny C a B1. Pokud přijatá opatření nezpůsobí požadovaný účinek (a to je možné!), Pak se zobrazí císařský řez.
Situace během porodu při přetížení je také zhoršována skutečností, že "přenesený" plod je obvykle velký, což výrazně zhoršuje jeho průchod porodem mateřského kanálu. Často, kvůli prodloužené práci, matka má velký plod a rozvíjí slabost v práci. Zároveň se lékař vždy zajímá o rychlejší podání při replantování, protože plod je v podmínkách chronické hypoxie, která může být vyjádřena formou výlevu zelené plodové vody. Proto byste měli vědět, že pouhá skutečnost po těhotenství je relativní indikace císařského řezu.
Pokud v prenatálním stádiu existují podle ultrazvuku, Dopplera a CTG známky plodové hypoxie a placentární nedostatečnosti, pak je nejvhodnějším způsobem podání císařský řez, který umožňuje pojistit dítě a matku před možnými vážnými komplikacemi při porodu.
Jak způsobit porod sám
Vyhýbání se prodlouženého těhotenství není tak obtížné. K tomu je třeba během těhotenství dodržovat zdravý a aktivní životní styl. To platí zejména pro těhotné ženy s rizikovými faktory pro perenazhivaniyu (pozdní homogenní, s endokrinními poruchami apod.).
Pokuste se během těhotenství provádět speciální dýchací cvičení. Jedná se o chůzi na čerstvém vzduchu po dobu nejméně 30-40 minut denně, plavání, jógu a aerobik pro těhotné ženy.

Aqua aerobik pro těhotné ženy
Pokud nejsou žádné kontraindikace, doporučuje se v posledních týdnech těhotenství (po 39-40 týdnech) sexuální aktivita. Faktem je, že prostaglandiny jsou součástí spermatu, což přispívá k zmírnění děložního čípku a jeho otevření, což má velmi pozitivní vliv na průběh práce. Opět se jedná o meč se dvěma ostny.Během aktivního pohlavního styku existuje možnost placentární abrupce (a to je ohrožení života plodu) nebo infekce (dokonce i oportunní mikroorganismy jako je ureaplasma nebo E. coli během těhotenství mohou způsobit komplikace).
Psychologický postoj těhotné je důležitý. Díky neustálému strachu, vzrušení a napětí před nadcházejícím narozením může být nástup práce pozdržen. Je třeba si uvědomit, že v závislosti na vaší náladě dítě dostává buď "radostné hormony" nebo "stresové hormony". Chcete-li zahájit proces narození, musíte naladit pozitivní emoce a potom vaše dítě nebude dávno přicházet!
Porodnická gynekologická konzultace o těhotenství po těhotenství
Otázka: V jakém okamžiku je nutné kontaktovat gynekologa, pokud porod začne sami?
Odpověď: U 40-41 týdnů těhotenství.
Otázka: Může sex vyvolat nástup práce?
Odpověď: Ano.
Otázka: Mám 41. týden těhotenství. Ultrasonografie způsobila placentární nedostatečnost. Mohu se narodit?
Odpověď: Pokud se neobjeví žádné známky hypoxie plodu.
Otázka: Je pravda, že dítě po pozdějším těhotenství se může narodit mentálně retardované?
Odpověď: To není pravda. Ve 20-30% případů bylo skutečně zaznamenáno, že děti po pozdním narození později začnou sedět, chodit, mluvit atd. Nicméně vše je velmi individuální a do značné míry závisí na péči a péči o rodiče.
Otázka: Příliš mnoho přírůstku hmotnosti na konci těhotenství může znamenat posun?
Odpověď: Ne.
Otázka: Stárnutí placenty podle ultrazvuku je známkou exacerbace?
Odpověď: Ne vždy, stárnutí placenty se může objevit po 30 týdnech těhotenství. Když se však (téměř nepravdivě) stáhne placenta, dochází téměř ve všech případech.
Otázka: Jak rychle to dělají císařské řezy při oddálení, pokud existují indikace?
Odpověď: Císařský řez se provádí plánovaným způsobem po hospitalizaci až do 42 týdnů.
Pojem "odložené těhotenství"
Obvykle trvá těhotenství 280 dnů nebo 10 pěstěních (40 týdnů). Těhotné těhotenství se považuje za těhotenství trvající 42 týdnů nebo více a končí po narození dítěte s příznaky nadměrné zralosti. Ale ve všech případech odložení těhotenství končí narozením nadměrného zralého plodu, tedy "replanning" a "over-zrání" nejsou synonymem.
Narození s těmito těhotenstvím po skončení těhotenství se nazývají opožděné. Je celkem možné, že dítě bude mít po zhoršení těhotenství dítěte bez nadměrné zralosti, stejně jako narození, ke kterému došlo včas, ale s narozením nadměrně zralého plodu. Na základě výše uvedených skutečností je zřejmé, že prodloužení těhotenství je kalendářní koncepce a překročení splatnosti zahrnuje posouzení fyzického stavu novorozeného dítěte.
Klasifikace těhotenství po skončení těhotenství
Existují dva typy těhotenství:
- pravá nebo biologická perenashivanie - situace, ve které se kromě nárůstu o 10-14 dní od data narození narodí dítě se známkami perenosheniya,
- falešná výsadba nebo prodloužené těhotenství - navzdory zvýšenému trvání těhotenství po dobu 2 týdnů nebo více, se narodí bez replanalizace, funkčně zralé a nejsou žádné známky "stárnutí" placenty.
V moderním porodnictví však termín "prodloužené těhotenství" nezakopí, není to v mezinárodní klasifikaci nemocí. Následující klasifikace se používá častěji:
- pokud je gestační období více než 40 týdnů, ale méně než 40 týdnů a sedm dní, tj. 41 týdnů, těhotenství se nazývá plný termín a porod je v daném okamžiku,
- pokud je období těhotenství více než 41 týdnů, ale nepřesáhne 41 týdnů a 7 dnů, mluví o "tendenci k perenazhivaniyu", ale narození je stále voláno včas (platí také termín "41+"
- pokud období těhotenství odpovídá plnému 42 týdnů nebo více, používá se termín "odložené těhotenství" a porod je pozván pozdě.
Co určuje termín narození
Při výpočtu předpokládaného data porodu je třeba také vzít v úvahu trvání menstruačního cyklu. Pokud je například menstruační cyklus více než 28 dní, pak je porod možný po dosažení 40 plných týdnů, tzv. Prodlouženého těhotenství. To znamená, že čím delší je menstruační cyklus, tím delší trvání těhotenství trvá. A u žen s krátkým menstruačním cyklem (méně než 28 dní) může začít pracovat po 36 týdnech.
Co podporuje perenashivanii
Dlouhodobé těhotenství se vyskytuje kvůli vlivu mnoha faktorů, ale hlavní příčinou je narušená neurohumorální regulace v mateřském organismu, která hraje roli při tvorbě generické dominanty. To znamená, že existují jak funkční poruchy v mozku, tak hormonální nerovnováhy (hormony, které "stimulují" nástup pracovní aktivity: estrogeny a hCG, progesteron a placentární laktogen, histamin a serotonin, prostaglandiny a další).
V některých případech se těhotenství po těhotenství nevyvíjí kvůli stavu těla matky, ale patologii plodu a / nebo placenty. V tomto ohledu jsou všechny faktory provokující pererashivanie rozděleny do 2 skupin: fetální a mateřské.
- Změny mateřství
- duševní trauma a stres,
- strach z porodu a strach z ztráty dítěte
- poškození mozku v minulosti
- endokrinní patologie (onemocnění štítné žlázy, diabetes, obezita),
- onemocnění zažívacího traktu a jaterní patologie,
- infantilismus
- odloženou chřipku nebo ARVI během těhotenství,
- dětské infekce v minulosti (spalničky, šarla a další),
- porucha menstruační funkce
- sexuální a obecný infantilismus,
- nádory dělohy,
- zánět pohlavních orgánů (cervikitida, endometritida nebo salpingo-ooforitis),
- ovariální dysfunkce,
- četné potraty,
- narození dítěte v historii
- hypodynamie během těhotenství,
- hrozba ukončení současného těhotenství a jeho farmakoterapie,
- věk (první narození po 30 letech),
- dědičnost (prodloužené těhotenství bylo zaznamenáno u žen příbuzných),
- preeklampsie.
- Změny v těle dítěte
- mozkové malformace (anencefálie, edém mozku, mikrocefalie)
- poruchy ve vývoji hypofýzy a nadledvinek,
- patologie ledvin plodu (polycystická),
- závěr závěsu
- adrenální hypoplazie,
- Downovu chorobu.
Patogeneze replanování
Placenta a změny v ní hrají důležitou roli v mechanismu vývoje transplantace. Zhoršení může být způsobeno pozdním nebo disociovaným zráním placenty, chronickou placentární insuficiencí nebo retencí imunologické tolerance placentou, která zabraňuje vzniku imunologických reakcí zaměřených na odmítnutí plodu včas.
Výsledné trofické a dystrofické změny amnionu a decidual membrány vedou k narušení syntézy prostaglandinů zapojených do generického aktu. Tam jsou také hormonální poruchy ve společném systému plodu-placenta-matky. Poměr gonadotropních hormonů se mění, obsah progesteronu, lidského choriového gonadotropinu a katecholaminů se zvyšuje, což povzbuzuje perenashivanie.
Makroskopicky se zvyšuje hmotnost placenty, i když její tloušťka je snížena. Placenta samotná je suchá a rozdělení na klíny je vymazáno. Dětské místo je také obarveno zelenými vodami (vypouštění mekonia kvůli hypoxii). Po celé ploše placenty jsou zaznamenány bílé srdeční infarkty a kalcifikace, místa mastného znovuzrození.
Změna a plodová voda. Amniotická tekutina ztrácí svou průhlednost a mění její složení.V případě mírné transfúze vody získávají opalescentní odstín a stávají se bělicí kvůli vlhkému tuku plodu a kožnímu epitelu rozpuštěnému v nich. Když dojde k hypoxii dítěte, voda se změní na zelenou nebo žlutou (vypouštění mekonia).
Fosfolipidová složka plodové vody se mění. Je porušován obsah lecithinu a sfingomyelinu, které jsou odpovědné za tvorbu povrchově aktivní látky (látky, která neumožňuje plicím vdechnout při inhalaci) v plicích dítěte. V důsledku zhoršené syntézy povrchově aktivního činidla vzniká nadměrně zralý plod syndrom respiračních poruch a tvoří v plicích hyalinové membrány.
Snížení objemu vody a změna fyzikálně-chemických vlastností snižuje baktericidní aktivitu plodové vody, zvyšuje se počet bakterií, což přispívá k vývoji plodové pneumonie u dítěte.
Snížení objemu plodové vody během těhotenství po skončení těhotenství je přímo úměrné délce nárůstu:
- v plném 41 týdnech se objem plodové vody sníží o 100 - 200 ml a je 600 - 700 ml (normální množství vody je 800 - 900 ml),
- v plném 42 týdnech se objem vody snižuje o faktor 2 až 350-400 ml,
- v celých 43 týdnech vody je velmi málo (200 - 300 ml) - výrazně nízká voda se vyvíjí,
- s výraznou změnou (44 a více týdnů) voda téměř vymizí, jejich objem je 40 - 60 ml.
Klinický obraz
V těhotenství po ukončení těhotenství se objevují následující příznaky:
- obvod břicha se snižuje o 5 - 10 cm v důsledku dehydratace (pokud se přemístí na více než 10 dní),
- snížení elasticity ženské pokožky,
- děloha se stává hustší tím, že snižuje objem vody a snižuje svalové vlákna dělohy,
- nízká hladina vody,
- hustota kostí lebky dítěte se zvyšuje, stehy a fontanely se stávají úzce a spojí dohromady (vaginální vyšetření)
- povaha srdcových tónů dítěte se mění při poslechu (srdeční tep zrychluje / zpomaluje, tóny srdce jsou tlumené nebo hluché), což svědčí o plodové hypoxii v důsledku placentární insuficience,
- kyslíkové hladovění plodu (snížení biofyzikálního profilu: snižuje perturbace, respirační pohyby, fetální tón),
- Cervikální "nezralost"
- zhoršení tělesné hmotnosti je sníženo nebo ztráta hmotnosti zaznamenána u těhotné ženy,
- místo mléka začne mléko proudit,
- výška dělohy se zvyšuje kvůli hypertonicitě dělohy a velké velikosti dítěte.
Co vypadá přezrálé ovoce?
Zanedbané dodávky končí s narozením plodu se známkami nadměrné zralosti:
- žádné originální mazivo, které vede k pokrčení pokožky,
- podkožní tuková vrstva je snížena,
- dlouhé nehty a nehty (stojí za okraje nehtů),
- dlouhé vlasy
- květy jsou zbarvené nazelenalé nebo nažloutlé (kvůli mekoniu, který byl ve vodách),
- husté kosti lebky, mohou být uzavřené prameny a švy,
- velké velikosti (velikost hlavy odpovídá horní hranici normálu nebo vyšší),
- délka ovoce je delší než obvykle (až 56 cm a více),
- je možný vznik hypotrofního plodu (následkem intrauterinního retardace růstu).
Rozšíření
Intrauterinní stav dítěte závisí do značné míry na délce následného ošetření, a proto následující stupně perenosheniya emitují:
Gestační doba je 41 celých týdnů. Stav dítěte je uspokojivý, ale dochází k nárůstu motorické aktivity a ke zvýšení srdečního tepu. Objem vody je mírně snížen, na 800-600 ml, bělavý a opalek.
Krk na konci těhotenství má nedostatečnou "zralost", zhutněný, vnitřní hrdlo jako hustý polštář. Hlava je uvolněná proti vstupu do pánve. Makroskopicky vypadá placenta jako úplné těhotenství. Novorozenci mají drobné příznaky nadměrné zralosti.
Kůže je v suchu, ale není v nízkém množství zbalená, sýrový maziva. Délka dítěte dosahuje 54 - 58 cm.
Zpravidla odpovídá 42 - 43 týdnů. U ženy neexistuje biologická připravenost děložního hrdla ke kontrakci, obvod břicha se každým dnem snižuje o 1-3 cm a výška dělohy se zvyšuje. Hlava není stlačena proti vstupu do kostní pánve. Zvýšené hladování kyslíku u plodu a placentární nedostatečnosti. Tóny srdce jsou tlumené a když se plod pohybuje, stává se častější nebo méně. Pohyby jsou vzácné, ale na ultrazvuku se objevují hluboké dýchací pohyby, někdy se mění na konvulzivní.
- zralost placenty 3 stupně
- vážnější nedostatek vody,
- zvýšení hustoty ozvěny vody,
- snížení průtoku krve v placentě.
Makroskopicky: placenta je tenká, suchá, rozdělení laloků je vymazáno.
Objem vody je výrazně snížen, vody samotné jsou bělavé a zakalené. Při narození se zaznamenává méněcennost fetálního močového měchýře (plochý) a membrány jsou husté a napnuté na hlavě dítěte. Dítě se rodí s jasnými známkami nadměrné zralosti a hypoxie.
Jedná se o extrémní stupeň odložení, který přesahuje 43 - 44 týdnů. Plod způsobuje několik selhání orgánů, kůže je barvená zeleně nebo žlutě, pupočník je tenký. Oblast placenty se nezvyšuje, ale její tloušťka se snižuje, dochází k několika kalcifikacím a bílým infarktem. Placenta je také zbarvená zelenožlutě žlutá.
Pravděpodobnost úmrtí plodu před a po porodu a počáteční kojenecká úmrtnost se významně zvyšuje.
Instrumentální metody
Z instrumentálních metod platí:
Dopplerovský průtok krve mezi děložní a placentou odhaluje známky stárnutí na místě dítěte: kalcifikace a doporučení, "ztráta hmotnosti" placenty, intenzita placentálního a uteroplacentálního průtoku krve je snížena.
U CTG je zjištěna bradykardie (méně než 120 úderů za minutu) a tachykardie (více než 160), což potvrzuje hypoxii plodu.
Vyšetřuje se povaha plodové vody ve fetálním močovém měchýři a v cervikálním kanálu. Pozorovaná zelenkavá nebo žlutá voda.
Po obdržení malého množství vody se zkoumá jejich složení. Ve vodách dochází ke zvýšení obsahu kreatininu a močoviny, kyseliny mléčné a celkového proteinu, stejně jako snížení glukózy. První známkou odlupování je změna poměru lecitinu a sfingomyelinu, je to 4/1 (ve zralém plodu, koeficient je 2/1).
Při ultrazvuku se měří růst plodu a vypočte se jeho hmotnost, zjistí se zvýšená hustota kraniálních kostí a intrauterinní malformace, stanoví se množství plodové vody a nedostatek vody. Suspenze tekutiny se vyskytuje ve vodách (zvýšená kapalina e-hustota), intra-placentární krevní tok se snižuje, známky centralizovaného krevního oběhu a pokles biofyzikálního profilu plodu jsou zaznamenány. Rovněž se vyhodnocuje stupeň zralosti dětské sedačky (při zatahování je to 3 stupně).
Důsledky
Dlouhodobé těhotenství negativně ovlivňuje stav plodu, komplikuje průběh těhotenství i porodu. Na konci období gestace replanting často vyvolává vývoj gestózy a anémie u ženy. Navíc se vyskytují nesrovnalosti v koagulaci krve těhotné ženy a nedostatek vody, který negativně ovlivňuje plod a průběh porodu.
Představuje pozdní narození
Možné komplikace porodu:
- předčasné prasknutí vody, když je krk stále "nezralý" nebo "není dostatečně zralý"
- patologické předběžné období,
- anomálie generických sil (kvůli těsným kostem lebky dítěte je narušena konfigurace lebky, což přispívá k slabosti kontrakcí nebo diskoordinace),
- dlouhotrvající porod (vyvolávají anomálie práce a absenci generického dominantního postavení),
- poranění porodu (poruchy měkkých tkání narození),
- předčasné oddělení placenty nebo její přírůstek (v důsledku metabolických a strukturálních poruch na dětském místě),
- pravděpodobnost krvácení se zvyšuje ve třetí fázi porodu nebo v časném po porodu,
- riziko vzniku infekčních komplikací v poporodním období se zvyšuje.
Nebezpečí pro plod
Co je plné vytrvalého plodu:
- hypoxie plodu během těhotenství a porodu (stárnutí placenty vede k vzniku placentární insuficience),
- asfyxie při porodu,
- poškození bronchopulmonálního systému (vývoj bronchopneumonie, atelectázy a dalších komplikací u dítěte po narození),
- neurologických poruch a infekčních procesů v kůži novorozence,
- poranění narození novorozence (cefalohematom a intrakraniální krvácení způsobené těsnými kraniálními kostimi a porušením konfigurace hlavy, zlomeniny končetin),
- úmrtí plodu během těhotenství, během porodu a v raném novorozeneckém období.
Frekvence úmrtí dítěte je přímo úměrná načasování změny. U 41-42 týdnů je to 1,1%, týden 43, 2,2% dětí je zabito, a v případě extrémního stupně zhoršení (44 týdnů nebo více) se úmrtnost zvyšuje na 6,6%.
Opakování výrazně zvyšuje frekvenci císařského řezu. Kromě toho odložené děti následně zaostávají ve fyzickém a duševním vývoji.
Péče o taktiku
Dokonce i ve stádiu přednatkové klinice se v mateřské nemocnici nabízejí ženy s tendencí k perevarivaniyu izolované v rizikové skupině a v plném 40-41 týdnech hospitalizace. Řízení těhotenství po ukončení těhotenství je podmíněno stavem plodu, připraveností děložního čípku, přítomností těhotenských komplikací a extragenitální patologie a dalšími faktory.
Zpoždění těhotenství se týká relativní indikace pro podání břicha. Císařský řez se provádí za přítomnosti souvisejících faktorů:
- "Nezralý" děložní čípek,
- prezentace konce pánevního plodu,
- zúžení pánve
- první narození ve věku 30 let nebo více
- zatěžkávání porodnické historie (narození mrtvého dítěte v minulosti, neplodnost, těhotenství v důsledku IVF),
- 2 a 3 stupeň placentární nedostatečnosti,
- zapletení kabelů
- extenzivní vložení hlavy, prodloužení končetin dítěte.
Při odhalení malformací neslučitelných s životem (při ultrazvukovém vyšetření) se provádí operace ničení ovoce.
Po prenatální hospitalizaci v mateřské nemocnici je pro ženu přidělena řada činností:
Cervikální přípravek
Pro zrychlení cervikálního zrání se používají prostaglandiny E2. Prostaglandiny se podávají intracervicky ve formě gelů a pesarů nebo vaginálních tablet. K otevření a změkčení děložního hrdla se také přidávají tyčinky - řasa. Těhotným ženám je také předepsána strava s vysokým obsahem rostlinných tuků (obsahujících prekurzory prostaglandinu) a léky, které stimulují produkci prostaglandinů (lineetol, retinol, Essentiale-forte).
V procesu přípravy děložního čípku, který trvá 5 až 7 dní, se denně provádí kardiotokografie (sledování srdečního tepu plodu) a dopplerometrická studie průtoku krve v mateřském systému plod-placenta.
Provádění porodu
V případě "zralého" děložního čípku, nepřítomnosti zhoršujících faktorů a uspokojivého stavu plodu se práce provádí přirozeně. Při vývoji patologického předběžného období se intravenózně injektuje gingivální. Indukce práce začíná otevřením plodového močového měchýře. Pokud po 4 hodinách neskončí kontrakce, začne intravenózní infúze prostaglandinů. Zrození se provádí pod kontrolou CTG, s prevencí intrauterinní hypoxie (kokarboxylázy, piracetamu, glukózy s askorbikem) a zavedení antispazmodiky každé 3 hodiny. Se zhoršením plodu a rozvojem komplikací (klinicky úzká pánve, nedostatečně intenzivní kontrakce), porod ukončí císařským řezem.
Otázka - odpověď
Ne, ale měli byste se poradit s lékařem, který přepočítá termín gestace ve všech směrech a doporučuje hospitalizaci.
AnoPři oddálení by se neměl opouštět sex. Za prvé, sperma obsahuje prostaglandiny, které urychlují zrání děložního čípku, a za druhé, během orgasmu se uvolňuje oxytocin stimulující kontrakci dělohy.
Téměř vždy s post-těhotenstvím na ultrazvuku je stanoveno stárnutí placenty. V některých případech je však možné identifikovat "starou" placentu (3 stupně zralosti) a v rozmezí 27 - 32 týdnů. To není důkaz o repozici, ale o placentární nedostatečnosti.
Dlouhodobé těhotenství je co?
Pokud ve 40 týdnech je děloha u ženy nezralá, ve většině případů můžeme mluvit o odložení těhotenství. Těhotenství se nazývá těhotenství, které trvá 42 týdnů nebo více. To znamená, že jakmile gestační věk "překročí" dva týdny více než běžné období, je třeba se uchýlit k určitým opatřením. Podle stávajících statistik počet odložených těhotenství je od 4% do 14% z celkového počtu.
Děti, které se narodily po uplynutí lhůty, jsou jasné náznaky nadměrné zralosti. Kůže těchto dětí je obvykle zbavená a dehydratována, nehty jsou příliš dlouhé, na těle nejsou žádné původní maziva a tenká mastná vrstva. Ve většině případů jsou u odložených dětí těžké kraniální kosti, stejně jako úzká fontanel. Vzhledem k tomu, že celý tento čas plod roste a místo se zmenšuje, stane se přeplněným a často se ukazuje, že tyto děti mají "pečlivé" ucho nebo "rozvinutou" nohu. Při ultrazvukovém vyšetření jsou známky stárnutí placenty velmi jasně viditelné během ústupu. Ukazují, že placenta už nemůže vyrovnávat s potřebami rostoucího dítěte. U dětí narozených po 42 týdnech jsou výrazné léze centrální nervové soustavy 2-5krát častější. S ohledem na vysoký výskyt komplikací u dítěte zpravidla lékaři nečekají, až termín nedosáhne 42 týdnů, ale porodí na 41. místě.
Ale abychom mohli vyvozovat správné závěry, ať už je to odložené těhotenství nebo ne, je důležité znát přesné datum koncepce, protože bez tohoto je prostě nemožné správně vypočítat očekávaný datum narození. V důsledku toho může žena a její lékař myslet, že termín vypršel, i když ve skutečnosti to nemusí být případ. To platí zejména u žen, které mají pod svým srdcem velké dítě a kteří nevědí přesné datum svého posledního menstruačního období před těhotenstvím. V tomto případě existuje velké riziko, že ultrazvukový snímač bude chybně použit i ve výpočtech da.
Existuje test pro stanovení připravenosti k porodu. Říká se to mammar. Její význam je následující: žena by měla sedět nebo si ležet v pohodlné pozici pro ni, relaxovat. Měly by být hodiny poblíž. Žena by měla dráždit bradavky a areola prsty po dobu 1 minuty každé 3 minuty. Vše, co musíte udělat, je asi 5-6 přístupů. V tomto případě by druhá ruka měla být na břiše, aby bylo možné sledovat kontrakce. Pokud během prvních 3 minut od začátku podráždění bradavek se objeví první kontrakce a za 10 minut bude alespoň tři, test je pozitivní. Pokud k tomu nedojde a žena je již 40 týdnů, test je negativní a indikuje prodloužené těhotenství.
Faktory a příčiny po těhotenství
Existují určité rizikové faktory, u kterých je těhotenství s největší pravděpodobností zpožděním těhotenství.
- pozdní puberty ženy
- její menstruační dysfunkci
- významné metabolické poruchy,
- endokrinní choroby, problémy s štítnou žlázou,
- zánětlivé (zejména chronické) nemoci pohlavních orgánů,
- preeklampsie (toxikóza druhé poloviny těhotenství),
- infantilismus
- již převedené infekční nemoci z dětství,
- vážné duševní poranění.
Kromě toho, jestliže žena v historii už měla perenosheniya nebo potrat, pravděpodobnost pozdního porodu během následujícího těhotenství výrazně zvyšuje.
Mimochodem, někdy porod začne z psychologických důvodů. Například, různé strach máma. To platí zejména pro ženy, které během těhotenství nasměrovaly veškeré své úsilí na uchování těhotenství s vysokou pravděpodobností selhání. Jakmile začnou první kontrakce a napětí hladkých svalů dělohy, vědomí ženy zvyku začíná blokovat práci.
Stupně těhotenství po skončení těhotenství
Kromě skutečného prodloužení těhotenství stále existuje falešná (delší těhotenství). Toto je, když se dítě navzdory zvýšení gestace rozvíjí normálně a rodí se bez známky nadměrné zralosti. Placenta se v tomto případě také formuje na čas a nestárne. Proto je prodloužené těhotenství považováno za normální. To je způsobeno zvláštnostmi pomalého vývoje plodu.
Pravé odložené těhotenství je charakterizováno následujícími příznaky po týdnu 42:
- úbytek hmotnosti těhotných o více než 1 kg,
- snížení objemu břicha o 5 cm nebo více, kvůli poklesu množství plodové vody (nízká hladina vody),
- na vaginální vyšetření lékaři zaznamenávají zvýšení hustoty kostí plodové lebky,
- fetální hypoxie - kyslíková deprivace (určená lékařem podle výzkumu),
- místo mléka začíná žena produkovat mléko z mléčných žláz,
- nezralý děložní čípky v plodném těhotenství (38-40 týdnů).
Normálně množství fetální vody dosáhne 1100-1200 ml do konce těhotenství (40 týdnů). Jejich objem se s každým dalším týdnem snižuje o 150-200 ml. Jejich složení se také mění. Vody získávají zakalenou a bělavou barvu kvůli přítomnosti syrového maziva. Fetální vody mohou být také nazelenalé nebo nažloutlé kvůli přítomnosti mekonia (původních výkalů) v plodu.
Existují 3 stupně retence plodu.
- gestační období je prodlouženo o 1 týden,
- uspokojivý stav plodu, vyznačující se zvýšeným pohybem,
- Objem plodové vody je 600-800 ml (podle ultrazvuku). když jsou používány, je bělavá barva namísto průhledné,
- děložní děloha není dostatečně zralá a prezentující část plodu není pevně přitisknutá proti vstupu do malé pánve - to je určeno lékařem pomocí vaginální vyšetření,
- kůže novorozenců je suchá, množství syrového mazacího prostředku se snižuje (bělavá hmota na kůži dítěte při narození). Délka dítěte může být 52-58 cm.
První stupeň tažení by se měl odlišit od delšího těhotenství.
- dodatečné vybavení po dobu 2-3 týdnů,
- u těhotné ženy není cervik dostatečně zralý. Současná část plodu je slabě přitisknutá na vstup do pánve,
- obvod břicha klesá každý den o 1-3 cm,
- výrazná hypoxie plodu a nedostatečnost placenty - zjištěno počtem srdečních tepen, CTG a ultrazvukem,
- fetální srdeční tep je tlumen, když se pohybuje, stává se buď častěji nebo méně (určeno podle CTG). Pokud se nezmění s pohybem dítěte, pak to indikuje hypoxii,
- fetální pohyby se stávají vzácnějšími
- na placentografii (ultrazvuk) je určen ztenčením placenty. Také podle ultrazvuku je výrazný nedostatek vody a pokles průtoku krve v placentě,
- novorozenec má téměř všechny známky nadměrné zralosti (viz níže) a hypoxie,
- vody jsou zakalené, bílé barvy,
- porod je často doprovázeno dlouhým předběžným obdobím (nepravidelné, nízké bolestivé kontrakce na samém začátku práce), časné nebo předčasné vypouštění vody, slabost práce, poporodní krvácení a patologie placenty,
- nejčastěji využívají císařský řez.
- odložení po dobu 3-4 týdnů (43-44 týdnů),
- tento stupeň je extrémní, protože kromě závažné hypoxie se může v plodu vyvinout sekundární podvýživa (nízká tělesná hmotnost)
- Kůže novorozence má zelenožlutý odraz v důsledku hypoxie a mekonia v plodové vodě,
- ve třetím stupni existuje riziko předčasného přerušení placenty, nejčastěji na počátku porodu,
- v tomto případě se novorozenci narodí ve velmi vážném stavu (na stupnici Apgar, méně než 3 body),
- množství plodové vody je výrazně sníženo.
Známky plodového přezření (syndrom Bellentaine-Runge)
- kůže a pupeční šňůra mají žlutozelený odstín,
- vráskání kůže nohou a dlaní - macerace (kvůli dlouhodobému pobytu ve vodách),
- tam je malý nebo méně syrové mazání,
- pokožka získá "senilní" vzhled díky vyčerpání podkožního tuku a tvorbě záhybů na těle,
- velké dítě nebo naopak s hypotrofií (méně často),
- na ruce dlouhých nehtů
- kosti lebky jsou husté, fontány jsou zúžené.
Dítě je považováno za post-mortem, jestliže existuje více než dva z výše uvedených symptomů.
Počet odložených dnů není nejspolehlivější známkou patologií. Hodně závisí na charakteristikách matky a plodu, stejně jako na vývoji a stavu placenty. Někdy se stává, že pererashivanie po dobu 1-2 týdnů je doprovázeno známkami třetího stupně. Naopak při prodloužení doby trvání práce po dobu 2-3 týdnů nemusí plod vykazovat známky nadměrné zralosti.
Příčiny po těhotenství
Četné faktory ovlivňující reprodukční funkci ženy mohou sloužit jako základ pro těhotenství po skončení těhotenství. Prodloužené těhotenství se často vyskytuje u žen s poruchou menstruační funkce (časná nebo pozdní menarche, nepravidelná menstruace, algomenorea) a sexuální infantilismus. V budoucnu mohou infekce dětského věku v budoucnu ovlivnit průběh těhotenství - spalničky, šarla, parotitis, rubeola atd., Stejně jako chřipka nebo ARVI během současného těhotenství.
Mezi příčiny těhotenství po skončení těhotenství jsou často zaznamenány ženské endokrinní nemoci (poruchy štítné žlázy, diabetes mellitus atd.), Gastrointestinální onemocnění a onemocnění jater. Tyto stavy mohou narušit hormonální metabolismus a způsobit setrvačnost dělohy, její sníženou excitabilitu. Záněty reprodukčních orgánů (adnexitida, endometritida, cervikitida), nádory dělohy (fibroidy, fibroidy), dysfunkce vaječníků, gestace a umělé ukončení těhotenství v dějinách mohou také vést ke změnám neuromuskulární regulace dělohy.
Odložené těhotenství může být způsobeno nedostatečnou fyzickou aktivitou, prodlouženým odpočinkem v posteli, duševním traumatem a emočním utrpením, které žena postihla. Kromě všech výše uvedených skutečností přispívá k prodloužení těhotenství léčebná terapie s hrozbou potratu, předchozí porod s velkým plodem, první narození starší 30 let, panvová prezentace plodu, patologie předchozího těhotenství. Není vyloučeno, že odložené těhotenství může být způsobeno onemocněním plodů, především vývojovými vadami centrálního nervového systému (hydrocefalus, anencefálie, mikrocefalie), Downovým syndromem, polycystickou chorobou ledvin, patologií nadledvinek atd.
Vzhledem ke složitým mechanismům zahrnujícím centrální nervový systém se podílí na nástupu, průběhu těhotenství a vývoji práce hormony (estrogeny, gestageny, glukokortikoidy, hCG, acetylcholin, katecholaminy, serotonin, histamin), enzymy, elektrolyty, stopové prvky a vitaminy. systém neuroendokrinní regulace může vyvolat těhotenství po skončení těhotenství.
Symptomy těhotenství po skončení těhotenství
Pozdější těhotenství je indikováno především tím, že nepřesáhne chronologické období těhotenství, ale změnami placenty a plodu. Při těhotenství po 290 dnech po těhotenství žena snížila objem břicha o 5-10 cm a tělesnou hmotnost na kilogram nebo více, což je způsobeno poklesem plodové vody. V této souvislosti těhotná žena snížila turgor pokožky, zvýšila hustotu dělohy a nezralost děložního čípku. Může dojít k výtoku z mléčných struků namísto kolostra.
Provedení vaginálního vyšetření u pacienta s těhotenstvím po skončení těhotenství odhaluje zvýšenou hustotu kostí lebky v plodu, zuřivost fontanel a kostní švů. Během auskultace břicha jsou slyšeny tlumené srdeční zvuky plodu s nepravidelnou frekvencí a rytmem, což svědčí o hypoxii plodu. Objektivní potvrzení diagnózy těhotenství po skončení těhotenství lze získat pomocí inštrumentálních studií.
Taktika porodu v těhotenství po skončení těhotenství
Těhotné ženy po dobu 41 týdnů těhotenství podléhají hospitalizaci na oddělení patologie těhotných žen, kde se po dodatečném vyšetření rozhoduje otázka narození taktiky. V případě těhotenství po skončení těhotenství je možný vývoj spontánního porodu, avšak při jeho nepřítomnosti se uplatňuje umělá indukce narození.
Pokud není děložní hrdlo několik dní k dispozici, používá se lokální podávání speciálních hormonálních gelů, jejichž působením se změní děložní čípka a rozšíří se cervikální kanál. Pak předepisuje terapii a stimuluje kontraktilní činnost dělohy. Přírodní porod v těhotenství po skončení těhotenství vyžaduje nepřetržité sledování srdeční činnosti plodu (poslech srdečního tepu, fonokardiografie plodu).
V některých případech (v případě akutní intrauterinní hypoxie, slabosti pracovních sil, klinicky úzké pánve, panvová prezentace plodu, přítomnost jizev na děloze apod.), Chirurgické podání žen s těhotenstvím po skončení těhotenství pomocí vakuové extrakce nebo porodních kleští nebo s použitím císařského řezu.
Komplikace po těhotenství a jejich prevence
Pěsti, které doprovázejí odložené těhotenství, mohou být komplikovány dlouhotrvajícím průběhem, předčasným prasknutím vody, vývojem nesourodé pracovní aktivity, hypo- a atonickým krvácením, infekčními komplikacemi (endometritida, metotromflebitom, mastitida). V poporodním období se kvůli snížené kontraktilitě dělohy často vyvíjí lohiometr.
Nebezpečí postnatálního těhotenství pro dítě jsou možná hypoxie plodu a zadusení novorozence, vývoj mozkových lézí, poranění porodů, aspirace mekonia a plodové vody. Stav dětí narozených po těhotenství se zhoršuje závažnou žloutenkou, hormonálními krizemi, infekčními kožními lézemi a neurologickými poruchami. Následně často zaostávají za normálním tělesným a duševním vývojem.
Provádění těhotenství u pacientů s rizikem opětovného výsadby vyžaduje velkou pozornost pěstounky-gynekologa. V případě neočekávání porodu v předpokládané době je nutné hospitalizovat těhotnou ženu v mateřské nemocnici pro vyjasnění podmínek těhotenství, stavu plodu a rozhodnutí o vydání porodu.
Příčiny patologického stavu
Četnost porodu po 40-42 týdnech je asi 8% případů, což zvyšuje výskyt onemocnění novorozenců na 29%. Existuje mnoho faktorů, které vedou k pozdnímu doručení. Hlavním důvodem tohoto jevu je hormonální nerovnováha, která způsobuje inhibici aktivity hormonů odpovědných za pracovní činnost.
Existuje řada dalších faktorů, které mají nepříznivý vliv na průběh těhotenství:
- poruchy pohlavních orgánů (pozdnější menarche, nepravidelný menstruační cyklus, sexuální infantilizmus),
- minulé infekční nemoci
- přítomnost nádorů v děloze (fibroidy, fibroidy),
- endokrinní onemocnění (patologie štítné žlázy, diabetes, obezita),
- zánětlivé procesy v genitáliích,
- poruchy vaječníků,
- pozdní toxikóza,
- předtím přenesl četné potraty,
- první těhotenství po 35 letech
- velký plod nebo panvová prezentace,
- dědičný faktor.
Příčinou těhotenství po skončení léčby může být patologický vývoj plodu. Takže v období po 40. týdnu jsou v novorozenci často diagnostikovány onemocnění centrálního nervového systému (hydrocefalus, mikrocefalie), genetické nemoci (Downův syndrom), patologické stavy v ledvinách a nadledvinách.
Jedním ze spouštěcích faktorů je nízká fyzická aktivita. Především se týká těch budoucích matek, kteří strávili spoustu času pozorováním odpočinku z důvodu hrozby potratu. Psychologické příčiny nejsou vyloučeny. U žen s nestabilním duševním systémem, náchylných k útokům paniky a depresí, charakterizovaných zvýšenou podezíravostí a úzkostí, může být pracovní činnost blokována podvědomě kvůli zvýšené obavě z pracovního procesu.
Symptomy
U plodu v děloze poskytuje příroda ideální podmínky pro vývoj a ochranu. Ale po uplynutí předepsané doby klesá množství plodové vody, což brání jejímu dalšímu rozvoji.

Prodloužené těhotenství se projevuje následujícími příznaky:
- snížení objemu břicha o 5-10 cm,
- ztráta hmotnosti o 1 kg nebo více,
- snížení elasticity břišní kůže,
- hypertonii dělohy, zvýšení jeho hustoty, zvýšení výšky pánevního dna,
- přítomnost kyslíkového hladovění plodu - pomalý nebo rychlý srdeční tep, snížení počtu denních poruch, zvýšení hustoty kostí lebky, strnulost fontanel,
- nezralost děložního čípku,
- ztenčení (stárnutí) placenty - změna tkání, vaskulární skleróza, deformace chorionických vil,
- uvolnění mléka z bradavek.
Přítomnost těchto příznaků umožňuje diagnostikovat odložené těhotenství a zvážit stav patogenní a potenciálně nebezpečné matky. Obvykle jsou tyto příznaky pozorovány při prodloužené práci po dobu delší než 10 dnů.
Aplikace mifepristonu
Tato léčiva se užívá primárně pro nouzovou antikoncepci a potrat v ranném těhotenství (až 6 týdnů). Při pronikání do těla zabraňuje působení progesteronu. Forma léků - tabletky. Tento nástroj je také používán ke stimulaci práce v plném těhotenství, počínaje od 38. týdne.

Snížením koncentrace progesteronu a vyvoláním kontraktilní aktivity dělohy stimuluje mifepriston pěst. Užívání drogy je přípustné pouze ve specializované zdravotnické instituci. Nejprve těhotná žena užívá první dávku (200 mg). Pokud nedojde k podání do 24 hodin, je pacientovi podána další tableta (200 mg).
Mifepriston je použitelný v těhotenství po skončení těhotenství k podnícení porodu a porodu pouze při absenci kontraindikací přirozeného porodu. Rozhodnutí o užívání drogy přijalo několik odborníků po předběžném důkladném vyšetření těhotné ženy.
Během porodu je nutné sledovat plodovou srdeční činnost a přijmout preventivní opatření zaměřená na potlačení rizika hypoxie plodu.
Prevence
Neexistují žádná specifická opatření pro prevenci těhotenství po skončení těhotenství, zejména proto, že žena ji nemůže vždy předem předpovědět.Pokud by však byla podobná situace pozorována v příštím rodinném domě (matka, teta, babička) nebo v těhotné ženě měla předchozí příčiny pozdního porodu, musíte pečlivě sledovat preventivní opatření k prevenci patologických stavů u dítěte.
Patří sem:
- včasná detekce a léčba endokrinních poruch a zánětlivých onemocnění panvových orgánů,
- Zodpovědný postoj k plánování těhotenství, vyloučení potratů,
- narození prvního dítěte do 35 let
- registrace v konzultacích žen v raných fázích (nejpozději 12 týdnů),
- vyloučení špatných návyků
- kompletní vyváženou výživu bohatou na zeleninu, ovoce, mléčné výrobky, vyloučení z menu tučných, kořeněných potravin, stejně jako rychlé občerstvení,
- pečlivé sledování průběhu menstruačního cyklu s cílem přesně určit gestační věk a předpokládané datum narození,
- pravidelné návštěvy lékaře, provádění všech jeho doporučení a jmenování.



