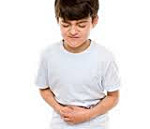
Pankreatitida u dětí - zánět tkáně a pankreatických kanálků v důsledku zvýšené aktivity vlastních pankreatických enzymů. Pankreatitida u dětí se projevuje akutní epigastrickou bolestí, dyspeptickými poruchami, horečkou av případě chronické anorexie, nestabilní stolicí, ztrátou hmotnosti, asthenovegetativním syndromem. Diagnóza pankreatitidy u dětí je založena na výsledcích studie enzymů v krvi a moči, koprogramy, ultrazvuk, radiografie, CT skenování břišní dutiny. Při pankreatitidě u dětí se ukáže šetrná strava, antispazmodická a antisekreční terapie, enzymatické přípravky, antibiotika a v případě potřeby i chirurgický zákrok.
Klasifikace pankreatitidy u dětí
Podle povahy průběhu pankreatitidy u dětí mohou být akutní a chronické. Akutní pankreatitida u dětí je charakterizována katarálním zánětem a edémem slinivky břišní, ve vážných případech - krvácení, tkáňová nekróza a toxémie. U chronické pankreatitidy u dětí probíhá zánětlivý proces na pozadí degenerativních změn - roztroušené sklerózy, fibrózy a atrofie pankreasu pankreatu a postupné narušení jeho funkce. U dětí ve školním věku je častější chronický, často latentní průběh pankreatitidy a akutní forma je vzácná ve všech věkových skupinách.
V závislosti na klinických a morfologických změnách pankreatu se vyskytují akutní edematózní (intersticiální), hemoragická, purulentní pankreatitida u dětí a tuková nekróza pankreatu.
Chronická pankreatitida u dětí může mít různý původ (primární a sekundární), v průběhu (recidivující a latentní), v závažnosti (mírné, středně těžké a těžké formy). Opakovaná pankreatitida u dětí prochází stadiemi exacerbace, remisí exacerbace a remisí, latentní - není doprovázena závažnými klinickými příznaky.
Reaktivní pankreatitida u dětí, vyvíjející se jako reakce pankreatu na různé zánětlivé onemocnění gastrointestinálního traktu, může být reverzibilní s odpovídající léčbou základní patologie nebo jít do "pravé" pankreatitidy, doprovázené zničením žlázy. Dědičná pankreatitida se v dětech vyznačuje autosomálním dominantním typem.
Příčiny pankreatitidy u dětí
Vývoj pankreatitidy u dětí je způsoben patologickým účinkem aktivovaných enzymů (především proteáz) na pankreas, které poškozují tkáně, vylučovací kanály a žlázové žlázy. Samodestrukcí orgánu dochází k vývoji zánětlivé reakce v něm a uvolňování enzymů a produktů rozkladu toxických tkání do krve a lymfy vede k silné všeobecné intoxikaci.
Chronický zánět ve většině případů je druhotný a může být způsoben akutní pankreatitidou u dětí.
Manifestace pankreatitidy u dětí se objevuje pod vlivem různých etiologických faktorů mechanické, neurohumorální a toxicko-alergické povahy.
Důvodem pankreatitidy u dětí může být porušením odlivu pankreatické sekrece, která se vyskytuje při rozšiřování anomálie nebo ucpání výstupních kanálech slinivky břišní, dvanáctníku 12 a žlučníku tupé poranění břicha, Helmintiáza (askarióza), proti gastrointestinálních poruch (peptický vřed, gastroduodenitis, cholecystitida , hepatitida, onemocnění žlučníku), maligní onemocnění (karcinom pankreatu).
Nadměrná stimulace slinivky břišní se zvýšenou aktivitou pankreatických enzymů se může vyvinout s nesprávnou výživou dítěte - porušení způsobu stravování, přejídání, konzumace mastných kyselin, koření, čipů, sycených nápojů, rychlého občerstvení atd. Závažná toxicita alergická vede k rozvoji pankreatitidy u dětí reakce na potraviny a léky (kortikosteroidy, sulfonamidy, cytotoxické léky, furosemid, metronidazol, NSAID).
Pankreatitida u dětí může být spojena s onemocněním pojivové tkáně, endokrinopatií, metabolickými poruchami (obezitou, hemochromatózou), hypotyreózou, cystickou fibrózou, chronickým renálním selháním, akutními virovými a bakteriálními infekcemi (mumps, kuřecí neštovice, infekce herpes viru, peterní teaters, peptiterterosis, peptiterotis, peptický vřed, epidemická parotitis,
Akutní forma
Tato forma onemocnění je charakterizována otokem pankreatu a zánětlivými jevy v ní. V případě složitého výcviku u dítěte je možné:
- příznaky intoxikace,
- vzhled ohnisek krvácení,
- ohnisky zničení v žláze.
Komplikace u dětí jsou poměrně zřídka diagnostikovány a četnost jejich výskytu nezávisí na věku.
Chronická pankreatitida
Tato forma onemocnění je především zánět pankreatu, který se vyvíjí paralelně s růstem pojivové tkáně v orgánových a atrofických změnách v ní. To vede k dysfunkci těla a nedostatečné produkci pankreatických enzymů. Chronický proces v pankreatu může mít jiný klinický průběh. Stává se to:
- latentní (asymptomatická),
- opakující se.
Průběh onemocnění
V závislosti na závažnosti patologického procesu a klinických projevech onemocnění se rozlišuje následující závažnost pankreatitidy:
Následující faktory předpovídají výskyt zánětlivého procesu v pankreatu:
- porušení vylučování pankreatických enzymů kanály,
- poškození břišní stěny,
- helminthiasis,
- onemocnění jiných orgánů trávicího systému,
- genetická predispozice
- malformace pankreatu a jeho kanálů.
Také způsobit výskyt nemoci mohou určité léky. Patří mezi ně některé antibiotika, sulfonamidy, nesteroidní protizánětlivé léky, glukokortikoidy.
Příčinou reaktivní pankreatitidy lze přenášet bakteriální a virové infekce. Relativně vzácná onemocnění se vyskytuje na pozadí:
- systémová patologie pojivové tkáně
- hyper- nebo hypofunkce štítné žlázy,
- metabolických patologií.
Pod vlivem všech výše uvedených faktorů se aktivita pankreatických enzymů zvyšuje, což také poškozuje tkáň orgánu. Když k tomu dojde, zničení jeho látky, kanálů a krevních cév, které způsobují reakci na zánětlivou odpověď těla a intoxikační syndrom, v důsledku proniknutí do produktů rozkladu krve tkání a enzymů.
Klinické projevy
Nejčastěji se pankreatitida u malých dětí vyskytuje v chronické formě a příznaky jsou mírné nebo středně závažné. Ve stáří a ve věku dospívání je onemocnění závažnější, někdy s poměrně výrazným syndromem bolesti a intoxikace.
Hlavní příznaky akutní pankreatitidy u dětí jsou následující:
- bolest v horní části břicha,
- bolest dává hrudní páteři,
- dyspeptické příznaky (nauzea, zvracení, průjem, břišní distenze),
- sucho v ústech
- bělavý povlak na povrchu jazyka,
- zvýšení teploty na 37,0-37,3 ° С,
- celková slabost, únava,
- bledost pokožky.
Pokud má chronická pankreatitida latentní průběh, pak její příznaky jsou obvykle mírné. Dítě má občas malou bolest břicha, doprovázenou nevolností a porušením židle.Tyto příznaky onemocnění se zvyšují s dietními poruchami nebo po fyzickém nadměrném zatížení. Mohou se vyrušit z několika hodin na tři nebo čtyři dny a úplně zmizí, když se obnoví výživa.
Diagnostika
Pokud existují stížnosti poukazující na pediatrickou pankreatitidu, měli byste se obrátit na svého pediatra nebo pediatrického gastroenterologa. Zkušený lékař může na základě stížností, anamnézy o nemoci a objektivních vyšetřeních dokázat podezření na pankreatickou patologii.
Pro objasnění diagnózy určí následující další studie:
- kompletní krevní obraz
- test glukózy v krvi
- stanovení hladiny amylázy
- coprogram
- definice pankreatické elastázy.
Jak léčit pankreatitidu u dětí
Léčba pankreatitidy u dětí musí být komplexní, včetně farmakoterapie, dietní terapie a lázeňské léčby bez exacerbace. Při akutním zánětlivém procesu se léčba provádí v nemocnici. Během tohoto období je důležité poskytnout dítěti fyzický a psycho-emoční klid. Chcete-li to provést, v případě potřeby určete sedativní léky.
Po vymizení příznaků exacerbace se další léčba provádí ambulantně pod dohledem gastroenterologu a místního pediatra. Chronická pankreatitida u většiny dětí má dobrou prognózu. S komplexním terapeutickým přístupem a diety úplně zmizí příznaky onemocnění.



Lékařská terapie
Následující skupiny léčiv se používají při léčbě této patologie.
- Antispazmodika. "No-shpa", "Papaverin", "Eufillin".
- Analgetika. "Analgin", "Paracetamol".
- Pankreatické enzymy. Tablety "Pancreatin", "Creon".
- Antisekreční drogy. "Lansoprazol", "Famotidine".
- Antacidová činidla. "Gasterin gel", "Megalak".
V posledních letech se objevily klinické doporučení týkající se užívání nového léku Octreotide. Jeho hlavní účinná složka má strukturu podobnou somatostatinu, hormonu, který reguluje sekreční aktivitu pankreatu.
Dieta terapie
Důležité v léčbě pankreatitidy je spojeno se speciální dietou. Jeho hlavním cílem je omezit tvorbu pankreatických enzymů a eliminovat jejich škodlivé účinky na tkáň žláz. Zároveň se jedná o stravu pro děti s pankreatitidou, která odpovídá energetickému výdělku dítěte a poskytuje mu potřebné množství životně důležitých látek.
V případě zánětu pankreatu je dítěti předepsáno léčebný stůl 5n podle Pevsnera. Vylučuje použití jakýchkoli extrakčních látek, stejně jako produktů stimulujících sekreci žaludku. Menu neobsahuje masové a rybí polévky, čerstvé bylinky, zeleninu, ovoce.
Při výskytu příznaků exacerbace v prvních dvou dnech se doporučuje dietu "hladovění":
- odvar z boků,
- minerální voda (bez uhlovodíků)
- zelený čaj bez cukru.
Poté se dieta postupně rozšiřuje, nejprve v menu pro děti s pankreatitidou, kterou přidávají:
- strouhaná tvarohová hmota
- kapaliny,
- želé z mléčných výrobků.
Pátý nebo šestý den jsou povoleny bramborové brambory (brambor, cuketa, mrkev), které se protřejí sítem zeleninového vývaru.
Počínaje sedmým až osmým dnem by měly jídla obsahovat bílkovinné potraviny:
- nízkotučné masové kuličky (kuřecí, krůtí),
- vařené ryby.
Potraviny bez zhoršení
Po vyčerpání příznaků exacerbace by mělo dítě pokračovat v péči o správnou výživu doma. Doba trvání diety je stanovena individuálně, ale obvykle je předepsána po dobu nejméně šesti měsíců.
Následující produkty by měly být z menu vyloučeny:
- maso a rybí výrobky mají vysoký obsah tuku,
- uzené a uzené výrobky
- koncentrované masové bujóny,
- pikantní pokrmy, marinády,
- potraviny s vysokým obsahem kakaa (cukrovinky, čokoláda),
- chlazené dezerty (zmrzlina, želé),
- sýtené nápoje.

Lázeňská léčba
Být ve specializovaném sanatoriu je doporučeno pro děti během remise nemoci. Přijímání slabě alkalických minerálních vod ukazuje např. Yessentuki, Morshin, Borjomi.
Léčba obvykle trvá asi měsíc. Pro děti je množství minerální vody stanoveno na základě poměru 10-15 ml pro každý rok života. V prvních dnech je dítěti přiděleno pouze třetina vypočteného objemu a postupně se zvyšuje množství minerální vody.
Lidské léky při léčbě pankreatitidy jsou doplňkem k hlavnímu léčení. Pro orální podání lze doporučit bylinný přípravek podle Kovalevy, který ve stejných poměrech obsahuje:
- heřmánek květiny
- plantain leaves,
- mátou
- Třezalku tečkovanou
- tráva repeshka.
Polovina lžíce bylinné medicíny je nalita se dvěma šálky vroucí vody a infuse asi půl hodiny. Vezměte si tři lžíce čokolády čtyřikrát denně 15-20 minut před jídlem. Doba trvání léčby je přibližně týden.
Co je prevence?
Prevence pankreatitidy je v souladu s pravidly a normami výživy doporučenými pro děti různých věkových skupin. Dítě by mělo být podáváno pravidelně po celý den, doporučený počet jídel - čtyři až pětkrát. Menu by mělo vyloučit výrobky, které agresivně působí na pankreas a obsahují velké množství barviv a konzervačních látek.
Kromě toho, aby se zabránilo pankreatitidě u dítěte, je nutné dodržovat určitý denní režim a trávit více času venku. Za přítomnosti patologie gastrointestinálního traktu (duodenitida, biliární dyskineze) je zapotřebí jejich včasná léčba a dodržování vhodné stravy.
Co je pediatrická pankreatitida?
Pankreatitida je zánětlivé onemocnění slinivky břišní. Pankreas je orgán, který je součástí trávicího systému a je anatomicky umístěn těsně za žaludek.
Toto tělo produkuje hormony inzulín a glukagon, které regulují množství cukru v těle.
Ale pankreas je také důležitá při trávení. Vytváří potřebné enzymy, které pomáhají recyklovat jídlo, které jíme.
Pokud je pankreas zdravý, enzymy nejsou aktivní, dokud nedosáhnou duodena. Když se však žláza zapálí, enzymy se aktivují v počáteční fázi, zatímco jsou stále v samotném orgánu a agresivně ovlivňují vnitřní struktury.
Pankreatické tkáně, které produkují enzymy, jsou poškozené a přestávají produkovat nové enzymy. Po čase může být toto poškození tkáně chronické.
Akutní pankreatitida
Akutní pankreatitida je ostrý zánět, který trvá krátkou dobu. Průběh onemocnění se liší od mírného nepohodlí až po závažné, život ohrožující onemocnění. Většina dětí s akutní formou onemocnění se plně uzdraví po správné léčbě. V závažných případech vede akutní forma k krvácení do orgánu, závažné poškození tkáně, infekce a tvorba cyst. Závažná pankreatitida poškozuje další důležité orgány (srdce, plíce, ledviny).
Ve vzácných případech opakované záchvaty akutní pankreatitidy povedou k chronickému průběhu onemocnění, což nakonec způsobí trvalé poškození pankreatu.
Akutní pankreatitida u dětí obvykle probíhá rychle, během týdne. Je však důležité předem vidět příznaky a konzultovat specialisty, aby se snížilo riziko komplikací.
Nejčastějším příznakem akutní pankreatitidy je intenzivní bolest v horní části břicha. Tato bolest je obvykle mnohem závažnější než typická kolika. Může být konstantní, spasmodický, po jídle zhoršen. Je těžké, aby dítě bylo v pořádku.
Jiné příznaky pankreatitidy u dětí:
- otok, citlivé břicho,
- bolest dává v zádech,
- nevolnost
- zvracení
- ztráta chuti k jídlu
- vysoká teplota
- búšení srdce.
Léčba akutní pankreatitidy u dětí
Léčba pankreatitidy u dětí je podpůrná léčba. Neexistuje jediný přípravek nebo léčba, která by pomohla obnovit pankreas. Děti trpící bolestí břicha mohou dostat bolesti. Nevolnost a zvracení jsou léčeny antiemetickými léky.
Pokud dítě nemůže jíst, protože má bolesti, nevolnost nebo zvracení, není krmen, ale podává tekutinu žílou, aby nedošlo k dehydrataci.
Dítě může začít jíst, když se cítí hladný a je připraven jíst. Pokud jde o výživu, určitá strava je nabízena z počáteční stravy, od čistých výživných bujónů až po běžné potraviny.
Výběr závisí na závažnosti stavu dítěte a na preferenci ošetřujícího lékaře. Dítě obvykle zotavuje dobré zdraví během prvního nebo druhého dne po záchvatu akutní pankreatitidy.
Stává se, že příznaky jsou vážnější nebo přetrvávají po delší dobu. V takovém případě bude dítěti podána výživa trubicí, aby se zabránilo poruchám trávení a zlepšilo se regenerace těla.
Léčba chronické pankreatitidy
Klinické pokyny se zaměřují na snížení bolesti a zlepšení trávicích funkcí. Pankreatické poškození nelze opravit, ale s řádnou péčí je možné zvládnout většinu příznaků.
Je možné léčbu dětské pankreatitidy. třemi způsoby:
Lékařská terapie
- Painkillers
- Přípravky založené na trávicích enzymech (pokud je hladina enzymů příliš nízká) pro normální trávení jídla.
- Vitamíny A, D, E a K rozpustné v tucích, protože obtížná absorpce tuků také brání tělu vnímání těchto vitaminů, které hrají rozhodující roli při udržování zdraví.
- Inzulin (ve vývoji diabetu).
- Steroidy, jestliže dítě má autoimunní genézu pankreatitidu, ke které dochází, když imunitní buňky napadají vlastní pankreas.
Endoskopická terapie. V některých případech použijte endoskop, abyste snížili bolest a zbavili se mechanických překážek. Endoskop je dlouhá ohebná trubice, kterou doktor vkládá přes ústa.
To umožňuje lékaři odstranit kameny v pankreatických kanálech, umístit malé trubky (stenty), aby posílily své stěny, zlepšily tok žluči nebo neutralizovaly úniky trávicích šťáv.
Chirurgie. Operace většiny dětí nepotřebuje. Pokud však dítě trpí silnou bolestí, která není léčitelná, někdy pomáhá odstranění oblasti pankreatu. Chirurgie se také používá k odblokování pankreatického kanálu nebo k jeho rozšíření, pokud je velmi úzký.
Neexistují žádné jasné důkazy, které by vyžadovaly speciální dětskou výživu pro chronickou pankreatitidu. Nicméně mnoho lékařů předepisuje dietu s nízkým obsahem tuku a doporučuje, aby pacienti častěji jeli v malých porcích s méně než 10 gramy tuku.
Chronická pankreatitida nemůže být vyléčena, je to celoživotní stav, symptomy se pravidelně objevují a pak zmizí. Děti by měly být pravidelně předváděny lékaři, aby zhodnotili jejich stav, zajistily odpovídající výživu a diskutovali o možnostech léčby. Bude provádět pravidelný endokrinní výzkum k identifikaci jakýchkoli problémů souvisejících s glukózovou tolerancí nebo rozvojem diabetu.
Příčiny této formy onemocnění:
- Konvenční dětské infekční nemoci (ARVI, bolest v krku atd.).
- Patologie trávicího systému.
- Poranění břicha.
- Použití silných antibiotik.
- Chemické otravy toxinů.
- Nepravidelná výživa.
- Výrobky špatné kvality a různé druhy "občerstvení" nezdravé pro tělo dítěte.
- Úvod do potravin, které nejsou pro dítě vhodné pro věk (kyselá šťáva, maso).
Rozdíl mezi reaktivní pankreatitidou a akutní formou onemocnění:
- Příčina reaktivní pankreatitidy je onemocnění jiných orgánů a akutní pankreatitida nastává v důsledku přímých toxických a škodlivých účinků různých stavů.
- Reaktivní pankreatitida, pokud není léčena, se stává akutní, ale akutní pankreatitida se nereaguje.
- S výjimkou základního onemocnění se účinně léčí reaktivní pankreatitida.
- Při určování příznaků reaktivní pankreatitidy v popředí jsou příznaky základní nemoci a pak příznaky pankreatitidy. Při akutní pankreatitidě se hlavní příznaky projevují známky poruchy pankreatu.
- Při diagnóze reaktivní pankreatitidy se společně se vznikem příznaků pankreatitidy projevují příznaky onemocnění jiných orgánů. A v akutní formě - není nutné.
Podobnosti:
- Diagnostika se provádí pomocí stejných metod výzkumu.
- Léčba je předepsána stejně jako u akutní formy onemocnění.
- Metody prevence se často překrývají.
Známky reaktivní formy zánětu žlázy lze rozdělit na dvě skupiny: klinické projevy základní příčiny a samotné známky zánětu pankreatu.
Například, jestliže reaktivní pankreatitida je vyvolána střevní infekcí, často je vysoká horečka a volné stolice několikrát denně.
Začátek je obvykle akutní.
Nejtypičtější příznaky reaktivní pankreatitidy
Těžká bolest břicha. Dítě se pravděpodobně zhroutí do embryonální polohy, aby ulehčilo jeho stav. Po prvních 2 dnech se bolest zpravidla zhoršuje.
Jiné příznaky zahrnují:
- trvalé zvracení, horší po prvních 2 dnech,
- nedostatek chuti k jídlu
- žloutenka (žluté zbarvení kůže),
- vysoká teplota
- bolest zad a levého ramena.
Mezi dlouhodobé příznaky patří dehydratace a nízký krevní tlak.
Dieta pro pankreatitidu u dětí
Dietní doporučení pro pankreatitidu:
- Musíte dodržovat dietu s nízkým obsahem tuku. Používejte tuky a oleje pomalu
- odstranit smažené potraviny
- můžete pečené jídlo, vařit, pára,
- zahrnují ovoce a zeleninu,
- jíst často, v malých porcích.
Produkty, které musí být vyloučeno:
- smažené potraviny
- maso polotovary,
- vaječný žloutek,
- tučné červené maso
- kravské mléko,
- máslo,
- zakysaná smetana
- margarín,
- zmrzlina
- pražených fazolích,
- arašídy a máslo z něj,
- ořechy a semena
- kukuřičný nebo bramborový čip,
- pečivo ze sušenky a sušenky (muffiny, sušenky),
- šalátový dresink (majonéza, rostlinný olej),
- tuku
Co můžete jíst?
Následující potraviny a pokrmy by měly být součástí stravy dítěte:
- nízkotučné pokrmy z masa
- kůže bez ptáků
- vaječné bílé,
- nízkotučné nebo nízkotučné mléčné výrobky,
- mandle, rýžové mléko,
- čočka
- fazole,
- sójové produkty
- 2. stupeň mouky,
- celozrnné obiloviny,
- rýže,
- těstoviny,
- zelenina a ovoce, čerstvé nebo zmrazené,
- zeleninové a ovocné šťávy,
- čaj,
- zeleninové polévky,
- vody
Nabídka vzorku
Snídaně:
- dvě vejce s špenát,
- jeden plátek celozrnné toasty,
- čaj
Druhé snídaně:
Oběd:
- rýže, červené nebo černé fazole,
- jeden dort,
- 100 g kuřecího masa
- vody nebo džusu.
Čas čaje:
- nízkokvalitní krekry,
- banán
- vody
Večeře:
- krevetové těstoviny
- malá část zeleného salátu (bez oleje) s nízkotučnou omáčkou nebo balsamicovým octem,
- šťávy nebo vody.
Občerstvení po večeři:
- Řecký jogurt je nízkotučný s borůvkami a medem,
- voda nebo čaj na trávě.
Poraďte se s pediatrem a výživou o stravě dítěte.Pokud trpíte diabetem, celiakií, intolerancí laktózy nebo jinými zdravotními potížemi, vyžadují se dietní změny.
Symptomy pankreatitidy u dětí
Pankreatitida u dětí se zpravidla vyskytuje v mírné formě, závažné (například purulentní-nekrotické) formy jsou extrémně vzácné. U malých dětí jsou klinické projevy pankreatitidy obvykle méně výrazné.
Akutní pankreatitida u starších dětí se projevuje ostrými paroxysmálními bolestmi v epigastrické oblasti, často se šindelovou přírodou, která vyzařuje do správného hypochondria a zpět. Pankreatitida u dětí je doprovázena dyspeptickými poruchami - ztrátou chuti k jídlu, nevolností, nadýmáním, průjem, opakovaným zvracením. Zvýší se tělesná teplota až na 37 ° C, bledost a podkožnost pokožky, někdy cyanóza a mramorování kůže na obličeji a končetinách, sucho v ústech a bílý povlak na jazyku. Při pankreatické nekróze a hnisavé pankreatitidě u dětí se objeví febrilní teplota, narůstající intoxikace, střevní paréza a příznaky podráždění peritoneální dutiny, mohou vyvolat kolapsový stav.
Symptomy chronické pankreatitidy u dětí jsou závislé na délce trvání, stupni a formě onemocnění, stupni dysfunkce pankreatu a dalších orgánů gastrointestinálního traktu. Dítě s chronickou pankreatitidou může být obtěžováno přetrvávajícími nebo přerušovanými bolestmi v oblasti epigastrie, zhoršenými chybami ve výživě, po značné fyzické námaze nebo emočním stresu. Případy bolesti mohou trvat 1-2 hodiny až několik dní. U dětí s chronickou pankreatitidou dochází ke snížení chuti k jídlu, pálení žáhy a příležitostně k nevolnosti, zvracení a zácpě, střídajících se s průjmem, doprovázenou ztrátou hmotnosti a asténním vegetativním syndromem.
Komplikace pankreatitidy u dětí může sloužit jako falešná cysta, pankreolitiáza, peritonitida, pleurismus, diabetes.
Léčba pankreatitidy u dětí
Léčba pankreatitidy u dětí obvykle zahrnuje konzervativní taktiku zaměřenou na funkční zbytek pankreatu, zastavení symptomů, eliminaci etiologických faktorů.
Léčba akutní fáze pankreatitidy u dětí se provádí v nemocnici s povinným odpočinkem na lůžku a "pauzou na jídle" - na půdě po dobu 1-2 dnů. Alkalická minerální voda, parenterální podání roztoku glukózy podle indikací - gemodeza, plazma, reopolyglukin, inhibitory proteolytických enzymů. Po úpravě jídla je předepsána strava, která nezpůsobuje sekreci pankreatu a poskytuje mechanické a chemické šetření zažívacího traktu.
Léčba pankreatitidy u dětí zahrnuje analgetika a antispazmodika, antisecretory (pirenzepine, famotidine), přípravky pankreatických enzymů (pankreatin) av těžkých případech - inhibitory proteázy (pentoxyl). Komplexní léčba pankreatitidy u dětí může zahrnovat kortikosteroidy, antibiotika, antihistaminika, léky, které zlepšují mikrocirkulaci (dipyridamol, pentoxifylin).
Chirurgická léčba probíhá s progresí destrukce pankreatu, rozvojem pankreatické nekrózy a neúčinností konzervativní léčby pankreatitidy u dětí. V tomto případě může být volbou operace resekce pankreatu, nekrocektomie, cholecystektomie, drenáž abscesu pankreatu.
Předpověď a prevence pankreatitidy u dětí
Mírná forma akutní pankreatitidy u dětí má příznivou prognózu, s hemoragickou a purulentní formou, stejně jako pankreatonekróza, existuje vysoké riziko úmrtí. Prognóza chronické pankreatitidy u dětí závisí na frekvenci exacerbací.
Prevence pankreatitidy u dětí zahrnuje racionální výživu odpovídající věku, prevenci gastrointestinálních onemocnění, infekční, systémové, helminthické nemoci, užívání léků striktně předepsaných lékařem. Děti s chronickou pankreatitidou podléhají klinickému sledování pediatra a pediatrického gastroenterologu, k léčbě proti relapsu a léčbě v sanatoriu.
Co je pankreatitida u dětí?
Zánětlivý proces, který postihuje tkáně a průduchy pankreatu, je pankreatopatie u dětí. Tento jev je způsoben patologickou aktivitou těla s deficitem v produkci pankreatických enzymů. Když onemocnění pokračuje po dlouhou dobu, vyvíjí se dystrofie žlázy (lékaři ji podmíněně rozdělí do hlavy s příměsí, ocasem a tělem).
V některých případech pankreatitida nemá žádné příznaky nebo vyvolává mírné klinické příznaky. Závisí to na závažnosti a formě zánětlivého procesu. Patologická diagnóza se provádí v několika etapách, terapeutická opatření zahrnují dietu, léky a chirurgii (je-li to nutné).
Před léčbou musíte zjistit, jaký byl vývoj zánětlivého procesu. Pankreatitida u dítěte je způsobena následujícími faktory:
- dlouhé přestávky mezi jídly,
- zranění zad, břicha, nadměrné cvičení,
- deficience laktosy u novorozenců nebo kojenců,
- dyskineze,
- vrozené abnormality trávicího systému,
- otrava jídlem
- užívání léků (metronidazol, furosemid, antibakteriální látky),
- nezdravá strava, používání škodlivých produktů (soda, čipy, tučné, smažené, uzené),
- cystická fibróza,
- onemocnění trávicího systému (například askariasis, gastroduodenitida).

Klasifikace pankreatitidy u dítěte se provádí podle různých kritérií. Podle povahy průběhu zánětu je:
- akutní (silný katarální proces, způsobující zvětšení a otok žlázy, stejně jako nekrotické změny, krvácení, toxemie v těžké formě úniku),
- chronická (diagnostikována u dětí ve věku od 7 do 14 let, onemocnění se postupně rozvíjí, což vede ke vzniku sklerózy a atrofie vrstev parenchymálních orgánů),
- sekundární chronická pankreatitida (vyskytuje se na pozadí onemocnění trávicího systému, žlučníku a jater),
- reaktivní - reakce na poškození jiných orgánů zažívacího traktu (gastrointestinální trakt).
Pediatrická pankreatitida je rozdělena do skupin klinickými a morfologickými změnami v pankreatických tkáních. Existují následující formy patologie:
- hemoragické,
- intersticiální (akutní edém),
- purulentní,
- tukové pankreatické nekrózy nebo akutní destrukce pankreatu (nevratná nekróza žlázového tkáně s tvorbou infiltrátů).
Příznaky zánětu a jejich závažnost závisí na typu nemoci. Ve většině případů je pankreatitida dítěte mírná nebo středně závažná. Těžká onemocnění s nekrózou a nadzvednutím tkání je extrémně vzácná. Závažnost příznaků může záviset na věkové kategorii pacienta. Akutní a chronická pankreatitida je charakterizována specifickými příznaky.
Příčiny dětské pankreatitidy
Pankreatitida je zánětlivý proces nebo dystrofické změny v pankreatu, které negativně ovlivňují nejen trávicí systém, ale i celé tělo. Kromě enzymů pro strávení jídla získává železo inzulín, který je nezbytný pro absorpci glukózy. Proto porušení organismu vede k onemocněním, jako je cukrovka.
Příčinou dětské pankreatitidy může být jakékoliv onemocnění. V mladším věku pancreas reaguje na jakékoli záněty, infekce nebo alergie.
Nevyvážená výživa je nejčastější příčinou pankreatitidy u dětí ve věku nad 9 let.
V mladším věku, až 5 let, může být zánět způsoben narušením činnosti samotného orgánu, když pankreatické enzymy napadají a rozkládají vlastní tkáně. Dítě mladší jednoho roku se vyvine onemocněním v důsledku vrozené patologie nebo alergické reakce.
Společné faktory přispívající k výskytu dětské pankreatitidy:
- vývojové patologie vnitřních orgánů,
- onemocnění jiných orgánů trávicího traktu (enteritida, gastritida),
- přebytek vitaminu D,
- onemocnění žlučníku
- infekce červy,
- břicha,
- nedostatek laktázy (často se vyskytuje u dětí mladších 2 let),
- potravinové alergie
- autoimunitní procesy
- bakteriální a virové infekce (parotitis, úplavice, chřipka, kuřecí neštovice),
- časté léky,
- otravy těžkými kovy
- alkohol,
- obezita
- endokrinní onemocnění.
Vyvolávat vývoj nemoci a nevhodnou výživu. Hlavními faktory jsou:
- jíst nevyžádané jídlo,
- přejídání
- příjem jídla méně než 3 krát denně.
Stojí za zmínku, že u 30% případů dětské pankreatitidy není možné zjistit její příčinu. Je známo, že nemoc může být dědičná.
Symptomatologie
Symptomy a léčba dětské pankreatitidy závisí na formě onemocnění. Existují celkem tři formy:
Akutní pankreatitida u dětí je obvykle diagnostikována ve věku 10-12 let. Tato forma patologie se může objevit také u dítěte prvního roku života. Akutní pankreatitida u dítěte je důsledkem alergické reakce na potraviny nebo léky. Čím mladší je dítě, tím méně se vyskytují klinické příznaky pankreatitidy.
Akutní pankreatitida u dětí se projevuje příznaky, jako jsou:
- nevolnost a zvracení
- průjem,
- bolest břicha
- vznik bílé květy na jazyku
- plynatost.
V některých případech může v případě akutního průběhu onemocnění teplota dítěte stoupat na hodnoty pod hladinou (pod 37,5 ° C).
Chronická pankreatitida u dětí se obvykle vyskytuje ve školním věku - od 6 do 17 let. Hlavní příčinou nemoci - špatná strava. Chronická pediatrická pankreatitida přetrvává po celý život, protože v pankreatu dochází k nevratné výměně normální tkáně neaktivní. Symptomy pankreatitidy u dětí:
- nevolnost a zvracení
- chronická zácpa nebo průjem,
- ztráta chuti k jídlu
- snížení hmotnosti
- bolesti břicha a nadýmání (během období exacerbace),
- ospalost a únavu
- alergická vyrážka.
Nejčastější forma onemocnění je reaktivní. Vyskytuje se v důsledku otravy, infekce nebo zánětlivých procesů v těle. Často je příčinou reaktivní pankreatitidy nadměrná konzumace léků.
Při reaktivní pankreatitidě u dětí jsou příznaky následující:
- syndrom bolesti
- opakované zvracení,
- nadýmání
- zvýšená tělesná teplota.
Podle klinických příznaků je tato forma podobná projevům akutní pankreatitidy.
Pro děti představuje tato nemoc značnou hrozbu, protože existuje riziko úmrtí. Ale pouze pokud není léčena patologie, což způsobuje hnisavý absces a tkáňovou nekrózu.